Как нарастить эндометрий перед ЭКО: норма толщины, что делать при тонком функциональном слое и при гиперплазии, выбор протокола
Эндометрий при ЭКО так же важен, как при естественном зачатии. Через несколько дней после переноса эмбрионов происходит их имплантация в матку.
Если толщина слизистого слоя будет недостаточной или избыточной, клетки не смогут прикрепиться. Поэтому женщинам с патологиями эндометрия назначают предварительную гормональную подготовку.
Если маточный слой останется тонким, перенос клеток в протоколе могут отменить, а полученные ооциты заморозить.
Идеальная толщина эндометрия для ЭКО
Эндометрий – это слой, который покрывает полость матки изнутри. Он является функциональным, а его состояние напрямую зависит от гормонального фона в женском организме. Во время менструального кровотечения происходит отделение эндометрия. Через несколько дней на базальном слое формируется новая слизистая оболочка.
ЭКО при тонком эндометрии завершится неудачей, поскольку эмбрион не сможет имплантироваться. Считается нормой, если к моменту переноса клеток функциональный слой имеет толщину от 9 до 11 мм. В таких условиях эмбрион может беспрепятственно внедриться в слизистую и продолжить благополучно развиваться.
Не делают ЭКО при тонком эндометрии. Женщинам с недостаточным показателем функционального слоя предварительно назначают гормональное лечение. Если подготовка не помогла, перенос отменяют. При толщине слизистой 7-8 мм вероятность успеха составляет всего 15%. Есть большой риск того, что здоровые и зрелые клетки погибнут в полости матки, поскольку не смогут закрепиться.
Для ЭКО также плохо, если толщина функционального слоя избыточная. Поэтому параметр строго отслеживается с помощью УЗИ и корректируется на протяжении всего протокола. Вероятность беременности становится ниже, когда слизистая достигает 14 мм. Такой слой считается не рецептивным и непригодным для имплантации.
Как нарастить слизистую оболочку матки перед процедурой
Есть разные способы нарастить эндометрий перед ЭКО. Если у пациентки недостаточная толщина слизистой оболочки, то врач это узнает в результате предварительного обследования.
При гипоплазии применяются гормональные препараты, а женщины самостоятельно стараются придерживаться диеты и используют всевозможные проверенные народные средства.
Повлиять на толщину функционального слоя могут многие факторы.
Способы улучшить прирост толщины слизистой:
- Повысить содержание эстрогенов. Увеличить толщину слизистого слоя и улучшить его состояние помогают эстрогены. В длинном протоколе ЭКО они не вырабатываются в организме женщины самостоятельно, поэтому наращивать эндометрий приходится с помощью лекарств. Для этого в индивидуальной дозировке назначаются препараты: Дивигель, Прогинова, Эстрожель, Эстрофем. Медикаменты усиливают пролиферацию клеток и позволяют получить нужную толщину.
- Повысить содержание прогестерона. Он не менее важен для эндометрия. Всем женщинам без исключения после взятия ооцитов назначается медикаментозная поддержка. Для этого используются препараты: Дюфастон, Утрожестан, Ипрожин, Крайнон. Они переводят слизистый слой из стадии пролиферации в секреторную и обеспечивают открытие «окна имплантации».
- Питание. Считается, что увеличить толщину эндометрия можно с помощью продуктов и специй. Усиливают пролиферацию ананасы, грейпфруты, молоко, малиновый отвар, имбирь, карри, мята.
- Образ жизни. Нет доказательной базы по поводу того, как влияет физическая активность и интимная жизнь на толщину функционального слоя матки. Однако на практике у женщин получается улучшить эндометрий с помощью коррекции образа жизни. Умеренная физическая активность и регулярные интимные отношения улучшают кровообращение в малом тазу. Это приводит к усилению пролиферации клеток, поскольку устраняются застойные процессы.
- Народные рецепты. Женщины, которые долго лечатся от бесплодия, широко используют растительные средства в виде отваров, настоев и настоек. Считается, что увеличить уровень эстрогенов в организме помогают травы, содержащие фитогормоны. К ним относятся: шалфей, боровая матка, красная щетка, малина.
Тонкий эндометрий и ЭКО не совместимы. В борьбе за успех все средства хороши. Однако перед наращиванием эндометрия необходимо проконсультироваться с врачом. Эффективность лечения зависит от причины патологического состояния слизистого слоя.
Выбор протокола ЭКО при тонком эндометрии
Программа ЭКО при тонком эндометрии выбирается индивидуально. Чаще всего патология обнаруживается задолго до вступления в протокол, что дает врачу возможность тщательно выбрать методику.
Чтобы получить контроль над гормональными процессами, при тонком эндометрии выбирают длинный протокол ЭКО. Такая программа позволяет заблокировать выработку своих половых гормонов и создать искусственный идеальный гормональный фон. Если есть проблемы со стороны мужчины, используется вспомогательная методика ИКСИ.
Короткий протокол несет риски, поскольку нельзя сказать заранее, как организм женщины отреагирует на лекарства. Короткий протокол не рекомендуется пациенткам, которые имеют гормональные нарушения, вызывающие гиперплазию или гипоплазию слизистого слоя.
Если после стимуляции и получения ооцитов толщина функционального слоя остается неудовлетворительной, перенос клеток отменяется. В этом случае полученные эмбрионы замораживаются, а женщине назначают обследование.
Перед вступлением в следующий протокол необходимо выяснить причину неадекватной реакции организма и устранить ее. В терапии применяются консервативные и хирургические методы.
Отложенный перенос клеток при гипоплазии имеет благоприятную перспективу.
После лечения пациентка может вновь вступить в программу ЭКО с использованием замороженных эмбрионов – криопротокол. При хорошей толщине слизистого слоя матки перенос клеток может быть выполнен в естественном цикле.
Подготовка к ЭКО с патологией эндометрия
Гиперплазия эндометрия и ЭКО тоже не совместимы. При чрезмерном росте слизистого слоя эмбрионы не смогут имплантироваться. Важно установить причину гиперплазии эндометрия. ЭКО проводится после лечения.
Для определения выполняются следующие процедуры:
- гистероскопия – детально оценивает состояние слизистого слоя матки перед проведением ЭКО;
- пайпель-биопсия – дает возможность взять небольшой участок слизистой для детального анализа;
- мазок из влагалища – выявляет инфекции и воспаления, которые часто становятся причиной проблем с эндометрием.
Улучшить эндометрий перед ЭКО помогает скретчинг. Во время процедуры на слизистую матки наносится несколько надсечек. Это повышает вероятность успешной имплантации эмбрионов при чрезмерном росте слизистого слоя.
Повторные неудачи в ЭКО. Часть III (продолжение)
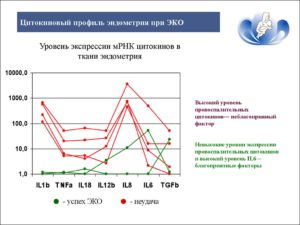
Возраст женщины играет огромную роль в успешности программ ЭКО. Проблема в том, что мы не можем его изменить и даже уменьшить влияние возраста на репродукцию вообще и на успешность ЭКО в частности.
Дело в том, что имеется фундаментальная проблема – с возрастом ооциты теряют способность давать нормальные эмбрионы. Для решения этой проблемы прикладывается колоссальное количество усилий, но пока прорыва не произошло.
Сделать с этим пока ничего не получается. Пока единственным выходом является использование донорских ооцитов.
Другие проблемы, связанные с возрастом – ухудшение общего стояния здоровья, гинекологические заболевания, гормональные изменения в организме, в отношении успешности ЭКО играют очень небольшую роль. До 50 лет при использовании донорских ооцитов ЭКО вполне успешно, хотя некоторые акушерские осложнения при последующей беременности встречаются несколько чаще.
Играет ли роль возраст мужчины? Да, играет. А на сколько важен возраст мужчины? Совсем немного, скорее он будет важен с точки зрения здоровья рожденных детей. Так у детей мужчин старше 40 лет чаще возникают некоторые заболевания (аутизм).
При повторных неудачах в ЭКО тактика будет сильно зависеть от возраста, чем старше возраст, тем быстрее мы начнем искать причину в хромосомах эмбрионов, чем меньше возраст, тем более мы будем склонны «копаться» в эндометрии.
Ожирение
Излишний вес влияет на успешность ЭКО. С чем именно это связано, сказать сложно, но факт остается фактом. Раньше считалось, что играет роль только наличие ожирения (ИМТ более 30 КГ/М2), но в одном из последних исследований с использованием донорских ооцитов было показано, что даже просто избыточная масса тела снижает шансы на успех.
Что нужно запомнить об избыточной массе. Да, она влияет на успешность ЭКО, но сама по себе избыточная масса не является причиной повторных неудач в ЭКО.В отношении веса мужчин в связи с эффективностью ЭКО все не так однозначно. Есть публикации где показано, что лишний вес у мужчин увеличивает шансы при ЭКО, в других что несколько снижает.
Эндометрий.
Та самая «почва» роль, которой очень важна в прорастании «семян».
Сначала эмбрион «ищет» место в полости матки оптимальное для его прикрепления, потом прикрепляется к поверхности эндометрия. Далее начинает «работать» и эндометрий. В замедленной съемке процесса имплантации (внедрения эмбриона в эндометрий) видно, что эмбрион как-бы окутывается эндометрием, эндометрий окружает эмбрион и наползает на него.
По мере роста эмбриона, развивается все более тесное взаимодействие эндометрия и эмбриона. Начинает формироваться кровеносная система, которую позднее мы будем называть «маточно-плацентарным кровообращением». Вовлекается активным образом иммунная система матери, развивается процесс «маскировки» эмбриона, защиты его от иммунной системы матери.
Проблемы могут возникнуть на различных этапах
Эндометрий крайне изменчивая структура. Он находится под влиянием эндокринной системы, кровеносной и иммунной. Нарушения в любой из них могут повлиять на функцию эндометрия.
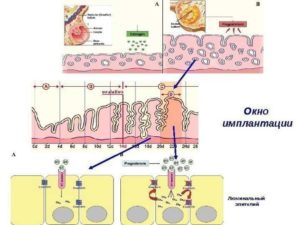
Полагаю, Вам встречалась фраза «окно имплантации». Что это? Под «окном имплантации» понимают отрезок времени, когда эндометрий оптимально готов к принятию эмбриона. Наибольшие шансы бластоциста (эмбрион на 5-6 сутки развития) имеет, если перенесен в полость матки на пятые сутки после овуляции или на пяты сутки после назначения препаратов прогестерона.
Говоря об «окне имплантации» неизменно обсуждают понятие рецептивности (восприимчивости эндометрия).
Сразу после менструации эндометрий начинает увеличиваться, расти. Называют эти изменения пролиферативными (разрастание ткани путем роста и деления клеток). При УЗИ мы видим, как меняется его толщина. В нем растут и развиваются железы, развиваются структуры, поддерживающие их.
Железы будут выделять питательные вещества. Эти изменения происходят под действием эстрогенов, выделяемых растущим фолликулом, или вводимых извне. Сразу после овуляции начинает формироваться желтое тело, оно будет выделять прогестерон, который вызовет секреторные изменения эндометрия, т.е.
в нем начнут накапливаться питательные вещества, железы будут выделять необходимый для эмбриона секрет. Фазу после овуляции называют секреторной. Первая фаза может варьировать в очень больших пределах от 5 до 25 дней. В свою очередь секреторная длится 14 дней.
Оптимальным временем для переноса эмбрионов является 5 день секреторной фазы.
Однако у очень небольшой части женщин эндометрий может имеет оптимальные свойства раньше или позже, границы колеблются от 3 до 7 дней. Чаще бывает позже, чем раньше. Причем эта особенность эндометрия сохраняется всю жизнь, из цикла в цикл.
Обсуждая повторные неудачные попытки ЭКО, нельзя забывать о роли рецептивности и «окна имплантации».
Толщина эндометрия.
Толщина эндометрия имеет значение для успешного прикрепления и развития эмбриона. Недостаточное развитие эндометрия говорит о его функциональной неполноценности, о нарушении рецепторного аппарата. Другими словами, эндометрий находится не в лучшей форме. Играет ли это роль в привычных неудачах? Скорее нет.
Если мы видим «тонкий» эндометрий, мы скорее отменим перенос эмбриона до тех пор, пока не будет нормального эндометрия. Т.е. ситуация отсутствия имплантации эмбрионов и не разовьется (нет переноса эмбриона). С тонким эндометрием бывают трудности, но, как правило, они носят временный характер и их удается преодолеть.
Хронический эндометрит.
Хронический эндометрит – хроническое воспаление эндометрия. Острым эндометритом все понятно, есть четкие проявления, причины, диагностика и лечение. С хроническим огромное количество вопросов и очень мало ответов.
Влияет ли хронический эндометрит на успех в ЭКО? Способствует ли повторны неудачам в ЭКО? Скорее всего, да в обоих случаях.
Проблема в том, что диагноз хронического эндометрита ставят намного чаще, чем он есть на самом деле. Предлагаются самые разнообразные методы лечения (хотя кроме антибиотиков ничего вообще не помогает, по крайней мере нет убедительных доказательств).
Т.е. получается мы не знаем точно, что, как и когда лечить, слишком все неопределенно.
Учитывая все это я крайне скептически отношусь к диагнозу хронический эндометрит. И искать в хроническом эндометрите причину привычных неудач в ЭКО начну в последнюю очередь.
Полипы эндометрия, синехии полости матки.
Полип – это нарост на тонкой ножке. Синехии — это сращения между передней и задней стенкой полости матки.
Чтобы понять на что это похоже, представьте: если взять резиновый клей намазать две поверхности и развести их в стороны, между ними будут тяжи, синехии внешне похожи на эти тяжи.
Для прикрепления эмбриона важно отсутствие в полости матки посторонних предметов или образований. Полипы, синехии полости матки мешают эмбриону прикрепится, действуя наподобие внутриматочной спирали, наиболее эффективного из средств контрацепции.
Далеко не всегда можно увидеть эти образования до переноса или во время переноса эмбрионов. УЗИ имеет свои ограничения. Т.е. можно сделать перенос в полость матки нескольких эмбрионов и не получить беременность, по причине наличия каких-то патологических образований в полости матки.
Поиск проблем с полостью матки — это самый первый шаг при выяснении причин повторных неудач в программах ЭКО.
Иммунная система.
Иммунная система чем-то похожа на правоохранительную систему государства. Последняя приникает во сферы деятельности государства, и позволяет ему функционировать в полной мере.
Если система «закручивает гайки» начинает бороться с чем-то хорошим –возникает диктатура, если наоборот перестает защищать от чего-то плохого – возникает анархия.
Так и иммунная система, начинает «напрягать не по делу» организм – возникает аллергия, аутоиммунные заболевания; перестает работать – появляются раковые опухоли, развиваются инфекции.
Конечно иммунная система участвует в деторождении. Организм пытается отгородить развивающийся эмбрион от пристального внимания иммунной системы, для нее он «чужой».
Существует множество исследований, касающихся ЭКО и иммунной системы, в том числе, касающихся повторных неудач в ЭКО. Часть из них говорит о пользе каких-то вмешательств в иммунную систему, другая говорит о бесполезности или даже вреде.
Что мы сегодня знаем об иммунной системе и ЭКО:
- Она играет роль в репродукции вообще и в ЭКО в частности
- Манипуляции с иммунной системой видимо помогают в каких-то случаях.
- Манипуляции с иммунной системой могут принести серьёзный вред здоровью.
Чего мы не знаем:
- Какие вмешательства, манипуляции помогают и в каких случаях.
- Каково соотношение риска и возможной пользы? (Самый главный вопрос)
Нужно ли изучать влияние иммунной системы и ее связь с репродукцией? Конечно, да. Готовы ли имеющиеся наработки к внедрению в широкую практику, пожалуй, нет.
Тромбофилии.
Тромбофилия — это склонность организма к более легкому образованию тромбов в сосудах. Ежесекундно в организме образуются тромбы и ежесекундно они разрушаются противосвертывающей системой.
Свёртывающая система она как клей, которым можно замазать дырки в автомобильной камере изнутри, а противосвертывющая система убирает излишки этого клея.
Очевидно, что если клея слишком мало или нет совсем, то весь воздух уйдет и колесо не сможет нормально ехать, слишком много клея и это будет уже не камера, а резиновый мешок, забитый мусором, что тоже не позволит ехать. Свертывающая и противосвертывающая системы находятся в постоянном взаимодействии.
Активация одной приводит к активации другой, они друг друга уравновешивают. Эволюционно, баланс между этими двумя системами установился на определённом, оптимальном уровне. Благоприятное соотношение передавались из поколения в поколение. Образ жизни людей меняется намного быстрее, чем успевают меняться наши тела.
За тысячи лет наши тела не особо изменились, в отличии от образа жизни. Люди проводили много времени буквально сражаясь за свое выживание с природой, сородичами или соседями. Травмы были нередкой причиной смерти, в том числе травмы с кровотечениями.
И вот здесь эволюционным преимуществом обладали те, у кого кровь останавливалась быстрее, чем он умирал. Т.е. тромбофилия была огромным благом. Сегодня люди живут намного дольше, меньше рискуют получить травму. Главным убийцей стали сердечно-сосудистые заболевания. И легкое возникновение тромбов способствует их появлению и прогрессированию заболеваний сердца и сосудов. Т.е. то что было хорошо в прошлом, стало проклятьем сегодня.
Пытаясь понять, кто же находится в группе риска, ученые стали изучать генетическую предрасположенность к заболеваниям. Нашли множество генетических особенностей, способствующих тромбофилии. Учитывая, что свертывающая и противосвертывающая системы также участвуют и в процессе беременности, много исследований посвящено изучению и этой темы.
Говоря о деторождении и тромбофилии, все не так и ужасно, как может показаться. Женщины даже с самыми тяжелыми тромбофилиями могут зачать и выносить ребенка, хотя для снижения риска до нормального необходимо наблюдение и определённое лечение. Склонность к тромбофилии передалась от далеких предков.
Общество вообще, и медицина в частности, весьма далеко шагнули предотвращении осложнений при беременности. Большинство из тех, кто читает эти строки родились в восьмидесятые. Вам повезло, ваши шансы погибнуть во время беременности, родов или вскоре после родов были в 5 раз выше чем у сегодняшних новорожденных.
То же относится к риску смерти во время беременности, ваши матери рисковали в 5 раз больше чем женщины, рожающие сегодня. В ПЯТЬ раз! Проблемы, которые волновали акушеров тогда, были другими. Боялись кровотечений, высокого давления, инфекции.
Сейчас они встречаются намного реже, и поэтому стали заметны другие состояния типа тромбозов, и поэтому им теперь стали уделять больше внимания.
Проблема тромбозов привлекает к себе и в связи с невынашиванием беременности. Наиболее широко известное и, пожалуй, значимое состояние – антифосфолипидный синдром. Существует система диагностики, профилактики осложнений, вызванных этим синдромом.
Только вот на вероятность успеха при ЭКО этот синдром не влияет никак. Как и на вероятность повторных неудач в ЭКО.
Что касается всех остальных тромбофилий, мы понимаем, что, наверное, они могут играть роль в повторных неудачах ЭКО, но мы не можем с цифрами в руках сказать какие именно тромбофилии или в каком сочетании и какой выраженности, если влияют, какую профилактику проводить, когда начинать, в каких дозах и каким препаратами, когда прекращать, какие возможные осложнения и негативные последствия могут быть. Остается слишком много вопросов. Пока «Тромбофилии и ЭКО» это скорее область научных исследований или «шарлатанства».
Неблагоприятные изменения эндометрия во время стимуляции яичников.
Во время стимуляции яичников мы пытаемся получить много фолликулов, каждый из которых содержит нужную нам яйцеклетку. Каждый фолликул в процессе своего роста выделяет эстрогены.
Эстрогены попадают в кровь и разносятся по всему организму попадая в ткани мишени, например, в эндометрий.
Обычно растет один фолликул, и он один выделяет эстрогены в нормальных количествах, достаточных, физиологичных для тканей мишеней.
Что же происходит во время стимуляции. Начинает расти ни
один, а восемь, двенадцать, двадцать, тридцать фолликулов и каждый выделяет эстрогены. Все это ведет к избытку эстрогенов. Я понимаю, что кашу маслом не испортишь, но вылавливать кусочки каши среди «озера» масла, не очень приятно.
Эндометрий оказывается не вполне в оптимальных условиях для своего формирования, что оказывает влияние на его развитие. Я не могу сказать, что все плохо, но эндометрий оказывается не в лучшем из возможных состояний. Но возможно это тот нюанс, который оделяет успех от неудачи.
И решение проблемы повторных неудачных попыток ЭКО может крыться и здесь.
Читать также:
Повторные неудачи в ЭКО. Часть I
Повторные неудачи в ЭКО. Часть II
Повторные неудачи в ЭКО. Часть III
Повторные неудачи в ЭКО. Часть IV
Какова роль офисной гистероскопии при лечение бесплодия?
Эндометрий перед протоколом ЭКО: норма

Со времени рождения с помощью ЭКО первого ребенка Луизы Браун прошло больше 35 лет. Применение вспомогательных репродуктивных технологий продолжает развиваться, и теперь уже никого не удивишь ребёнком ЭКО.
Все женщины, прошедшие ЭКО, прекрасно понимают, что даже от малейшей мелочи зависит успех процедуры, поэтому проходят разностороннее обследование и соблюдают все предписания репродуктолога.
Особенно тщательно врач изучает эндометрий перед протоколом ЭКО.
Что такое эндометрий
Эндометрий — это внутренняя слизистая оболочка полости матки, представляющая собой сложную систему. Основная функция— создание идеальных условий для успешной имплантации бластоцисты в матку и последующего вынашивания беременности.
После успешного зачатия в слое увеличивается количество желёз и кровеносных сосудов. Это необходимо, ведь эндометрий входит в состав образующейся плаценты, которая отвечает за доставку всех необходимых питательных веществ к эмбриону.
Успех ЭКО зависит от правильной координации медицинского и индивидуального подхода к семейной паре. Только тщательное наблюдение за каждым из этапов метода может гарантировать успешное зачатие и рождение здорового ребенка.
Цикл лечения, в зависимости от показателей, для каждой пары подбирается индивидуально и различается по длительности, но любой пациент проходит основные этапы:
- консультация репродуктолога: сдача всех необходимых анализов, дополнительное обследование, анамнез заболеваний;
- подавление функции гипофиза агонистами ГиРГ;
- сдача всех необходимых анализов;
- стимуляция гонадотропинами;
- мониторинг роста фолликулов в фолликулиновую фазу;
- УЗИ и контроль гормональных показателей;
- введение ХГЧ для индукции овуляции;
- пункция, то есть забор ооцитов;
- оплодотворение in vitro;
- подсадка бластоцисты на 2-5 день;
- криоконсервация оставшихся эмбрионов;
- поддержка медпрепаратами лютеиновой фазы;
- анализ на ХГЧ на 15 день;
- ультразвуковое исследование на 35-38 день.
Протоколы ЭКО и идеальный эндометрий (норма)
Существует 4 варианта протоколов контролируемой суперовуляции: короткий, ультракороткий, длинный, супердлинный. Каждый из них подбирается в соответствии с историей болезни женщины и учетом предыдущих попыток.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Подробно про хетчинг эмбрионов
Перед и во время протокола врач проводит мониторинг базовых показателей:
- яичников: размер, положение, форма, структура, кисты;
- матки: признаки СПКЯ, толщина эндометрия, форма, структура, фиброиды, врожденные или другие аномалии;
- гидросальпинскс, локальный выпот.
В идеальном варианте эндометрий перед пункцией ЭКО должен быть как минимум 8 мм в толщину с трехслойным однородным ореолом. Максимальный показатель 13 мм. Как правило, при таких показателях шансы на успешную имплантацию эмбриона гораздо выше.
Эндометриоз: диагностика и лечение болезни
Как правило, на ЭКО идут женщины, имеющие проблемы со здоровьем, так что идеальных показателей эндометрия не стоит ждать. А отличный эндометрий является основным из условий надежного прикрепления бластоцисты и ее дальнейшего развития. Так что делать, если слой не соответствует норме?
Эндометриоз — болезнь, проявляющаяся на фоне нарушения иммунитета. Для точной постановки диагноза гинекологу необходимы данные УЗИ, а если возникают сомнения, то проводится лапароскопия или гистероскопия. Во время операции врач может увидеть очаги развития эндометриоза и взять биопсию.
После проводится микроскопическое исследование материала. Болезнь существенно снижает шансы на зачатие и последующее вынашивание малыша.
Это связано с осложнениями, возникающими при ее протекании: спаечный процесс, снижение уровня ЛГ в фолликулах и крови, деформация маточных труб, повышение гормона эстрадиола.
По результатам многочисленных исследований был сделан вывод, что у пациенток с эндометриозом, прошедших любую из процедур ВРТ, практически в 70% случаев снижено качество ооцитов, их функция оплодотворения и неспособность бластоцист к имплантации.
Для лечения болезни чаще всего используют не один метод, а сочетание хирургии и гормонотерапии. Сперва под наркозом проводят гистероскопию, полностью удаляя очаги эндометриоза.
После на определенный срок назначают гормональное лечение, направленное на подавление выработки эстрогенов. В некоторых случаях, если нет противопоказаний (СИЯ, проблемы со щитовидкой и т.
д) рекомендованы радоновые ванны.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Анализы на процедуру ЭКО по омс
Как нарастить эндометрий перед ЭКО
Если диагноз эндометриоз женщине не поставлен, но слой эндометрия в определенный день не соответствует норме, то врач, как правило, назначает Прогинову и Девигель. Дозировку препаратов высчитывают в зависимости от дня менструального цикла и толщины слоя.
Кроме того, стоит придерживаться нескольких советов, которые помогут его нарастить:
- гирудотерапия;
- лазаротерапия;
- иглоукалывание;
- кислородный коктейль ежедневно;
- прогулки пешком в зеленой зоне минимум 30 минут;
- упражнения для укрепления мышц брюшной полости;
- перед ЭКО полезен отказ от употребления черного чая и кофе. Лучше всего принимать напитки, улучшающие кровообращение: зеленый чай с корицей, чай из листьев малины, сок апельсина, грейпфрута, тыквы, ананаса.
Уменьшаем слой эндометрия
В некоторых случаях слой оболочки матки намного превышает максимальные показатели. По желанию пациентки врач может рискнуть и провести перенос эмбрионов, но гарантировать положительный результат не станет. Уменьшить слой эндометрия можно тремя методами:
- хирургическим (гистероскопия);
- консервативным (Дюфастон, Крайнон, оральные контрацептивы, Кластилдегид);
- народным (отвар боровой матки, отвар из листьев земляники, сбор стручков фасоли, пастернака дикорастущего, сельдерея, хмеля и т.д.).
Решение врача
Очень часто только во время протокола ЭКО диагностируется несоответствие нормам размера маточного слоя. Если назначенное лечение во время цикла не принесло положительных результатов и репродуктолог считает, что такая толщина слоя не подойдет для пересадки (так как эмбрион не приживётся), то есть два выхода:
- Настоять на продолжении протокола, ведь все индивидуально и в медицине известно большое количество случаев, когда женщина со слоем в 5 мм или 21 мм благополучно беременела.
- Заморозить эмбрионы, найти причину уменьшения или увеличения слоя, пролечить ее, и только после этого провести криоперенос.
Эндометрий перед протоколом ЭКО: норма Ссылка на основную публикацию
Гиперплазия эндометрия: диагностика и лечение при проведении ЭКО
При проведении ЭКО крайне важен учёт всех имеющихся у женщины патологий. Врачебные рекомендации и воздействия должны строиться с обязательным анализом их серьёзности, специфики протекания и потенциального воздействия на развитие плода. В частности, при вступлении в протокол ЭКО в обязательном порядке необходимо учитывать наличие или вероятность возникновения гиперплазии эндометрия.
Что такое гиперплазия эндометрия
Под гиперплазией эндометрия, как правило, понимается патология, характеризующаяся чрезмерным увеличением тканевого слоя, который выстилает матку изнутри. Иными словами, при данной патологии обильно разрастается функциональный слой слизистой эндометрия. Является одним из наиболее распространённых гинекологических заболеваний неинфекционной этиологии.
Так, по статистике, её доля составляет ориентировочно 15%. Не является возрастным заболеванием, однако основную группу риска составляют женщины старше 35 лет как до, так и после менопаузы. Последние десятилетия характеризуются существенным ростом числа диагностики данной патологии.
Так, у женщин после 35 лет по не которым данным гиперплазия эндометрия в той или иной стадии развития диагностируется у примерно 40% женщин.
Причины возникновения патологии и её типы
Основными причинами возникновения гиперплазии эндометрия являются гормональные нарушения различных видов. Характеризуется нарушениями менструального цикла и обильными выделениями. Может появляться в организме по ряду иных причин:
- генетические нарушения;
- воспаления;
- травмы;
- эндокринные и возрастные изменения.
Опасность возникновения патологии существенно увеличивается при наличии у женщин сопутствующих гинекологических и эндокринных заболеваний, а также психосоматических расстройств.
Выделяются следующие основные типы гиперплазии эндометрия:
- железистая;
- кистозная;
- очаговая;
- железисто-кистозная;
- атипическая.
Гиперплазия эндотермия и проведение ЭКО
Проведение экстракорпорального оплодотворения при наличии гиперплазии в принципе невозможно. Предварительно требуется комплексное излечение патологии. Причина состоит в том, что проведение родов при разросшейся эндометрия невозможно.
Кроме того, хотя процесс зачатия осуществляется в пробирке, эмбрион переносится в матку. Однако разросшаяся эндометрия существенно снижает его возможности там прикрепиться.
Тем не менее, даже если это и произойдёт, крайне велика опасность прерывания беременности вследствие прекращения биохимического обмена между маткой и плодным яйцом. Максимальная толщина внутреннего внутреннего слизистого слоя при перенесении зародыша составляет 14 мм.
При превышении этого показателя имплантация не произойдёт, как следствие, процедура ЭКО становится невозможной. Перед всеми этапами ЭКО в обязательном порядке необходимо пройти следующие процедуры, чтобы исключить опасность наличия гиперплазии эндотермия:
- УЗИ: позволяет увидеть разросшийся внутренний слой матки;
- гистероскопия: даёт возможность рассмотреть полость матки и забрать биоматериал, необходимый для дальнейшего исследования;
- проведение гистологического анализа;
- осуществление иммуногистохимии: проводится, чтобы отличить доброкачественное новообразование от злокачественного.
Помимо этого, проводится комплекс анализов на наличие инфекционных, хронических и гормональных заболеваний.
Лечение гиперплазия эндометрия
Если по результатам проведённых исследований и анализов у пациентки выявлена данная патология, то назначается комплексное лечение, как правило, состоящее из следующих основных этапов:
- гистерорезектоскопия, позволяющая удалить разросшиеся ткани путём её выскабливания;
- антибактериальная терапия, благодаря которой предотвращается опасность инфицирования организма после операции;
- гормональная терапия, позволяющая восстановить нормальное функционирование половых желёз и предотвратить повторное разрастание слизистых тканей матки. Её длительность может доходить до 12 месяцев.
После проведения перечисленных выше процедур и при отсутствии рецидивов пациентка уже может вступить в протокол ЭКО сразу после восстановления менструальной функции.
Своевременная диагностика гиперплазия эндотермия позволит избежать опасности возникновения осложнений в процессе беременности.
Подготовка эндометрия при ЭКО
в соц. сетях:
18-12-2017
Подготовка эндометрия при ЭКО – комплекс мероприятий, направленных на улучшение состояния эндометрия для последующей имплантации эмбрионов.
Манипуляции включают в себя диагностику состояния внутреннего слоя матки и лечение заболеваний, при их выявлении. Подготовка эндометрия является важным этапом протокола ЭКО.
То, насколько он будет готов к принятию зародыша, зависит успех всего экстракорпорального оплодотворения. Поэтому предварительная подготовка – обязательный пункт ЭКО.
Клиника «ЭКО на Петровке» проводит экстракорпоральное оплодотворение с предварительной подготовкой эндометрия. Диагностика и лечение производятся с использованием уникального оборудования, аналогов которому нет в России.
Толщина эндометрия для ЭКО
Толщина эндометрия при имплантации эмбриона должна позволять зародышу полностью погрузиться и закрепиться во внутреннем слое матки.
От этого зависит вероятность наступления беременности в ходе экстракорпорального оплодотворения. Ответом на вопрос, сколько должен быть эндометрий при ЭКО, будет 9-11 мм.
Этой толщины достаточно для успешной имплантации эмбриона. Слишком толстый или тонкий эндометрий не позволят зародышу прикрепиться.
Толщина эндометрия для ЭКО контролируется с помощью ультразвуковой диагностики. Для стимуляции роста внутренней слизистой оболочки матки используются гормональные лекарственные средства. Они позволяют достичь необходимой толщины.
Перенос эмбрионов откладывается до момента, пока эндометрий не будет соответствовать указанным требованиям.
Как улучшить эндометрий перед ЭКО?
Причиной недостаточного роста эндометрия могут быть различные заболевания органов малого таза. Диагностика осуществляется с помощью УЗИ. Кроме эндометрия оценивается состояние яичников, матки, определяется степень кровообращения.
После обнаружения недостаточной толщины внутренней слизистой оболочки матки, необходимо определить, как улучшить эндометрий перед ЭКО. Для наращивания применяют гормональные лекарственные средства и выполняют скретчинг.
Подобным образом осуществляется стимуляция роста внутреннего слоя матки. Для улучшения микроциркуляции органов малого таза используются антиоксиданты и антикоагулянты. Комбинация указанных методов способствует достижению требуемой толщины эндометрия. Последующая пересадка эмбрионов имеет повышает шанс на успешное прикрепление и развитие беременности.
Эстрогены
Недостаточное количество эстрогенов может быть причиной тонкого эндометрия. В связи с этим выполнение переноса эмбрионов становится невозможным. Эстрогенсодержащие препараты направлены на восполнение недостатка женских половых гормонов. Основными функциями данной группы лекарственных средств являются:
- Утолщение эндометрия.
- Повышение возможности прикрепления зародыша к внутреннему слою матки.
- Уменьшение риска самопроизвольного аборта в ходе протокола ЭКО.
- Нормализация гормонального фона.
Наиболее распространенным представителем группы эстрогенсодержащих препаратов является Прогинова. Лекарство имеет широкий спектр показаний, в числе которых бесплодие различного генеза, нарушение регулярности менструального цикла, уменьшение толщины эндометрия, снижение выраженности симптомов климактерического периода.
Дозировка и длительность терапии определяется лечащим врачом на основании индивидуальных данных.
Дополнительным методом эстрогенсодержащей терапии являются мази и гели для местного применения. Лекарственные средства данной формы применяются в составе комплексного лечения. Количества эстрогенов в данных медикаментах недостаточно, чтобы использовать их в качестве самостоятельной терапии.
Прогестерон
Прогестерон способствует утолщению внутренней оболочки матки. Поэтому при недостаточной толщине эндометрия используют прогестеронсодержащие лекарственные средства.
Для того, чтобы максимально повысить шансы успешного вынашивания, данная группа лекарственных средств показана к применению на ранних сроках беременности. Это связано со способностью прогестерона регулировать тонус матки.
Препарат не оказывает негативного влияния на плод, поэтому его применение полностью безопасно. Терапия показана для женщин, зачавших естественным путем и для вступивших в протокол ЭКО. Дозировка и длительность приема прогестерона определяется лечащим врачом.
Самостоятельна отмена исключена.
Скретчинг
Скретчинг эндометрия при ЭКО относится к числу безболезненных, безопасных и непродолжительных процедур, используемых в гинекологии. Суть метода заключается в выполнении насечек на слизистой оболочке матки. Это в значительной мере повышает шансы успешного прикрепления эмбрионов к матке. Грувинг способствует дополнительной выработке гормонов и повышает липкость полости матки.
Патология эндометрия при ЭКО
Эндометрий при подсадке эмбрионов в ходе протокола ЭКО должен иметь толщину 9-11 мм.
Недостаточная или чрезмерно увеличенная толщина внутренней слизистой оболочки матки часто является причиной отрицательного результата в ходе протокола экстракорпорального оплодотворения.
Своевременная диагностика патологии позволяет провести соответствующее лечение и повысить шанс развития беременности.
Причинами плохого или чрезмерного роста эндометрия являются различные заболевания.
К ним относятся:
- Эндометриоз.
- Полипы.
- Гиперплазия эндометрия.
- Перенесенные оперативные вмешательства на органах малого таза в анамнезе.
Для нормализации толщины эндометрия необходимо провести предварительное лечение причин, вызвавших его патологию. Выбор метода терапии зависит от вида патологии и степени ее тяжести. К основным способам коррекции относятся медикаментозная гормональная терапия и оперативное вмешательство. В перечень лекарственных средств входят:
- Эстрогенсодержащие препараты.
- Прогестеронсодержащие препараты.
Прием медикаментов позволяет нарастить необходимую толщину эндометрия. В некоторых случаях прием прогестерона показан после успешного наступления беременности. Это необходимо с целью контроля тонуса матки. Гистероскопия показана при диагностике патологических образований в полости органов малого таза. С ее помощью производят удаление полипов, очагов эндометриоза.
Во время проведения лечения врач регулярно выполняет контрольные исследования. Они позволяют определить результаты терапии. В случае положительной динамики и достижения необходимой толщины эндометрия, разрешается выполнять имплантацию эмбрионов.
Как подготовить эндометрий перед ЭКО при патологии?
Прежде чем вступать в протокол экстракорпорального оплодотворения, необходимо убедиться в готовности организма принять имплантируемые эмбрионы.
Подготовка эндометрия к проведению ЭКО включает в себя:
- Плановая гистероскопия с выполнением забора биоматериала для гистологии. Биопсия позволяет диагностировать различные заболевания эндометрия и наличие патологических образований в полости органов малого таза.
- Мазок на бактериологический посев. Определяет причину воспалительной патологии, препятствующей успешному переносу эмбрионов.
Если в ходе исследования выявлены отклонения, необходимо провести соответствующее лечение. Его объем зависит от типа заболевания, степени тяжести и клинической симптоматики. Основными методами лечения являются медикаментозная терапия, оперативное вмешательство и физиотерапия.
Пройти полный курс подготовки эндометрия к проведению ЭКО можно в клинике «ЭКО на Петровке». Диагностика осуществляется с помощью уникальной аппаратуры, не имеющей аналогов в России.
Высококвалифицированная команда врачей в кротчайшие сроки определит наличие заболевания и назначит корректное лечение.
Какая должна быть толщина эндометрия при ЭКО

Экстракорпоральное оплодотворение для многих женщин единственный шанс ощутить счастье материнства, выносить и родить здорового малыша. Процедура требует предварительной подготовки, лабораторных, инструментальных исследований, назначения необходимого лечения.
Гинекологи точно знают, какой должен быть эндометрий для подсадки эмбрионов, как необходимо предварительно его подготовить, когда в этом есть потребность. Это один из наиболее важных этапов ЭКО. Он должен быть проведен успешно, иначе желаемая беременность так и не наступит.
Какой эндометрий должен быть для ЭКО
Толщина эндометрия – один из важнейших показателей для имплантации плодного яйца в полость матки. Если внутренний слой будет тонким, процедура не будет успешной и придется все начинать заново.
Благодаря УЗИ гинекологи имеют возможность контролировать изменение толщины внутреннего маточного слоя.
Оптимальная толщина эндометрия для имплантации плодного яйца от 9 до 11 миллиметров на момент непосредственного проведения процедуры. Минимальная толщина 8 мм. При достижении размера в 14 мм шанс успешного ЭКО существенно снижается, как и при маленьких показателях.
О провале запланированного экстракорпорального оплодотворения говорят специалисты, когда УЗИ фиксирует размер эндометрия в 6 мм или в 16 мм.
Гинеколог отменит назначенную процедуру, если толщина внутреннего слоя не достигла необходимого размера или существенно его превысила.
Подготовка эндометрия для оплодотворения
Если у женщины наблюдается патологическое увеличение или уменьшение внутреннего маточного слоя, требуется проведение диагностических мероприятий. После постановки точного диагноза подбирается соответствующая терапия. Для диагностики используется:
- бактериологическое исследование эндометрия;
- гистероскопия;
- биопсия.
Благодаря этому специалист устанавливает первопричину возникшей патологии. Далее назначается лечение.
В большинстве случаев необходима антибактериальная терапия. Нарушения гормонального фона требуют прием лекарственных средств на протяжении нескольких месяцев. Оперативное вмешательство необходимо при обнаружении полипов, внутриматочных синехий.
Схема лечения, сроки терапии индивидуальны в каждом случае. Женщина должна регулярно проходить гинекологические осмотры, выполняя рекомендации врача.
Отдельно следует упомянуть о необходимости правильного питания в этот период. Женщинам не следует придерживаться строгой диеты. Основа питания – здоровая пища, в которой присутствует необходимое количество белков, жиров, углеводов.
Если у женщины есть избыточный вес, следует заняться его коррекцией. Похудение происходит под присмотром врача. Под строгим запретом диеты, голодания, это дополнительный стресс для организма, которого следует избегать в этот период.
Основа меню:
- свежие сезонные овощи;
- фрукты;
- рыба нежирных сортов;
- печень;
- говядина;
- яйца;
- большое количество зелени;
- кисломолочные продукты.
Полностью следует отказаться от употребления спиртных напитков, это касается также табакокурения. Жирная, острая пища также должна присутствовать в минимальных количествах, лучше полностью ее исключить. Под запретом газированные напитки. Потребление мучного, сладкого должно быть строго дозированным.
Наиболее полезные для эндометрия продукты: грейпфрут, ананасы. Дополнительно можно использовать рецепты народной медицины. Отвар шалфея и боровой матки будет хорошим дополнением к приему лекарственных препаратов, здоровому питанию.
Если подготовка эндометрия к имплантации плодного яйца проведена правильно, шансы на то, что его пересадка пройдет успешно значительно возрастают.
Патологии эндометриального слоя при ЭКО
Если экстракорпоральное оплодотворение прошло неудачно чаще всего виновником является неудовлетворительное состояние внутреннего слоя матки. В этих случаях ЭКО будет перенесено до момента избавления от имеющихся патологий.
Основная причина – это слишком слабый или, наоборот, чрезмерно разрастающийся эндометрий. Оба случая приводят к тому, что результаты ЭКО не соответствуют ожиданиям. Плодное яйцо не приживается.
При недостаточной толщине эндометрия, назначается терапия, направленная на его увеличение.
- Гинекологи отдают предпочтение назначению препаратов гормонального типа. Лекарственные средства женщине следует принимать по назначенной схеме в период подготовки к беременности и после ее наступления.
- Назначают прием средств, содержащих в составе эстрогены. Необходимая дозировка определяется индивидуально лечащим врачом и зависит от исходящей толщины эндометрия, возраста женщины.
- Помогают нарастить толщину эндометрия препараты, основа которых – прогестерон. Он помогает активизировать процесс деления клеток, маточный слизистый слой будет восстанавливаться и обновляться. Прогестерон назначают на вторую фазу проводимой терапии. Прием лекарств с эстрогеном не прекращается.
- Препараты, содержащие прогестерон, женщина должна принимать после успешного проведенного экстракорпорального оплодотворения. Это особенно важно в первые недели внутриутробного развития плода, предотвращая появление тонуса матки.
Эндометриоз – чрезмерное разрастание внутреннего слоя матки. ЭКО проводится только после необходимого гормонального лечения. У женщины должен полностью восстановиться менструальный цикл, структура внутреннего слоя матки. После прохождения женщиной необходимого лечения шансы на успешную имплантацию эмбриона значительно повышаются.
Экстракорпоральное оплодотворение позволяет многим женщинам по всему миру выносить и родить ребенка. Этот процесс требует тщательной подготовки, прохождения полного обследования. Квалифицированное лечение, выполнение женщиной всех рекомендаций лечащего врача дает возможность говорить о успешно проведенной процедуре, результатом которой будет долгожданная беременность.
Эндометрий при ЭКО
- Причины
- Класификация
- Эндометрий норма для зачатия при эко
В настоящее время наблюдается рост выявления бесплодных пар.
Эта проблема из медицинского, гинекологического русла переходит в довольно серьезную социальную проблему. Ведь статистика говори о том, что количество разводов резко увеличилось по причине невозможности зачать ребенка.
Но сейчас эту проблему под силу разрешить врачам-репродуктологам с помощью применения вспомогательных репродуктивных технологий.
Однако, не всегда женщина сразу может начать протокол экстракорпорального оплодотворения. Для его выполнения женщине необходимо пройти комплекс диагностических исследований, в ходе которых могут быть выявлены разнообразные патологические состояния, препятствующие проведению процедуры. Именно таким диагнозом и является гиперплазия эндометрия перед ЭКО.
Основополагающим механизмом, который, в конечном итоге, влияет на пролиферацию клеток эндометрия, является дисбаланс между эстрогенами и прогестероном в сторону эстрогенного компонента.
Гиперплазия эндометрия – это разрастание внутреннего слоя матки – эндометрия, под воздействием различных гормональных нарушений, связанный как с патологиями репродуктивной системы, так и некоторыми соматическими патологиями.
В нормальном овариально-менструальном цикле, при его физиологическом течении, именно в фолликулярную фазу происходит рост фолликула и выделение яичником эстрогенов, которые поддерживают фазу пролиферации клеток в эндометрии. Во вторую, лютеиновую фазу.
Происходит активное выделение прогестерона, который обладает антипролиферативным действием, то есть препятствует росту данных клеток и способствует их секреторным преобразованиям.
Если влияние эстрогенов оказывается более длительным, чем необходимо при физиологическом цикле, то возникает чрезмерный рост клеток эндометрия и его гиперплазия.
Гипоплазия эндометрия и ЭКО — какие ПРИЧИНЫ
Причины гормонального дисбаланса:
- синдром Штейна-Левенталя (СПКЯ);
- наличие эстрогенпродуцирующих кист яичников;
- прием эстрогенсодержащих препаратов;
- ожирение, так как жировая ткань – это дополнительный источник эстрогенов;
- сахарный диабет также может быть причиной данного патологического состояния;
- выполнение искусственного прерывания беременности либо самопроизвольный аборт. Все это ведет к гормональному стрессу организма;
- генетическая предрасположенность;
- эндокринопатии;
- Можно сделать вывод о том, что любые нозологические формы, влекущие за собой изменения гормонального фона в сторону гиперэстрогении, могут стать причиной гиперпластических процессов эндометрия.
Клиническая симптоматика гиперплазии:
Нарушения овариально-менструального цикла в виде обильных менструаций после их задержки, длительные, приводящие к анемизации, нарушению общего состояния женщины, скудные кровянистые выделения, появляющиеся в середине цикла.
Один из главный признаков, хотя не наиболее характерным, является наличие бесплодия.
Болевой синдром во время менструального кровотечения.
Фиброзный эндометрий для эко — классификация
Классифицируется данное патологическое состояние следующим образом:
|
|
|
Диагностические методы идентификации гиперплазии
- Ультразвуковое исследование позволяет выявить увеличенное М-ЭХО, наличие полипов в полости матки;
- Эхосальпингоскопия;
- Фракционно–диагностическое выскабливание матки;
- Биопсия эндометрия;
- Гистероскопия.
Эндометрий норма для зачатия при эко
Такие понятия как железисто-кистозная, железистая гиперплазия эндометрия и ЭКО несовместимы. Для применения вспомогательных репродуктивных технологий обязательным является медикаментозная либо хирургическая коррекция данного патологического состояния. Если метод лечения выбран хирургический, то обязательно проведение гистологического исследования удаленного материала.
Для проведения экстракорпорального оплодотворения женщине необходимо пройти комплекс лечебных мероприятий, объем который выбирает лечащий врач, в зависимости от клинической ситуации.
Применяется в основном при лечении типичных форм гиперплазии. Осложненная атипичная форма лечится, как правило, хирургическим способом (матка удаляется), так как вероятность перерождения в злокачественную опухоль велика.
Медикаментозная терапия подразумевает назначение таких групп препаратов:
- Комбинированные оральные контрацептивы применяются для нормализации гормонального фона, тем самым, профилактируя гиперэстрогению. Терапия применяется в течении трех – шести месяцев.
- Препараты прогестерона. Как ранее говорилось, прогестерон обладает антипролиферативным действием, снижая пролиферацию клеточных элементов. К ним относятся Утрожестан, Дюфастон.
- Применение внутриматочных спиралей с левоноргестрелом, таких как «Мерена» – гестагенным препаратом, который действует местно. Однако внутриматочная спираль устанавливается на срок 5 лет, поэтому для терапии гиперплазии перед ЭКО этот метод не используется.
- Также используются агонисты гонадотропин релизинг-гормона в медикаментозном лечении гиперпластических процессов.
Среди хирургических методов лечения наиболее приемлемым является метод гистерорезектоскопии. Предполагает минимальную травматизацию при достаточно хорошем как диагностическом, так и лечебном эффекте. Все удаленные ткани в обязательном порядке должны быть отправлены на гистологическое исследование для исключения злокачественного процесса.
К хирургическим методам также относятся фракционно-диагностическое выскабливание матки. Но с появлением гистерорезектоскопии данный метод отошёл на второй план.
Так же может использоваться комбинированный метод. Суть которого состоит в применении гистерорезектоскопии с последующим назначением комбинированных оральных контрацептивов также на срок от трех до шести месяцев.
Только при отсутствии признаков гиперплазии эндометрия и других патологических состояний, которые являются противопоказанием к применению ВРТ, женщина может начинать протокол экстракорпорального оплодотворения.
При необходимости бесплатного проведения ЭКО, необходимо обратиться в поликлинику, а именно в женскую консультацию, для получения направления. А так же подать заявку на нашем сайте и получить возможность бесплатного протокола ЭКО за счет фонда ОМС.





