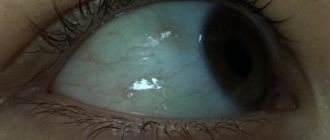
Дакриоцистит: Дакриоцистит
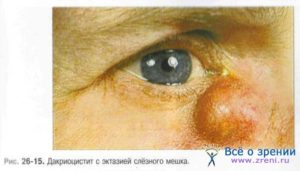
Дакриоцистит
Дакриоцистит – воспалительный процесс в слезном мешке, развивающийся на фоне облитерации или стеноза носослезного канала.
Дакриоцистит проявляется постоянным слезотечением, слизисто-гнойным отделяемым из глаз, гиперемией и отеком слезного мясца, конъюнктивы и полулунной складки, припухлостью слезного мешка, локальной болезненностью, сужением глазной щели.
Диагностика дакриоцистита включает консультацию офтальмолога с осмотром и пальпацией области слезного мешка, проведение слезно-носовой пробы Веста, рентгенографии слезоотводящих путей, инстилляционной флюоресцеиновой пробы.
Лечение дакриоцистита может заключаться в зондировании и промывании слезно-носового канала антисептическими растворами, применении антибактериальных капель и мазей, физиопроцедур; при неэффективности показано проведение дакриоцистопластики или дакриоцисториностомии.
Дакриоцистит
Дакриоцистит составляет 5-7% от всей патологии слезных органов, диагностируемой в офтальмологии. У женщин слезный мешок воспаляется в 6-8 раз чаще, чем у мужчин, что связано с более узким анатомическим строением каналов.
Дакриоциститом преимущественно заболевают лица в возрасте 30-60 лет; в отдельную клиническую форму выделяется дакриоцистит новорожденных.
Опасность дакриоцистита, особенно у детей, состоит в высокой вероятности развития гнойно-септических осложнений со стороны подкожной клетчатки век, щек, носа, мягких тканей глазницы, головного мозга (гнойного энцефалита, менингита, абсцесса мозга).
В норме продуцируемый слезными железами секрет (слезная жидкость) омывает глазное яблоко и оттекает к внутреннему углу глаза, где имеются, так называемые, слезные точки, ведущие в слезные канальцы. Через них слеза поступает сначала в слезный мешок, а затем через носослезный канал оттекает в полость носа.
При дакриоцистите ввиду непроходимости носослезного канала нарушается процесс слезоотведения, что приводит к скоплению слезы в слезном мешке – цилиндрической полости, расположенной в верхней части носослезного канала.
Застой слезы и инфицирование слезного мешка приводит к развитию в нем воспаления – дакриоцистита.
По клиническим формам различают хронический, острый дакриоцистит (абсцесс или флегмону слезного мешка) и дакриоцистит новорожденных. В зависимости от этиологии дакриоцистит может быть вирусным, бактериальным, хламидийным, паразитарным, посттравматическим.
Причины дакриоцистита
В основе патогенеза дакриоцистита любой формы лежит непроходимость носослезного канала. В случае дакриоцистита новорожденных это может быть связано с врожденной аномалией слезоотводящих путей (истинной атрезией носослезного канала), нерассосавшейся на момент рождения желатинозной пробкой или наличием плотной эпителиальной мембраны в дистальном отделе носослезного канала.
У взрослых приводящий к дакриоциститу стеноз или облитерация носослезного канала может возникать в результате отека окружающих тканей при ОРВИ, хроническом рините, синусите, полипах полости носа, аденоидах, переломах костей носа и орбиты, повреждениях слезных точек и канальцев в результате ранения век и др. причин.
Застой слезной жидкости приводит к потере ее антибактериальной активности, что сопровождается размножением в слезном мешке патогенных микроорганизмов (чаще стафилококков, пневмококков, стрептококков, вирусов, реже – туберкулезной палочки, хламидий и другой специфической флоры). Стенки слезного мешка постепенно растягиваются, в них развивается острый или вялотекущий воспалительный процесс — дакриоцистит. Секрет слезного мешка теряет свою абактериальность и прозрачность и превращается в слизисто-гнойный.
Предрасполагающими факторами к развитию дакриоцистита служат сахарный диабет, снижение иммунитета, профессиональные вредности, резкие перепады температур.
Симптомы дакриоцистита
Клинические проявления дакриоцистита довольно специфичны. При хронической форме дакриоцистита наблюдается упорное слезотечение и припухлость в проекции слезного мешка. Надавливание на область припухлости приводит к выделению из слезных точек слизисто-гнойного или гнойного секрета. Отмечается гиперемия слезного мясца, конъюнктивы век и полулунной складки.
Длительное течение хронического дакриоцистита приводит к эктазии (растяжению) слезного мешка – в этом случае кожа над эктазированной полостью мешка истончается и приобретает синеватый оттенок.
При хроническом дакриоцистите высока вероятность инфицирования других оболочек глаза с развитием блефарита, конъюнктивита, кератита или гнойной язвы роговицы с последующим образованием бельма.
Острый дакриоцистит протекает с более яркой клинической симптоматикой: резким покраснением кожи и болезненной припухлостью в области воспаленного слезного мешка, отеком век, сужением или полным смыканием глазной щели.
Гиперемия и отек могут распространяться на спинку носа, веки, щеку. По внешнему виду кожные изменения напоминают рожистое воспаление лица, однако при дакриоцистите отсутствует резкое отграничение очага воспаления.
При остром дакриоцистите отмечаются дергающие боли в области орбиты, озноб, лихорадка, головная боль и другие признаки интоксикации.
Через несколько дней плотный инфильтрат над слезным мешком размягчается, появляется флюктуация, кожа над ним становится желтой, что свидетельствует о формировании абсцесса, который может самопроизвольно вскрыться.
В дальнейшем на этом месте может образоваться наружная (в области кожи лица) или внутренняя (в полости носа) фистула, из которой периодически выделяется слеза или гной. При распространении гноя на окружающую клетчатку развивается флегмона глазницы.
Острый дакриоцистит довольно часто принимает рецидивирующий характер течения.
У новорожденных дакриоцистит сопровождается припухлостью над слезным мешком; надавливание на эту область вызывает выделение слизи или гноя из слезных точек. Дакриоцистит новорожденных может осложняться развитием флегмоны.
Диагностика дакриоцистита
Распознавание дакриоцистита производится на основании типичной картины заболевания, характерных жалоб, данных наружного осмотра и пальпаторного обследования области слезного мешка. При осмотре пациента с дакриоциститом выявляется слезотечение и припухлость в области газа; при пальпации воспаленного участка определяется болезненность и выделение из слезных точек гнойного секрета.
Исследование проходимости слезных путей при дакриоцистите проводится с помощью цветовой пробы Веста (канальцевой). Для этого в соответствующий носовой ход вводится тампон, а в глаз закапывают раствора колларгола.
При проходимых слезных путях в течение 2-х минут на тампоне должны появиться следы красящего вещества. В случае более длительного времени прокрашивания тампона (5-10 мин.) в проходимости слезных путей можно усомниться; если колларгол не выделился в течение 10 мин.
проба Веста расценивается как отрицательная, что свидетельствует о непроходимости слезных путей.
Для уточнения уровня и протяженности поражения проводится диагностическое зондирование слезных каналов. Проведение пассивной слезно-носовой пробы при дакриоцистите подтверждает непроходимость слезных путей: в этом случае при попытке промывания слезно-носового канала жидкость в нос не проходит, а струей вытекает через слезные точки.
В комплексе офтальмологической диагностики дакриоцистита используют флюоресцеиновую инстилляционную пробу, биомикроскопию глаза.
Контрастная рентгенография слезоотводящих путей (дакриоцистография) с р-ром йодолипола необходима для четкого представления об архитектонике слезоотводящих путей, локализации зоны стриктуры или облитерации.
Для идентификации микробных возбудителей дакриоцистита исследуют отделяемое из слезных точек путем бактериологического посева.
С целью уточняющей диагностики пациент с дакриоциститом должен быть осмотрен отоларингологом с проведением риноскопии; по показаниям назначаются консультации стоматолога или челюстно-лицевого хирурга, травматолога, невролога, нейрохирурга. Дифференциальная диагностика дакриоцистита проводится с каналикулитом, конъюнктивитом, рожей.
Лечение дакриоцистита
Острый дакриоцистит лечится стационарно. До размягчения инфильтрата проводят системную витаминотерапию, назначают УВЧ-терапию и сухое тепло на область слезного мешка. При появлении флюктуации абсцесс вскрывают.
В дальнейшем проводят дренирование и промывание раны антисептиками (р-ром фурацилина, диоксидина, перекиси водорода). В конъюнктивальный мешок закапывают антибактериальные капли (левомицетин, гентамицин, сульфацетамид, мирамистин и др.
), закладывают противомикробные мази (эритромициновую, тетрациклиновую, офлоксацин и т. д.). Одновременно при дакриоцистите проводится системная антибактериальная терапия препаратами широкого спектра действия (цефалоспоринами, аминогликозидами, пенициллинами).
После купирования острого процесса в «холодном» периоде выполняется дакриоцисториностомия.
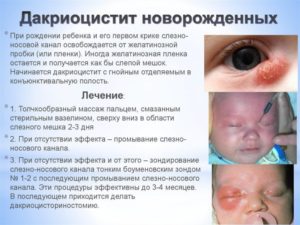
Лечение дакриоцистита у новорожденных проводится поэтапно и включает выполнение нисходящего массажа слезного мешка (в течение 2-3 нед.), промывание слезно-носового канала (в течение 1-2 нед.
), проведение ретроградного зондирования слезного канала (2-3 нед.), зондирование носослезных путей через слезные точки (2-3 нед.).
При неэффективности проводимого лечения по достижении ребенком возраста 2-3 лет проводится эндоназальная дакриоцисториностомия.
Основным методом лечения хронического дакриоцистита служит операция – дакриоцисториностомия, предполагающая формирование анастомоза между полостью носа и слезным мешком для эффективного дренажа слезной жидкости.
В хирургической офтальмологии получили широкое распространение малоинвазивные методы лечения дакриоцистита — эндоскопическая и лазерная дакриоцисториностомия.
В некоторых случаях проходимость носослезного канала при дакриоцистите можно попытаться восстановить с помощью бужирования или баллонной дакриоцистопластики – введения в полость протока зонда с баллоном, при раздувании которого внутренний просвет канала расширяется.
Во избежание образования гнойной язвы роговицы, пациентам с дакриоциститом запрещается использовать контактные линзы, накладывать повязки на глаза, проводить любые офтальмологические манипуляции, связанные с прикосновением к роговице (тонометрию, УЗИ глаза, гониоскопию и др.).
Прогноз и профилактика дакриоцистита
Обычно прогноз при неосложненном дакриоцистите благоприятный. Исходом язвы роговицы может являться бельмо, которое приводит не только к косметическому дефекту, но и стойкому снижению зрения; при перфорации язвы происходит развитие эндофтальмита и субатрофии глаза.
Течение дакриоцистита может осложниться флегмоной орбиты, тромбофлебитом орбитальных вен, тромбозом кавернозного синуса, воспалением мозговых оболочек и ткани мозга, сепсисом. В этом случае высока вероятность инвалидизации и гибели пациента.
Профилактика дакриоцистита требует адекватного и своевременного лечения заболеваний ЛОР-органов, избегания травм глаз и лицевого скелета.
Дакриоцистит — лечение слезных каналов у взрослых, если забиты, как лечить железы и канальцы, хроническое воспаление мешка, где он расположен
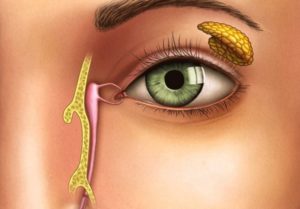
В норме слезы здорового человека после омывания глаза стекают к его внутреннему уголку. Через слезные точки они проходят в слезный канал, оттекают в слезный мешок и выходят в полость носа. При дакриоцистите этот процесс нарушается, слезная жидкость, застаиваясь, теряет свои антибактериальные свойства, в ней развиваются инфекционные агенты, которые вызывают воспаление.
У малышей причины развития офтальмологической патологии следующие:
- нерассосавшаяся после рождения желатиноподобная пробка;
- закупорка слезного канала;
- узкий просвет носослезного прохода.
У взрослых дакриоцистит появляется по следующим причинам:
- отек тканей носослезной области из-за носового полипоза или синусита;
- травматизация слезного канала или области рядом с ним.
Возрастает риск появления дакриоцистита из-за вредных условий труда, совмещенных с протекающим ринитом, перепадами температуры воздуха.
Причины заболевания
Существует множество благоприятных факторов проявления. Все основывается на типе заболевания. У врожденной формы заболевания проблемой становится генетическая особенность, связанная с не рассосавшимися кусочками эмбриональной ткани, так называемыми пробками.
В случае со взрослым патогенезом, специалисты связывают с отеком носослезного канала при остро-вирусных инфекциях, хроническом воспалении слизистой, поражении придаточных пазух, аденоидах, гайморите, различных наростах в носовой полости.
Допустимо возникновение недуга в связи с повреждениями строения носовых перегородок, путем травмированных слезных протоков, век и глаз.
Скопление застоявшейся слезной жидкости грозит снижением антибактериальных свойств слезы. Вследствие этого, возрастает риск размножения различных форм бактерий. Слезная железа выделяет секрет, обладающий антисептическими свойствами, именуемый слезой. Но на фоне болезни полезные противомикробные свойства пропадают, приобретая слизистой-гнойный цвет.
Болезнь зачастую процветает при сахарном диабете, сниженном иммунитете организма, неблагоприятных условий труда и сильным колебанием температуры климата.
Классификация и симптоматика
По характеру протекания дакриоцистит разделяют на острый и хронический. По причине появления непроходимость слезного канала может быть хламидийной, аллергенной, травматической, вирусной. Клинические признаки отличаются в зависимости от формы заболевания.
Острый дакриоцистит имеет следующие яркие симптомы:
- отек века;
- лихорадка;
- уплотнение слезного мешочка, “жирные комочки” возле глаз;
- гипертермия кожи около слезного канала.
Постоянно забитый слезный канал приводит к быстрому переходу острого дакриоцистита в хронический. Для такой формы характерно непрекращающееся воспаление слезного мешка. Образовавшаяся опухоль размягчается, гипертермия уменьшается, формируется абсцесс, который может сам вскрыться. Из него вытекает гнойный экссудат, после чего воспаление спадает.
Выводы
Дакриоцистит является опасным заболеванием глаз у взрослых, которое может привести к серьёзным осложнениям. Схожее с ним заболевание – височный артериит, который чреват большими последствиями при неправильном диагностировании и несвоевременном обращении в поликлинику.
Поэтому необходимо проводить правильное, своевременное лечение и, конечно же, профилактические меры во избежание возникновения этого заболевания. Существуют различные методики предотвращения заболевания, такие как массаж, упражнения для глаз, чтобы улучшить зрение, йога.
Как отличить конъюнктивит от дакриоцистита?
Воспаление слезного мешочка по внешним проявлениям схоже со многими глазными патологиями, в том числе и с конъюнктивитом. Но при сопоставлении симптоматики, можно выделить определенные различия. В следующей таблицы приведены основные различия.
| Признак. | Конъюнктивит. | Дакриоцистит. |
| Отечность век. | Отекают преимущественно оба века и отечность выражена незначительно. | Наблюдается припухлость нижнего века. Если нажать на воспаленную область, из слезных точек выделяется гной. |
| Слезотечение. | Постоянное, но слезы чистые. Исключение составляет бактериальный конъюнктивит, при котором в слезах имеется гнойное отделяемое. | Спонтанное и почти беспрерывное (с гноем). |
| Зуд и жжение. | Являются характерными симптомами. | Не наблюдаются. |
| Локализация боли. | Боль локализуется по всему глазу, либо в его уголке. | Источником боли становится слезный мешочек, который располагается у носа. |
| Повышение температуры. | Отсутствует. | Температура тела повышается, если воспаление затрагивает кровеносные сосуды. |
| Распространение. | Поражает постепенно оба глаза. | Локализуется чаще всего на одном глазу. |
Даже если все признаки свидетельствуют о наличии дакриоцистита, только офтальмолог может поставить правильный диагноз.
Диагностика
Диагноз «дакриоцистит» ставится после наружного осмотра, сбора анамнеза. Дальнейшее обследование включает:
- Проба Веста. В ноздрю со стороны, где расположен воспаленный слезный канал, вставляют тампон, а в глаз делают инстилляцию красящего раствора колларгола. Если с проходимостью все нормально, то в течение пары минут тампон покрасится. Если этого не случилось через 10 минут, проба Веста указывает на то, что слезный канал забит.
- Зондирование. Исследование выявляет поражение слезных канальцев.
- Бактериальный посев мазка из носослезного канала. Бактериальный анализ необходим для выявления инфекционного агента.
Профилактика
Основополагающий принцип профилактических мероприятий – своевременное устранение инфекционных заболеваний, локализующихся в области органов зрения и носа. Кроме этого, врачи рекомендуют:
Дакриоцистит
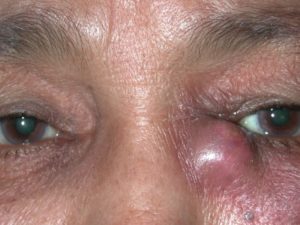
Воспаление слезного мешка, или дакриоцистит, имеет различные причины. Однако в большинстве случаев общим фактором является полная закупорка слезных протоков, которая мешает нормальному дренажу жидкости из слезного мешка в носовую полость. Так что причина дакриоцистита – это хронический застой слез и развитие в слезном мешке благоприятных условий для бактерий.
Виды и причины заболевания
Закупорка слезных каналов может быть врожденной и приобретенной. Врожденный дакриоцистит случается у новорожденных детей при неполном рассасывании желеобразных эмбриональных пробок в слезных каналах. Подробнее о лечении данного заболевания у детей можно прочитать здесь.
Приобретенный дакриоцистит, или воспаление слезного протока, у взрослых чаще всего возникает на фоне хронического катарального воспаления слизистой оболочки нижних носовых ходов.
То есть инфекция распространяется из полости носа, вызывает воспаление и отек слизистой носослезного канала, ее набухание и слипание стенок, которое перекрывает путь оттока для слез.
При таком ходе развития обтурации носослезный канал проходим под давлением жидкости, когда его промывают из специального шприца. В промывочных водах обнаруживаются различные прожилки, хлопья слизи или слизистые комочки. То есть катар носослезного канала характеризуется нормальной анатомической проходимостью, но неполной функциональность.
Воспаление может возникнуть внезапно и иметь стремительное развитие на фоне ОРВИ, ангины, гайморита. Острый дакриоцистит в таком случае протекает с ярко выраженными симптомами, но при затухании инфекционного процесса с сохранением возбудителя в организме он может превратиться хронический.
Течение болезни
Клинические симптомы дакриоцистита включают отек и эритему с растяжением слезного мешка ниже медиального кантуса, наличие болезненности этой области, при усугублении процессов возможно выделение гнойного содержимого.
Ниже внутреннего угла глаза можно заметить припухлость, которая постепенно увеличивается в размерах, кожа над ней становится красной и горячей, постепенно начинает шелушиться. Прикосновение к воспаленному слезному каналу очень болезненно, надавливание вызывает появления в углу глаза слизисто-гнойного отделяемого.
Самым показательным симптомом дакриоцистита является постоянное слезотечение, которое особенно усиливается на улице в ветреную погоду. Слезы катятся через веко, поскольку нормальный путь их оттока перекрыт.
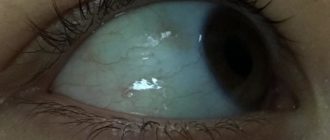
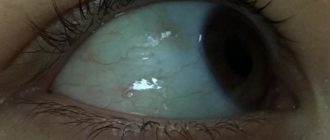
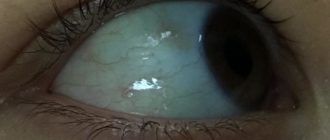
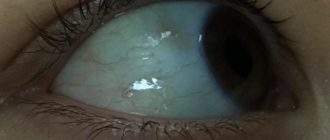
Фото дакриоцистита различной степени выраженности
Поскольку дакриоцистит является источником инфекции, то на его фоне нередко возникают осложнения, такие как хронический коньюнктивит, орбитальный или лицевой целлюлит, дакриоцистоцеле (формирование кисты).
Консервативное лечение
Лечение хронического дакриоцистита на фоне катара носослезного канала исключительно консервативное. Оно заключается во введении в слезные протоки дезинфицирующих и противовоспалительных препаратов.
Капли при дакриоцистите обычно содержат сульфаниламидные препараты – Сульфацил натрия, Сульфапирилазин; антибактериальные средства – Левомицетин, Гентамицин, Тобрамицин, Ципрофлоксацин; гормональные противовоспалительные – Дексаметазон или Гидрокортизон и сосудосуживающие вещества – Адреналин или Мезатон.
Промывание слезного канала
Хронический дакриоцистит у взрослых лечат курсами по три недели. Врач с помощью тоненькой канюли вводит в слезный канал сначала сосудосуживающие препараты, которые устраняют отек и восстанавливают проходимость, а затем через несколько минут – антибактериальные капли или мази.
На первой неделе такие процедуры повторяют каждый день, на второй неделе – через день и на третьей неделе – через два дня. Пи этом лечат не только глаза. Носовые ходы обязательно обрабатывают раствором антисептика – ринорголом, протарголом или колларголом (нитрат серебра).
Зондирование при дакриоцистите, если есть острый процесс, противопоказано. Поскольку острый дакриоцистит характеризуется отечной и рыхлой слизистой, то ее легко травмировать зондом. Повреждение вызывает грубое рубцевание и возникновение стриктур, которые плотно перекрывают слезный канал. В таком случае без хирургического вмешательства уже будет не обойтись.
Длительная обтурация слезных каналов приводит к стойкой недостаточности оттока слез, а потом и вовсе к его блокаде. В таких условиях развивается застой слезной жидкости и собственного секрета слезного мешка, который являются питательной средой для сапрофитной и патологической микрофлоры. В основном в этом отделе глаза обитают пневмококки, стрептококки и стафилококки.
Бактерии поддерживают воспаление, которое приводит к расплавлению тканей, повреждению слизистого слоя, образованию большого количества гноя. Если слезный мешок полностью заполнен плотным гноем, то говорят о его эмпиеме. Образование рубцов на месте воспаления еще больше усиливает блокаду слезных анналов, а воспалительный экссудат обуславливает эктазию (расширение) слезного мешка.
Такой дакриоцистит не проходит сам.
Симптомы при этом ярко выражены:
Почему в уголках глаз скапливается белое содержимое
- упорное слезотечение, слезный ручей расширен, кожа вокруг глаз мацерирована от постоянного контакта с жидкостью;
- видимое увеличение слезного мешка;
- выделение чистого гноя или в смеси со слизью при надавливании, с временным уменьшением припухлости;
- рези, боль и жжение во внутреннем углу глаза.
Осложнением эктазии слезного мешка при гнойном дакриоцистите является полная атрофия его секреторных функций и перерождение в кисту.
Кисты бывают огромного размера и могут почти полностью перекрывать зрение со стороны внутреннего угла глаза.
Перерождение дакриоцистита в водянку слезного мешка происходит в течение трех-пяти лет, но у некоторых пациентов это может произойти буквально в течение года.
Зонд помогает прочистить слезные протоки и удалить гной
Для определения необходимости операции по формированию нового пути оттока содержимого слезного мешка первоначально проводят проверку на проходимость носослезных каналов. И здесь невозможно обойтись без зондирования. Если блокады нет, то зонд сможет преодолеть вход в слезный мешок, раздвинув отечную слизистую и, пройдя всю полость, упереться в кость.
При этом после введения зонда начинается активное выделение гноя, которого невозможно было добиться раньше, поскольку вход был прикрыт слизистой. Таким образом, с помощью зонда прочищают слезные каналы и удаляют гной из полости. Лечение проводят промыванием слезного мешка растворами антисептиков и антибиотиков.
В домашних условиях пациент продолжает лечение, используя антибактериальные препараты в виде капель.
Оперативное вмешательство
Отличить наличие блокады устья канала можно по тому, что зонд будет невозможно ввести в полость мешка и прочистить его. Такую «мертвую» непроходимость могут создать приросший клапан или образовавшиеся на месте воспаления рубцы.
В таком случае актуальным будет прием антибиотиков системного действия, поскольку местные формы попросту не смогут попасть в очаг инфекции. Особое внимание в подборе групп антибактериальных препаратов следует обратить на пожилых пациентов или страдающих диабетом, поскольку у них, кроме обычной грамотрицательной флоры, возбудителем инфекции могут быть атипичные патогены.
Оперативное лечение дакриоцистита у взрослых проводят тогда, когда невозможно провести дренаж слезного мешка другим путем. К нему прибегают в крайнем случае, потому что нежелательным эффектом операции может стать образование свищей, соединяющих слезный мешок с другими полостями.
Искусственные дренажи, не позволяющие слипаться слезным каналам
Формирование каналов для оттока содержимого слезного мешка можно выполнять с помощью хирургических инструментов или лазера. Последнее время предпочтение отдается трансканаликулярной лазерной эндоскопической дакриоцисториностомии.
В ходе операции действием лазера формируется отверстие, сообщающее полости носового канала и слезного мешка. Современные технологии позволяют делать это, зайдя через носовую полость и не оставляя заметных снаружи рубцов.
К положительным сторонам относится возможность одновременного прижигания кровеносных сосудов, что предупреждает кровотечение и развитие осложнений.
При лечении традиционным хирургическим методом создание нового сообщающего отверстия производится путем удаления части кости с последующей пластикой слезного канала. Также в ходе операции проводится полное очищение и антисептическая обработка слезного мешка.
Методика хирургического вмешательства предполагает наружный доступ через угол глаза. В этом заключаются основные минусы операции – большой послеоперационный рубец и высокая вероятность травмирования анатомических образований орбиты и носа.
Несмотря на это метод имеет свои преимущества:
- его используют при неблагоприятных для лазерной коррекции вариантах строения носовой полости, при наличии искривления носовой перегородки или полипов на слизистой;
- возможность применения у пожилых пациентов и людей, имеющих гипертоническую болезнь, ожирение, сахарный диабет.
Вновь сформированный канал обязательно дренируют специальной трубочкой из силикона. Она остается у пациента от трех до пяти дней, а затем меняется на многожильную полиамидную нить. Ношение дренажа потребуется еще от месяца до шести. Эта необходимость обусловлена высокой способностью костной и слизистой ткани носа к восстановлению и возможностью зарастания сформированного канала.
После операции восстановление идет примерно месяц. Пациент будет ограничен в физических нагрузках, посещении бассейна или бани, женщинам нельзя пользоваться косметикой.
В течение месяца нельзя будет делать прививки или другие процедуры, влияющие на иммунитет, так как ослабление защитных сил организма может привести к рецидиву инфекции.
Обычные бытовые действия – вождение, чтение, просмотр телевизора будут разрешены уже спустя неделю после вмешательства.
Домашние средства
Лечение дакриоцистита народными средствами может быть эффективно в начальном периоде заболевания и как дополнение к основной терапии.
Настой ромашки — отличный антисептик для глаз
Рецепты, касающиеся того, как лечить заболевание дакриоцистит, содержат много антисептических и противовоспалительных составляющих.
- Цветки ромашки лекарственной. Две столовые ложки сырья заваривают в литре кипящей воды и настаивают около часа. Средство используют для примочек на глаза два раза в день, до снятия воспаления.
- Каланхоэ. Сок, полученный из охлажденных листьев, смешивают в равных пропорциях с физраствором. Полученные капли закапывают в глаза и нос два раза в день.
- Очанка. Растение, обладающее противомикробным и регенерирующим действием,используют и в качестве примочек, и как настой для приема внутрь.
- Календула, мята, укроп, душица, эвкалипт, шалфей – все травы по отдельности или в составе сбора могут использоваться для приготовления отвара, которым нужно промывать глаза или делать из него компрессы. В качестве компрессов состав держат на глазах 15 минут, а затем повторяют через два часа.
В большинстве случаев поможет вылечить начинающийся дакриоцистит правильный массаж.
Массаж делают по ходу слезного канала
Его основная задача – улучшить эвакуацию содержимого слезного мешка и не давать стенкам канальцев слипаться. Техника массажа очень проста: сначала угол глаза протирают антисептиком (раствор фурацилина, борной кислоты).
Затем указательными пальцами делают десять движений по ходу слезного канала от угла глаза вниз. Движение должно быть с небольшим нажатием, чтобы «вылавливать» жидкость из слезного канала и мешка.
На одиннадцатый счет движение должно быть вибрирующим и идти снизу вверх, при этом из слезной точки может появиться слизистое отделяемое. После процедуры массажа глаза вновь стоит обработать антисептиком.
Понять, что прошел дакриоцистит, можно по исчезновению его симптомов: в глазах не будут постоянно стоять слезы, исчезнет болезненность и покраснение по ходу слезного канала.
Народные средства хороши, если нет физической обтурации каналов слезного мешка. В противном случае необходимо обязательно обращаться к врачу и пройти процедуру зондирования (бужирования) или же оперативного вмешательства. Не забывайте, что заболевание, если его лечить некорректно, имеет тяжелые осложнения.
Лечение дакриоцистита народными средствами – 8 советов
Дакриоцистит – это воспаление слезного мешка глаза, который располагается в районе его внутреннего угла. Происходит это в результате закупорки или сужения по разным причинам слезно-носового канала. При этом слезная жидкость не способна выходить наружу, в результате чего начинают активно размножаться бактерии, возникает воспалительный процесс и нагноение.
Часто встречается дакриоцистит у новорожденных в силу анатомических особенностей, у взрослых заболевание носит инфекционный или травматический характер.
Это одна из самых частых болезней глаз у детей, на нее приходится более 10% всех детских офтальмологических патологий. До 5% всех случаев составляет дакриоцистит новорожденных.
У взрослых процент инфицирования составляет примерно 7%, болеют преимущественно женщины в возрасте от 40 до 70 лет.
- Каланхоэ
- Жимолость
- Водяника
- Очанка
- Облепиха
- Василек
- Рута душистая
- Черемуха
Исходя из разновидности дакриоцистита, меняются и первопричины его возникновения. Это может быть:
- Травма глаза
- Врожденная непроходимость слезных путей
- Аллергия
- Инфицирование вирусом или бактерией
- Осложнение болезней носоглотки
- Паразитарная инвазия
- Неправильное использование косметики
- Химическое поражение
- Сахарный диабет
- Сниженная иммунная система
Симптомы дакриоцистита
При дакриоцистите заболевает чаще всего 1 глаз. Данная патология сопровождается неприятными ощущениями, среди которых встречаются следующие признаки болезни:
- Отечность
- Резкие, остро-режущие болевые ощущения в области пораженного глаза
- Головокружение
- Непроизвольное выделение слез
- Воспаление век
- Появление слизи, гноя при нажатии
- Краснота
- Общая слабость
- Синюшность кожи в районе глазного протока
- Появление пелены перед глазами
- Наполнение кровью мягких тканей
- Размягчение кожных покровов рядом со слезным мешком
- Неправильная координация движения
- Заужение или полное прикрытие глазной щели
Диагностика
Диагностические мероприятия проводит офтальмолог при помощи пальпаторного обследования, проведения пробы Веста, слезно-носовой и флюоресцеиновой инстилляционной пробы.
Также осуществляется зондирование слезных каналов, назначается УЗИ, биомикроскопия глаза, риноскопия, контрастная рентгенография, бакпосев гнойного секрета.
Может потребоваться консультация отоларинголога, стоматолога, челюстно-лицевого хирурга, травматолога или невролога.
Виды дакриоцистита
Исходя из симптоматики, причин заболевания и характера течения болезни, выделяют разновидности дакриоцистита:
- Хронический
- Острый
- Новорожденных
Действия пациента
При появлении неприятных ощущений около слезного канала, рекомендуется прийти к врачу и сделать нужное обследование. В начале, на ранних этапах данного заболевания возможно эффективное медикаментозное или народное лечение данной проблемы. В очень сложных случаях может понадобиться хирургическое вмешательство.
Лечение дакриоцистита народными средствами
Чаще всего лечение дакриоцистита у взрослых и иногда у новорожденных осуществляется хирургическим методом. Однако на ранних этапах заболевания достаточно эффективными могут быть как медикаментозные, так и народные методы терапии данной болезни.
Для этого используют примочки и капли для глаз на основе сока лекарственных растений. Также можно промывать пораженный участок глазного протока специально приготовленными и тщательно процеженными настоями и отварами из лечебных трав.
При инфекционной природе заражения можно использовать спиртовые настойки, которые способствуют скорейшему выздоровлению и не допускают развитие осложнений.
Сок каланхоэ
Лекарственное средство на основе листьев каланхоэ помогает вылечить различные глазные заболевания. При дакриоцистите рекомендуется закапывать в пораженный глаз свежий, тщательно выжатый сок данного растения.
Также можно залить 2 столовые ложки свежих мелко нарезанных листьев каланхоэ 1 стаканом кипящей воды. Готовый раствор ставят на плиту, доводят до закипания и томят на небольшом огне в течение 5 минут. После этого раствор остужают и процеживают.
Подобное средство необходимо использовать для промывания глаз.
Отвар жимолости
Для приготовления целебного отвара жимолости лесной, который используют для лечения дакриоцистита, необходимо взять 50 г листьев и залить их 300 мл воды.
После этого процеженную жидкость доводят до кипения, после этого раствор около 15 минут томят на небольшом огне. Тщательно отцеженное лечебное средство на основе жимолости используют для снятия воспаления при дакриоцистите.
Для этого накладывают на пораженное место вымоченный в приготовленном отваре ватный тампон.
Водяника для лечения дакриоцистита
В составе водяники можно найти большое количество полезных витаминов, благодаря которым можно вылечить дакриоцистит, убрать болевые симптомы, отечность и раздражение. Для изготовления целебного средства ягоды, стебли и корень водяники хорошо измельчаются примерно в равных соотношениях. Все компоненты нужно хорошо перемешать.
На 1 столовую ложку приготовленной массы необходимо залить 100 мл кипятка и отстоять в теплом месте (можно в термосе) примерно около получаса. Готовый водный раствор хорошо отжимают и очень тщательно процеживают через сложенную в несколько раз марлю. Важно, чтобы в жидкости не было ни одной травинки, иначе могут возникнуть осложнения. Подобный настой применяют как капли для глаз.
Закапывают по 1 капле до 5 раз в сутки в течение 3 месяцев.
Настой очанки
Очанка лекарственная используется при любых офтальмологических заболеваниях, в том числе при дакриоцистите. Для приготовления целебного средства рекомендуется измельчить 5 г травы данного лечебного растения.
После этого доливают 200 мл воды, доводят до закипания, затем томят на медленном огне около 10 минут. Приготовленный раствор отстаивают, пока он не охладится, после чего его очень хорошо процеживают несколько раз.
Полученную жидкость используют в качестве умывания, промывания глаз 3-4 раза в день до улучшения состояния.
Облепиховое масло
Для снижения боли, воспаления и других неприятных симптомов при дакриоцистите необходимо использовать масло из облепиховых ягод. Курс лечения должен проходить по определенной схеме.
Первое время надо капать по 2 капли в каждый глаз 1 раз в день. Затем частота процедур увеличивается до 2 пипеточных капель через каждые 3 часа.
Такое лечебное средство помогает восстановить зрение, снять воспаление, отечность, покраснение, ускорить выздоровление.
Настой цветов василька
При таком заболевании глаз, как дакриоцистит, необходимо делать лечебные примочки или компрессы из водного настоя на основе соцветий василька.
Для этого 1 столовую ложку заранее заготовленного сырья заваривают в 500 мл кипящей воды и отставляют в теплое место на 15-20 минут. После этого жидкость процеживают и используют для примочек на пораженное место вокруг глаза.
Также можно смочить в растворе ватные тампоны и наложить на глаза на 10 минут.
Рута душистая от дакриоцистита
Для того чтобы убрать неприятные симптомы при дакриоцистите и не допустить развитие осложнений, необходимо принимать настойку руты душистой по 50 мл в день. Для ее приготовления листья этого лечебного растения мелко измельчают блендером.
После этого 4 г готового сырья заливают 1 стаканом белого вина. Раствор накрывают и выдерживают 10 минут в теплом месте, желательно периодически встряхивать подобное средство для лучшего настаивания.
Перед употреблением данного раствора следует процедить.
Настой черемухи
Для изготовления лекарственного народного средства от дакриоцистита нужно 10 г цветов черемухи залить 250 мл кипящей воды. Жидкость прикрывают крышкой, ставят в теплое место (можно в термос) и отставляют примерно на 20 минут.
Подобный раствор необходимо перед использованием очень хорошо процедить несколько раз. В приготовленной жидкости вымачивают ватный диск и прикладывают к пораженному глазу. Такое средство можно использовать для промывания больного глаза.
Подобная жидкость помогает убрать воспалительный процесс, снять болевые ощущения и другие неприятные симптомы данного заболевания.
Профилактика
Для профилактики дакриоцистита нужны периодические профилактические осмотры у офтальмолога и отоларинголога.
Необходимо правильно и своевременно лечить любые воспалительные и инфекционные заболевания ЛОР-органов. По возможности следует избегать травм, исключить влияние аллергенов или опасных химических веществ.
Новорожденного должен наблюдать врач-неонатолог с целью раннего выявления патологии слезных протоков.
Осложнения дакриоцистита
Происходят осложнения дакриоцистита при неверной терапии или в результате сложного течения заболевания. Они заключаются в обширном распространении инфекции в ткани, которые расположены рядом с пораженным глазом. Это:
- Бельмо
- Флегмона
- Сепсис
- Эктазия слезного мешка
- Эндофтальмита и субатрофии глаза
- Блефарит
- Тромбофлебит глазных вен
- Конъюнктивит
- Тромбоз синуса
- Кератит
- Поражение мозговой ткани
Противопоказания
Любые манипуляции при излечении дакриоцистита новорожденного должны проходить только после консультации с врачом.
Нельзя прикладывать к воспаленному месту горячие или теплые компрессы, любые наружные средства народной медицины должны быть слегка теплые.
В противном случае возможно распространение воспаления на близлежащие ткани. Спиртовые настойки противопоказаны для лечения детей или беременных женщин.