Эхокардиография сердца плода
Основную массу заболеваний сердца составляют пороки, а именно анатомические нарушения строения сердца, которые впоследствии приводят к нарушению гемодинамики еще во внутриутробном периоде или сразу же после появления ребенка. Именно метод эхокардиографии плода позволяет еще во время беременности выявить пороки сердца, а также такие редкие заболевания как кардиомиопатии, которые сопровождаются увеличением полостей сердца.
Эхокардиографию плода сегодня проводят с помощью современной и многофункциональной УЗИ аппаратуры в том случае, если есть какие-либо подозрения на то, что у ребенка может возникнуть сердечная патология.
Показаниями к использованию данного метода могут служить такие факторы как наличие врожденных болезней сердца у родителей, рождение предыдущих детей с врожденными болезнями сердца, подозрение на развитие хромосомных отклонений, различные эмбриональные отклонения, выявленные при ультразвуковом исследовании, тиреотоксикоз, сахарный диабет или хронические инфекции, обнаруженные у будущей матери.
Также эхокардиографию плода проводят в том случае, если женщина на ранних сроках беременности принимала антибиотики либо психотропные препараты или же, если мать перенесла краснуху во время беременности.
Показаниями к данному методу диагностики могут служить внутриутробная задержка развития плода, обнаружение изменений сердца во время проведении скринингового ультразвукового исследования плода, отклонение от нормы показателей, которые были получены при оценке среза через 3 сосуда.
Оптимальным периодом для проведения эхокардиографии плода является срок беременности от 18 до 24 недель, однако проводят исследование и в любое другое время.
Специальной подготовки со стороны беременной женщины указанный способ диагностики не требует. Процедура занимает от 30 до 45 минут.
На ранних сроках исследование могут проводить при помощи трансвагинального датчика с последующим повтором исследования для уточнения полученных результатов.
Противопоказания к проведению исследования
При исследовании используется трансабдоминальный доступ, однако в случае необходимости на сроке гестации менее 18 недель ЭХО КГ может быть выполнена трансвагинальным способом.
Разберемся, как делают эхокардиографию плода.Естественно, исследование должен проводить врач, который специализируется на УЗИ такого рода, имеет требуемые практические навыки.
Процесс может занять от 20 до 45 минут.Процедура подготовки к ЭХО КГ и ее проведение мало отличаются от обычного УЗИ.
Будущая мама ложится на спину (доктор может потребовать занять другое положение, если плод расположен неправильно).
На ее живот наносится специальный гель и прикрепляется датчик. Если ЭХО КГ назначена на ранних сроках, датчик вводится через влагалище.Во время процедуры эхокардиографии плода беременная должна быть спокойна и расслаблена; возможно, по рекомендации врача за несколько дней до планируемого исследования ей придется прекратить прием определенных лекарственных препаратов.
Качество ультразвуковой визуализации зависит от уровня квалификации и опыта специалиста, типа используемого оборудования, срока гестации, положения плода, мало- или многоводия, толщины подкожно-жирового слоя на передней брюшной стенке беременной.Влияют такие факторы, как положение плода и вес матери.Полным женщинам с толстой жировой прослойкой намного сложнее сделать ЭХО КГ плода.
Давно доказано, эхокардиография сердца плода является полностью безопасной, как для будущей родительницы, так и для ее драгоценного ребенка.
Сотни тысяч женщин во всех уголках планеты проходят УЗИ без каких-либо последствий, что как нельзя лучше свидетельствует о безвредности процедуры.
Больше того, аппараты нового поколения позволяют обследовать малышей не только в стационарных больницах, но и полевых условиях, при этом точность полученных данных не вызывает сомнений.
Надо сказать, что в значительной части случаев фетальная эхокардиография плода не показывает наличие отклонений у ребенка, что позволяет будущим родителям расслабиться и полюбоваться на свою дочку или сына еще до рождения.
Впрочем, не меньшую пользу проверка сердечной мышцы с помощью ультразвука приносит и тем, у кого все-таки находят патологии, ведь чем раньше удается поставить диагноз, тем больше шансов вылечить ребенка или оказать ему оперативную помощь сразу после появления на свет.
Эхокардиография плода не является тем исследованием, которое может навредить состоянию здоровья беременной женщины или ее ребенка, поэтому противопоказаний к ее проведению на сегодняшний день не существует.
Провести нормальную диагностику может лишь помешать деформация брюшной полости или серьезные изменения кожного покрова аллергического либо воспалительного характера, имеющиеся в области проведения исследования.
В современной медицине эхокардиографию плода подразделяют на несколько видов. Она может быть двухмерной, которая позволяет изучать анатомию основных структур сердца. Состояние створок, стенок и клапанов сердца можно исследовать с помощью М-режима эхокардиографии, а допплер-эхокардиография позволяет изучить и грамотно оценить гемодинамику и ритм сердца.
Описанная методика позволяет детально изучить скорость и направление кровотока, а также дает врачам возможность оценить степень сужения сосудов сердца и определить объем крови, которая выходит и возвращается к сердцу. Для максимально точного проведения эхокардиографии применяют УЗИ аппараты нового поколения, которые абсолютно безвредны для здоровья будущей матери и ее малыша.
В том случае, если во время проведения эхокардиографии у ребенка обнаружили серьезную патологию, тогда назначают повторное исследование через одну-две недели для исключения возможной врачебной ошибки. Иногда после проведенного исследования будущую маму направляют на более детальную консультацию к врачу-кардиологу, детскому хирургу и неонатологу.
Некоторые патологии сердца, выявленные у плода, могут исчезнуть самостоятельно еще до момента родов, поэтому на повторном исследовании отклонения от нормы иногда не обнаруживаются.
На качество полученных снимков, полученных во время исследования, могут влиять такие факторы как расположение плода в утробе и вес матери, так как полным женщинам с большой жировой прослойкой провести диагностику намного сложнее.
Методика, которая спасает жизни
В самом начале формирования эмбриона его сердцебиение определяют с помощью обычного ультразвукового исследования. При нормальном развитии беременности с помощью трансвагинального датчика сокращения сердца эмбриона можно прослушать уже на пятой-шестой неделе беременности. Частота сокращений сердца у эмбриона изменяется в зависимости от срока беременности.
Так на шестой-восьмой неделе этот показатель составляет 130 ударов в минуту. Далее на девятой-десятой неделе данный показатель равен 170-190 ударов в минуту, а уже с одиннадцатой недели и до момента родов он составляет 140-160 ударов в минуту. Протекающие изменения в частоте сердечных сокращений напрямую связаны развитием, а также становлением функций вегетативной нервной системы.
Именно частота сердечных сокращений является важнейшим показателем нормального развития эмбриона, при изменении указанных параметров необходимо проводить лечение, которое направлено на устранение причины развития отклонений. Также следует отметить, что отсутствие сердечных сокращений у эмбриона, длиной свыше 8 мм, свидетельствует о неразвивающейся беременности.
Во втором, а также в третьем триместрах беременности исследуется месторасположение сердца в грудной клетке, а также определяется частота и характер сокращений сердца. При недостатке кислорода частота сокращений сердца может увеличиваться до 160 ударов в минуту, а при резком ухудшении состояния плода этот показатель может снижаться.
Ультразвуковое исследование сердца плода позволяет своевременно выявить примерно 75% существующих пороков. В том случае, если при проведении описанного исследования обнаруживаются какие-либо изменения, тогда беременной женщине назначают более информационную и точную диагностику – эхокардиографию плода.
Эхокардиография плода представляет собой комплексный метод исследования, при котором применяются различные режимы работы ультразвукового сканера.
Цель эхокардиографии плода заключается в раннем выявлении различных патологий развития сердца.
Точность исследования напрямую зависит от срока беременности, количества околоплодных вод, ожирения беременной, опыта врачей и класса используемого ультразвукового аппарата.
В процессе исследования на животе у беременной устанавливают приемное устройство, предварительно смазанное гелем. Оно при помощи ультразвука выводит на экран движения сердца плода. Такие манипуляции позволяют врачу достаточно быстро оценить основные показатели работы сердца. Все исследование занимает не больше 15-20 минут.
С развитием плода в материнской утробе меняется и его сердечнососудистая система, именно поэтому так важно регулярно отслеживать возможные патологические изменения. Эхокардиография плода позволяет получить множество полезных данных, свидетельствующих о состоянии здоровья ребенка, не нанося при этом ему какой-либо вред.
Двухмерная эхокардиограмма (или 2-D) позволяет изучить анатомию основных структур сердца (клапаны, камеры, сосудистую систему).
М-режим (одномерный) позволяет наблюдать состояние створок, клапанов и стенок сердца в процессе их работы.
Допплерэхокардиография – используется для изучения гемодинамики в сосудах и камерах сердца, а также оценки сердечного ритма.Проводится в режиме ЦДК и импульсной допплерографии.
Норма и расшифровка результатов
Эхокардиогарфия плода относится к неизвазивным методикам диагностики, обладающим большой информативностью. Расшифровку эхокардиограммы может проводить только врач-кардиолог, так как самостоятельное изучение показателей не может прояснить полную картину исследования.
В любом заключении эхокардиограммы присутствует ряд обязательных показателей, значения которых отображают строение и функции сердечных камер.
В заключении обязательно указываются параметры правого и левого желудочков, предсердий, межжелудочковой перегородки, состояния клапанов сердца и перикарда.
С помощью специальных медицинских пособий установлены определенные нормы, отклонения от которых могут свидетельствовать о появлении различных патологий сердца.
В протоколе после данного обследования обязательно фиксируются следующие показатели:
- значение массы миокарда левого желудочка;
- значение миокарда левого желудочка;
- конечный систолический размер;
- короткая ось;
- длинная ось;
- конечно-диастолический объем левого желудочка;
- аорта;
- правое предсердие;
- левое предсердие;
- толщина миокарда межжелудочковой перегородки систологическое;
- движение миокарда;
- толщина миокарда межжелудочковой перегородки диастологическое;
- мильтральный клапан;
- аортальный клапан;
- фракция выброса;
- толщина стенки в диастолу;
- легочная артерия;
- ударный объем;
- диастолическая толщина стенки;
- диастолический размер.
Главными показателями, которые определяют нормальное развитие и функционирование сердечной мышцы, являются данные свидетельствующие о работе желудочков, а также о развитии перегородки между ними. Расшифровка данных после проведенного исследования может свидетельствовать о проявлении сердечной недостаточности либо о стенозе.
Недостаточность развивается в том случае, когда створки клапана сердца, которые препятствуют обратному движению крови, не справляются со своими функциями, из-за этого кровь направляется в соседнюю камеру, а работа сердца становится менее эффективной. При стенозе отмечается уменьшение диаметра отверстия клапана, в результате чего ухудшается прокачивание крови.
Расшифровка эхокардиографии сердца обязательно включает в себя данные о сократимости миокарда, а также насосной функции левого желудочка в динамике, наличии рубцов, аневризмы, опухолей, тромбов, а также их размеров и воздействии на сократимость стенок. Кроме того, на основе проведенного исследования у врача появляется возможность достоверно оценить состояние и функциональные характеристики клапанов сердца, а также степень гипертрофии их стенок.
Показания
Данное обследование показано многим будущим мамам, а именно женщинам с высоким риском хромосомных аномалий у плода, которые выявляются ещё в сроке 12-14 недель беременности при проведении комплексного теста;уже родившим ранее детей с пороками сердца или ХА или имеющие их сами;с диагнозом привычное невынашивание;
будущая мама имеет какие-либо эндокринные или системные заболевания (сахарный диабет, красная волчанка и др.);с осложнённым течением настоящей беременности с прогрессирующей фетоплацентарной недостаточностью и задержкой роста плода;с многоплодной беременностью или наступившие в результате вспомогательных репродуктивных технологий;
возраст беременной больше 35 лет;беременным, которые в период 5–8 недель перенесли ОРВИ. Важно понимать, как закладывается сердечно-сосудистая система человеческого зародыша: сердце плода начинает формироваться в конце 4 недели беременности, поэтому мамочкам, контактировавшим в этот период с инфекцией нужно пройти это обследование.
Дополнительная эхокардиография плода показана в тех случаях, когда при скрининговом УЗИ была выявлена задержка внутриутробного развития плода, мало- или многоводие, водянка плода, нарушения сердечного ритма (тахикардия, брадикардия, аритмии), кардиомегалия или аномалии строения сердца, множественные пороки развития внутренних органов
Не стоит бояться и отказываться от метода эхо кг, если его применение необходимо. Метод не может повредить ни малышу, ни матери, но, зато, позволит успокоить родителей и прояснить ситуацию в отношении возможных пороков развития будущего ребенка
В Многопрофильном медицинском центре «Гармония» в Бийске Вы можете пройти процедуру ЭКГ сердца (ЭХО КГ) плода при беременности.
ЭКГ сердца (ЭХО КГ) плода при беременности в Медицинском Центре «Гармония» цена
Эхо-КГ плода — Вся медицина
Сегодня на ребенка, который еще находится в утробе матери, влияет множество негативных факторов. К ним можно отнести окружающую среду, вредные привычки, разнообразные заболевания женщины и ее возраст. А результатом, всех этих воздействий, могут стать врожденные пороки сердца.
Однако сейчас, имеются методы, которые способны выявить их, что позволит заранее определиться с дальнейшим лечением и предпринять все необходимые меры во время родов. К одному из таких методов относится эхокардиография плода. Из всех, именно это исследование применяется чаще других.
Что из себя представляет?
Эхокардиография плода (ЭХО КГ плода, УЗИ сердца плода) — это диагностический метод, основанный на применении ультразвуковых волн для выявления врожденных пороков сердца, еще не родившегося ребенка. Обусловлено применение такой методики одновременным сочетанием безопасности, скорости, доступности, точности.
Касательно безопасности эхокардиографии плода, можно сказать то, что ультразвуковые волны абсолютно безопасны не только для матери, но и для ребенка, что немаловажно.
Кому следует выполнить эхокардиографию сердца плода?
Существуют определенные группы риска беременных, у которых может родиться ребенок с врожденным пороком сердца:
- алкоголизм, наркомания, курение во время вынашивания ребенка;
- наличие у матери, отца или других близких кровных родственников врожденных пороков сердца;
- сахарный диабет, независимо от того гестационный он или нет;
- системная красная волчанка или другие аутоиммунные заболевания;
- прием медикаментов, которые запрещены для беременных (антибиотики, антидепрессанты, противоэпилептические средства, нестероидные противовоспалительные препараты и т.д.);
- наличие у матери, так называемых, торч и других инфекций (краснуха, цитомегаловирус, парвовирус, токсоплазмоз, болезнь Лайма и т.д.);
- гиперфункция щитовидной железы;
- артериальная гипертензия у матери;
- заболевания, влияющие на соединительную ткань;
- возраст старше 35 лет;
- многоводие.
Эхокардиография сердца плода выполняется даже тогда, когда на общем ультразвуковом исследовании ничего не выявлено. Но иногда, у женщины, которая не входит в группу риска, также может родиться ребенок с врожденным пороком сердца.
Некоторые признаки на ЭхоКГ плода и не только, вполне могут указывать на пороки:
- аритмия сердца у ребенка;
- наличие жидкости в различных органах плода (желудок, легкие, голова);
- обнаружение хромосомных заболеваний;
- признаки патологии сердца при ультразвуковом исследовании (единственная пупочная артерия, анемия плода, агенезия венозного протока и т.д.);
Порой, признак, указывающий на наличие врожденного порока сердца, находится вне сердечно-сосудистой системы плода. Такие признаки называются экстракардиальными. Например: атрезия любой части кишечника, врожденная патология почек.
Какие бывают виды эхокардиографии плода?
Развитие медицины, в частности диагностики при помощи ультразвука, появилось множество разновидностей УЗИ. Следует выделить три основных вида, применяемых наиболее часто в медицинской практике.
Кроме этого, применение третьего метода, дает возможность полноценно оценить потоки крови, их объем, направление, как в сердце, так и в сосудах.
Для чего следует выполнять УЗИ сердца плода?
Эхокардиография сердца плода позволяет врачам заранее выявить множество различных заболеваний сердца.
Исходя из этого, выбирается тактика лечения и соответствующие меры, которые могут быть предприняты во время и после родов. Однако порой приходится прибегнуть к прерыванию беременности.
Это выполняется в случаях, когда порок сердца абсолютно несовместим с жизнью, кроме того, это может угрожать жизни женщины.
Однако, если эхокардиография плода выявила отклонение в работе сердца, не следует сразу же паниковать. Это может быть ошибкой аппарата, артефактом при исследовании и т.д. Поэтому, через 1-2 недели оно назначается повторно. Более точную дату укажет врач акушер-гинеколог.
Когда патология уже точно диагностирована, последует обязательная консультация с другими специалистами. Например, если необходимо проведение оперативного вмешательства по поводу порока, то стоит обсудить все с кардиохирургом.
Еще один смежный специалист, чья консультация необходима — неонатолог.
Не все обнаруженные пороки на эхокардиографии плода требуют обязательного оперативного вмешательства. Некоторые из них проходят самостоятельно, так например незаращение перегородки между желудочками или предсердиями может уже отсутствовать на последующем ультразвуковом исследовании.
Когда выполнять?
УЗИ сердца ребенка проводится с 18-19 недели по 23-24 беременности, ведь в этот период можно получить больше всего достоверной информации, которая поможет врачам. Ну и конечно, в случае подозрения или обнаружения самой патологии будут назначены дальнейшие повторные исследования, дату которых устанавливает врач ведущий беременность у конкретной женщины.
Как проводится?
Перед тем, как говорить о непосредственно проведении эхокардиографии, следует указать немаловажный факт — подготовка к ультразвуковому исследованию сердца плода не требуется.
Длительность процедуры от 15 до 30 минут. ЭхоКГ выполняется в положении на спине. После того, как женщина легла на кушетку, ей следует убрать одежду с живота.
Затем, на область исследования наносится специальный гель.
Он необходим для улучшения скольжения датчика и ликвидации воздуха находящегося на поверхности, так как он тоже является помехой для проведения эхокардиографии. В конце, оставшийся гель удаляют с поверхности кожи.
Если обнаружен порок, то после рождения, ребенку также будет выполнено ЭхоКГ.
Где выполнять?
Первично порок может быть обнаружен в женской консультации или на обычном профилактическом УЗИ плода, однако, все последующие диагностические мероприятия и сами роды лучше всего выполнять в специально созданных медицинских центрах.
Отзывы об исследовании
Эхокардиография плода имеет исключительно положительные отзывы, как от врачей, так и от женщин. Беременные выделяют скорость, простоту и отсутствие необходимости в подготовке к исследованию. Врачи же, отмечают быстрое и качественное диагностирование пороков, ну и конечно безопасность.
ЭхоКГ помогло спасти не одну детскую жизнь и более того, те дети, которые могли стать инвалидами из-за порока, благодаря своевременной диагностике и высокому профессионализму врачей уже сейчас живут полноценной жизнью, а их родители, со спокойной душой и сердцем, смотрят, как растут их детки.
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ: (25,00
Эхокардиография плода
Эхокардиография плода (фетальная эхокардиография) – специальная ультразвуковая методика, позволяющая в процессе беременности исследовать морфологические и функциональные особенности сердца плода. Позволяет еще до рождения, неинвазивно выявлять врожденную патологию сердца. Обычно выполняется на 18-24 неделе гестации.
ЭхоКГ плода дает возможность оценить состояние полостей сердца, межпредсердных перегородок сердечных клапанов, магистральных сосудов. Применяется для пренатальной (дородовой) диагностики врожденных пороков сердца и нарушений сердечного ритма у плода, что дает возможность оптимально спланировать дальнейшую тактику их лечения.
Проведение дуплексного сканирования повышает стоимость фетальной ЭхоКГ.
Эхокардиография плода (фетальная эхокардиография) – специальная ультразвуковая методика, позволяющая в процессе беременности исследовать морфологические и функциональные особенности сердца плода. Позволяет еще до рождения, неинвазивно выявлять врожденную патологию сердца. Обычно выполняется на 18-24 неделе гестации.
ЭхоКГ плода дает возможность оценить состояние полостей сердца, межпредсердных перегородок сердечных клапанов, магистральных сосудов. Применяется для пренатальной (дородовой) диагностики врожденных пороков сердца и нарушений сердечного ритма у плода, что дает возможность оптимально спланировать дальнейшую тактику их лечения.
Проведение дуплексного сканирования повышает стоимость фетальной ЭхоКГ.
ЭХоКГ назначается при высоком риске развития сердечной патологии у плода. На такой риск может указывать наличие ВПС у родителей или ближайших родственников, случаи рождения в семье детей с врожденной патологией сердца, выявление хромосомных аномалий у плода (например, синдрома Дауна, синдрома Патау).
Факторами, которые могут повышать вероятность формирования дефектов сердца у плода, служат внутриутробные инфекции (краснуха, токсоплазмоз, цитомегалия и др.
); прием в процессе беременности антибиотиков, противоэпилептических средств; наличие у матери эндокринных и системных заболеваний (сахарного диабета, СКВ, ревматоидного артрита); употребление наркотиков и алкоголя; возраст беременной старше 38 лет.
Дополнительная фетальная эхокардиография показана в тех случаях, когда при скрининговом УЗИ была выявлена задержка внутриутробного развития плода, мало- или многоводие, водянка плода, нарушения сердечного ритма (тахикардия, брадикардия, аритмии), кардиомегалия или аномалии строения сердца, множественные пороки развития внутренних органов.
С помощью эхокардиографии в пренатальном периоде могут быть идентифицированы такие ВПС, как
Их дородовая диагностика позволяет специалистам (акушеру-гинекологу, неонатологу, кардиохирургу) грамотно спланировать тактику ведения беременности, выбрать лучший способ родоразрешения, провести необходимую предоперационную подготовку новорожденного и кардиохирургическую операцию в оптимальные сроки. Достоверность ЭхоКГ в обнаружении врожденных аномалий строения и функционирования сердца составляет 90%. Тем не менее, сразу после рождения с целью подтверждения диагноза в обязательном порядке проводится УЗИ сердца ребенку.
Виды исследования
При выполнении ЭхоКГ используются различные режимы сканирования, позволяющие детально визуализировать сердце плода:
- двухмерная эхокардиография – используется для оценки анатомии основных структур сердца (камер, клапанов, главных артерий и вен). Изображение выводится в виде двухмерного среза.
- М-эхокардиография – позволяет наблюдать интракардиальные структуры (стенки камер сердца, створки клапанов) в режиме движения, оценивать систолическую функцию желудочков.
- Допплерэхокардиография – используется для изучения гемодинамики в сосудах и камерах сердца, а также оценки сердечного ритма. Проводится в режиме ЦДК и импульсной допплерографии.
Методика проведения
Наиболее достоверные результаты можно получить на 18-24 неделе беременности. При исследовании используется трансабдоминальный доступ, однако в случае необходимости на сроке гестации менее 18 недель ЭхоКГ может быть выполнена трансвагинальным способом.
Процедура длится около 30-40 минут и по методике проведения напоминает обычное УЗИ.
Во время процедуры эхокардиографии плода беременная должна быть спокойна и расслаблена; возможно, по рекомендации врача за несколько дней до планируемого исследования ей придется прекратить прием определенных лекарственных препаратов.
Стандартное эхографическое исследование включает оценку четырехкамерного среза сердца (положения сердца в грудной полости, строения желудочков и предсердий, сформированности межжелудочковой и межпредсердной перегородок, движений створок митрального и трикуспидального клапанов), главных артерий (взаиморасположение и диаметр аорты и легочного ствола), характеристик сердечной деятельности (ЧСС, ритмичности предсердно-желудочковых сокращений). С протоколом эхокардиографии плода в обязательном порядке должен быть ознакомлен акушер-гинеколог, наблюдающий беременность, который прокомментирует женщине результаты диагностики, объяснит все имеющиеся риски.
Качество ультразвуковой визуализации зависит от уровня квалификации и опыта специалиста, типа используемого оборудования, срока гестации, положения плода, мало- или многоводия, толщины подкожно-жирового слоя на передней брюшной стенке беременной.
Преимущества
Эхокардиография плода позволяет производить детальное изучение анатомии и функционирования сердца плода с помощью высокочастотных ультразвуковых волн.
Оценка сердечной деятельности плода может проводиться посредством аускультации, фонокардиографии, кардиотокографии.
Эхокардиография не относится к числу обязательных УЗИ при беременности и назначается только в тех случаях, когда другие исследования дают основания заподозрить наличие у ребенка ВПС или тяжелых нарушений ритма.
При выявлении у плода сердечных дефектов, несовместимых с жизнью, беременность рекомендуется прервать. В случаях, когда врожденные пороки сердца подлежат хирургической коррекции, операция может быть выполнена вскоре после рождения. Эхокардиография плода, как методика пренатальной диагностики, незаменима для выработки стратегии ведения беременности, родов и раннего неонатального периода.
Эхокардиография сердца: что показывает, можно ли делать беременным
Собственно ЭХО КГ не входит в план обязательных мероприятий при беременности. И, тем не менее, этот вид ультразвуковой диагностики показан при наличии сомнений в полном здоровье матери или плода.
Она особенно рекомендована беременным, так как на сегодняшний день является самым безболезненным, безопасным и высокоинформативным методом контроля сердца.
При вынашивании ребенка на женщину ложится большая физическая нагрузка, поэтому ее сердце нуждается в особом контроле. Вовремя сделанная процедура позволит предотвратить развитие патологии вынашивания или выявит изменение функций сердца роженицы.
При малейшем подозрении на отклонения в развитии назначается ЭХО КГ, потому что выявляет самые незначительные отклонения в развитии и функционировании сердца плода.
Показания к назначению ЭХО КГ беременным
Современный УЗИ аппарат дает возможность совместить ЭХО КГ с допплерографией и цветной видеозаписью, показывающей динамику движения крови в сердце и прилегающих сосудах.
Такое обследование позволяет увидеть, а значит, заметить изменения в работе сердца уже при самых незначительных отклонениях. Беременным назначают УЗИ в первом, втором и третьем триместрах.
Такая диагностика выявляет особенности протекания беременности, здоровья плода и его сердца. Этот вид УЗИ контролирует:
• количество камер сердца,
• правильность развития клапанов,
• нормальность длины аорты,
• здоровье сердечной мышцы.
ЭХО КГ сердца при беременности желательно делать между 18 и 22 неделями беременности.
Этот вид исследования позволяет видеть уже самые начальные отклонения в развитии сердечной мышцы малыша: наличие сквозных пространств в сердце или недоразвитие.
Такие врожденные патологии не сможет выявить на УЗИ даже опытный врач, в то время как эхокардиография выявляет перечисленные нарушения.
Выявления пороков сердца у плода
ЭХО сердца при беременности проводится при выявлении подозрений в ходе наблюдения за развитием плода.
Особенно такая диагностика рекомендована, если есть наследственный риск рождения ребенка с врожденными пороками развития или если мать страдает заболеваниями сердца.
Особое внимание следует уделить тем беременным, у которых уже родился ребёнок с подобной патологией. В пристальном мониторинге нуждаются и женщины, решившиеся на ЭКО. И, конечно, просто необходимо проведение ЭХО:
• беременным и курящим женщинам,
• будущим мамам, принимающим алкоголь или наркотики, а также препараты, способные повредить развитию плода,
• будущие мамы, перенесшие краснуху, цитомегаловирус, токсоплазмоз или герпес.
ЭХО сердца при беременности обязательно также и в тех случаях, когда будущая мать страдает диабетом, другими обменными или генетическими заболеваниями или уже переносила выкидыш.
ЭХО сердца при беременности является необходимым видом обследования, так как именно этот порок развития плода встречается наиболее часто. При обычном УЗИ, которое проводится раз в триместр, незначительные нарушения в развитии сердечной мышцы или крупных сосудов могут быть и не выявлены.
ЭХО КГ дает возможность увидеть нарушение в развитии органов уже на самых ранних стадиях, когда коррекция этого нарушения еще возможна.
Что такое ЭхоКГ сердца плода: как, когда и зачем ее делают при беременности
ЭхоКГ плода — современная методика, при которой анализируют сердечно-сосудистую систему будущего ребенка. В процессе исследования сонолог отмечает наличие или отсутствие патологических изменений в развитии сердца, анализируя графические данные с ультразвукового аппарата.
Показания и противопоказания к процедуре
Эхокардиография плода, сокращенно эхоКГ или УЗИ сердца, позволяет вовремя заметить врожденные болезни сердечной мышцы у ребенка. Обследование полностью безопасно и проводится быстро. Результаты при этом редко бывают ошибочными.
ЭхоКГ плода назначается не всем. Ведущий беременность гинеколог отправляет женщину на исследование, если на это есть основания. К показаниям проведения процедуры относят:
- наличие в семье детей, у которых диагностировали патологии сердечно-сосудистой системы;
- прошлые беременности заканчивались выкидышами;
- в период вынашивания ребенка женщина перенесла инфекционное заболевание — герпес, токсоплазмоз, краснуху или болезнь Лайма;
- близкие родственники беременной страдают хроническими заболеваниями сердца;
- женщина по возрасту от 35 до 45 лет;
- существуют подозрения, что у ребенка могут быть хромосомные аномалии;
- в легких, животе, голове плода при УЗИ на любой неделе беременности выявлена излишняя жидкость;
- в первом триместре беременная употребляла антибиотики для лечения заболеваний;
- в анамнезе будущей мамы присутствует эндокринная или системная болезнь — сахарный диабет, волчанка и другие;
- многоплодная беременность.
ЭхоКГ плода в обязательном порядке назначается женщинам, у которых при ультразвуковой диагностике выявили изменение количества околоплодных вод — больше или меньше положенной нормы.
ЭхоКГ полностью безопасна для будущего ребенка и матери. Никакого негативного влияния ультразвуковых волн на плод за всю практику выявлено не было. Поэтому процедура не имеет прямых противопоказаний к проведению.
Но эхоКГ делают только после пятой недели беременности, так как до этого времени результат неинформативен — оплодотворенная яйцеклетка еще не развилась до стадии эмбриона.
Виды эхокардиографии
При эхокардиографии сердца плода задействуют 3 техники исследования, которые отличаются своим назначением:
- Допплерографическая эхоКГ. Самая расширенная методика, которая дает возможность изучить гемодинамику, сократительную способность и ритмичность сердечной мышцы вместе с направлением кровотока по сосудам.
- Двухмерный режим сканирования изучает основную анатомическую структуру органа. При этом УЗИ-аппарат четко показывает малейшие изменения в строении сердечно-сосудистой системы.
- Одномерное исследование выявляет нормальное функционирование, параметры, анатомическое строение клапанов, стенок и створок клапанов сердца. При такой эхоКГ плода на экране аппарата сердечная деятельность визуализируется в динамике.
Перечисленные разновидности режимов ультразвукового обследования оценивают количество циркулирующей крови, выброс в минуту и степень суженности артерий. Эти показатели влияют на развитие и дальнейшую жизнедеятельность будущего ребенка.
Как подготовиться к исследованию
Особой подготовки для диагностики не требуется. Существуют общие рекомендации, которых придерживаются при любых УЗ-обследованиях:
- Перед эхокардиографией плода рекомендуется 5–10 минут отдохнуть. Так стабилизируется работа сердечно-сосудистой и дыхательной системы.
- За день до исследования запрещается прием седативных лекарственных средств, которые оказывают влияние на функции сердца, сосудов.
- За 2 часа до УЗИ следует неплотно поесть. Лучше избегать продуктов, которые вызывают газообразование. Из-за этого диагностика затрудняется. Результат интерпретируется в некоторых случаях неправильно.
- На анализ приходят в одежде, которая позволит быстро и легко оголить живот. Особенно это касается женщин на последних сроках беременности.
Как делают УЗИ сердца малышу
ЭхоКГ занимает не больше 30 минут. Женщину укладывают на кушетку. После на оголенный живот беременной сонолог наносит специальный гель для УЗИ. Вещество позволяет ультразвуковым волнам датчика глубже проникать для визуализации точного результата.
Читать еще: Значение имени Рустам, история и судьба
Трансабдоминальное УЗИ сердечно-сосудистой системы плода, через брюшную полость, назначается после 20 недель. На ранних сроках более информативно проводить трансвагинальную эхоКГ.
Для точной визуализации врач просит женщину принять разные позы. При этом рекомендуется максимально расслабиться.
Подробнее об эхоКГ расскажет врач-гинеколог в своем видеообзоре:
Расшифровка результатов
Главным критерием для нормального развития сердечной деятельности будущего ребенка считается ЧСС, частота сердечных сокращений. Она изменяется с каждой неделей беременности. Рассмотрим нормы:
- на 5-й неделе сердце плода бьется примерно 85 ударов в минуту;
- начиная с 6-й недели, частота увеличивается до 120;
- с 7-й по 11-ю неделю ЧСС находится в пределах 130–180 ударов в минуту;
- в конце первого триместра и до конца беременности сердце ребенка бьется 145–170 ударов/мин.
Интервал между ударами сердца должен быть одинаковым. Иначе врач заподозрит у плода врожденный порок развития или гипоксию, кислородное голодание. При обследовании в норме не прослушиваются посторонние звуки. Удары четкие и ритмичные.
Примерно на 6-м месяце беременности у плода четко просматриваются 2 сердечных желудочка, 2 предсердия, межжелудочковая и межпредсердная перегородки и клапан овального отверстия.
Часто на эхоКГ диагностируют гиперэхогенный фокус в сердце у плода при появлении небольших шумов и характерного отростка на снимке. Это значит, что в левом желудочке образовалась лишняя хорда.
В таком случае ребенку назначают послеродовую фетальную эхокардиоскопию для отслеживания состояния. ГЭФ не страшен: большинство людей живет с такой особенностью строения сердца.
Некоторые врожденные заболевания, определенные при эхоКГ плода, лечатся уже после рождения ребенка. Иногда врачи при обнаруженной на эхоКГ возможной патологии рекомендуют подождать 2–3 месяца после родов, чтобы целесообразно оценить ситуацию. Некоторые диагностированные в утробе болезни проходят с возрастом.
На видео патология сердца у плода:
Сколько стоит исследование
Цена на процедуру находится в пределах 2000–3000 рублей. В Московской и Ленинградской области стоимость эхокардиографии возрастает до 5000 рублей. При этом учитывается режим исследования.
ЭхоКГ плода — обследование, которое назначают беременным по показаниям. После процедуры женщина обычно обращается к генетику, если при ультразвуковом анализе у малыша выявили врожденные патологии.
Узи сердца плода при беременности: на каком сроке делают и зачем назначают?
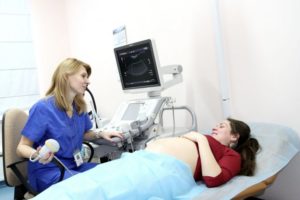
На протяжении беременности женщина многократно проходит обследование, что позволяет специалистам следить за ее здоровьем и состоянием развивающегося в утробе малыша.
Высокоинформативными способами диагностики являются УЗИ и эхокардиография.
Зачем проводят процедуры и насколько это безопасно для плода? Что такие диагностические методы позволяют выяснить и существуют ли ограничения по срокам их проведения?
Когда назначают УЗИ сердца плода и эхо-КГ?
УЗИ сердца плода и эхо-КГ не относятся к списку обязательных исследований при беременности, но специалист может назначить их по ряду показаний:
- прием беременной лекарств, способных спровоцировать пороки плода;
- экстракорпоральное оплодотворение ЭКО;
- употребление женщиной алкоголя и курение;
- наличие у пациентки ребенка с пороком сердца;
- инфицирование матери краснухой, цитомегаловирусом, токсоплазмозом, герпесом во время вынашивания плода;
- выкидыши в анамнезе;
- эндокринные и системные болезни (диабет, васкулит и т. д.);
- многоплодие;
- наличие у родителей и близких родственников заболеваний, связанных с функционированием сердечно-сосудистой системы;
- беременность с осложнениями (например, задержка в росте плода);
- риск хромосомных аномалий у будущего ребенка;
- маловодие или многоводие;
- возраст матери больше 30 лет.
На сроке 10–12 недель женщина проходит первое УЗИ, которое может выявить аномалии развития плода. Если на основе полученных данных невозможно поставить диагноз, врач назначает дополнительное исследование, которое называется «эхокардиография». Однако его нужно будет сделать несколько позже – на 18–24 неделях.
Характеристика методов обследования и их отличия
Многие люди не понимают разницы между УЗИ и эхо-КГ. Каждая методика имеет нюансы: специалист выбирает тот или иной способ исследования в зависимости от показаний.
УЗИ – это неинвазивное исследование с помощью ультразвука, которое позволяет получить данные о размерах сердечной мышцы плода, его сократительной функции, оценить состояние крупных сосудов, стенок органа и внутрисердечного кровотока. Эхокардиография также основана на ультразвуковом исследовании сердца, однако параллельно специалист может высчитать частоту сердцебиения плода.
Получается, что при эхокардиографии беременная женщина одновременно проходит и УЗИ, и электрокардиографию. Данный способ диагностики основан на способности клеточных структур организма отражать ультразвуковые волны и обладает высокой информативностью. Исследование позволяет:
- увидеть полную картину работы сердечной мышцы плода;
- понять, насколько правильно сформированы ткани органа;
- прослушать сердцебиение, определить наличие посторонних шумов;
- оценить ритм сердца и его реакцию на резкие звуки или голос мамы.
Безопасно ли это для плода и матери?
УЗИ сердца – это один из немногих методов диагностики, которые разрешены при беременности. Эта процедура полностью безопасна для матери и ребенка, на каком бы строке она ни проводилась.
В основе методики – использование звуковых волн диапазона 20 кГц. Они отражаются от тканей органов, улавливаются датчиком и преобразуются в изображение на мониторе.
Колебания, производимые датчиком, безболезненны, не провоцируют повреждения тканей или развития пороков плода.
Нужно ли готовиться к УЗИ и эхо-КГ?
Перед выполнением ЭХО КГ плода подготовка не нужна, но специалисты рекомендуют придерживаться нескольких рекомендаций:
- за сутки прекратить прием успокоительных средств и медикаментов, влияющих на работу сердца;
- не делать исследование натощак – последний прием пищи должен быть за 2 часа до посещения специалиста;
- приходить в одежде, которая позволит легко оголить живот;
- явиться на процедуру заранее и немного отдохнуть, чтобы восстановить дыхание и сердечный ритм.
Ограничения и противопоказания
Эхо-КГ, выполненное раньше 5 недели гестации, малоинформативно, поскольку сердце ребенка еще слишком маленькое. Исследование в 3-м триместре тоже не даст нужной информации из-за большого живота женщины – датчик будет располагаться далеко, картинка получится нечеткой.
Несмотря на преимущества диагностики и ее безопасность, специалисты уверены, что одного досконального исследования вполне достаточно. Каждая диагностическая процедура должна быть обоснована, поэтому повторно обследование проводится только при наличии показаний.





