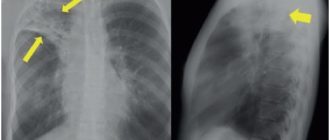
Очаги в лёгких на КТ — что это может быть и как выглядят очаговые изменения
КТ – один из современных и эффективных методов диагностики. Суть процедуры состоит в том, что с помощью рентгеновского излучения и компьютерной программы выполняется послойный снимок нужного органа. Внутри томографа зафиксирована рентгеновская трубка.
Во время сеанса часть аппарата вращается вокруг пациента и может сделать тысячу снимков в секунду. Компьютерная программа сводит их в одну картинку и создает объемное изображение. Полный цикл обследования органов грудной клетки производится за 5-10 минут.
Компьютерную томографию назначают для исследования любых органов и систем организма. Томограмма ОГК (органов грудной клетки) — наиболее информативна, ведь по ее результатам пульмонолог видит бронхи, сосуды в легких, форму альвеол, трахею и размер лимфоузлов. Рассмотрим, как расшифровывается снимок, что означают очаги на легких, разберемся в их разновидностях.
В каких случаях проводится кт легких?
Если врач по результатам осмотра, жалобам пациента или иным признакам заподозрит какое-либо легочное заболевание, есть вероятность, что будет назначена КТ органов грудной клетки. Рассмотрим основные показания к этому исследованию:
- врач подозревает наличие образования в легких либо в области средостения, плевры;
- если рентген показал затемнение неясного характера в отдельных участках легких;
- при пневмонии, туберкулезе легких;
- выявление опухоли в легких на начальной стадии, если у пациента обнаружены злокачественные клетки в мокроте;
- после операции по удалению раковой опухоли для выявления рецидивирующего процесса.
Есть масса иных показаний к проведению КТ органов грудной клетки. Это весьма эффективное исследование, его часто назначают после рентгенографии, если снимок малоинформативен.
Что может показать снимок томографии легких?
Компьютерная томография ОГК позволяет диагностировать многие заболевания. По ее результатам специалист сможет:
- поставить уточненный диагноз;
- определить локализацию процесса, его стадию;
- назначить эффективное лечение;
- контролировать динамику терапии, назначив повторную томографию;
- оценить состояние легких, плотности тканей, внешний вид альвеол, измерить дыхательный объем;
- рассмотреть большинство легочных сосудов, легочную артерию, верхнюю полую вену, трахею, бронхи, лимфатические узлы.
Причины появления в легких субплевральных очагов
Характерно, что патологические образования могут никак не проявляться. Многие пациенты не предъявляют жалоб — у них отсутствует кашель, слабость, боль в грудине.
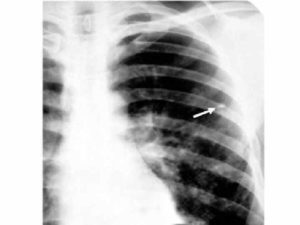
Одиночный очаг определяется как уплотнение легочной ткани, диаметр которого — 1-10 мм. Чаще изменения тканей легких визуализируются при таких состояниях:
- пневмония;
- первичный или хронический очаговый туберкулез;
- эмболия легочных сосудов;
- опухолевые заболевания, их последствия (метастазы, лимфогранулематоз, ретикулез);
- отечные явления как результат аллергии;
- повреждения грудной клетки, кровотечения.
Субплевральные очаги – это ограниченные участки измененных тканей, расположенные под плеврой, которая представляет собой оболочку легкого. Как правило, данный вид образований незаметен на плановой флюорографии или рентгенограмме, зато он обнаруживается на КТ.
Причины появления субплевральных очагов:
- туберкулез;
- злокачественные образования;
- очаговый фиброз.
Разновидности патологических очагов в легких
Очаги, которые обнаруживаются в легких, классифицируют по различным признакам. В первую очередь, по размеру:
- малые – до 2 мм;
- средние – до 0.5 см;
- большие – до 1 см.
Если размер очага превышает 1 см, его относят к другому типу образований – инфильтрату. Также очаги систематизируют по плотности (плотные, неплотные, средней степени плотности). Отметим, что МСКТ поможет обнаружить как мелкие очаги, так и неплотные, что может быть недоступно при рентгенографии.
Структура очага может быть разной – однородной, смешанной с бугорками, с жировыми или воздушными включениями. Перечисленные признаки — неспецифические и не свидетельствуют о каком-либо конкретном заболевании. Исключение составляют скопления жировых клеток в очаге, что говорит о таком явлении, как гамартома. Это врожденное доброкачественное образование, возникающее на легочной ткани.
Следующий тип классификации очагов — их численность:
- Единичные участки уплотнений (визуализируются от 2 до 6) могут быть признаком злокачественной опухоли или представлять собой типичные возрастные изменения в легких (как правило, фиброзного характера).
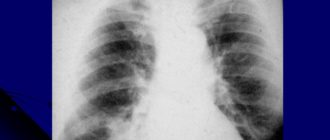
- Множественные очаги чаще всего оказываются симптомами пневмонии или туберкулеза. Однако в редких случаях очаги в количестве более шести могут означать развитие онкологии.
Как очаги в легких выглядят на снимке КТ?
Чтобы человек несведущий смог разобраться в результатах КТ, следует знать о нюансах чтения снимков. Рассмотрим самые актуальные:
- Очаговые образования представляют собой участки белого цвета на черном фоне (на снимке-негативе). В реальности пораженная область, скорее всего, имеет более темный цвет, чем здоровые ткани легкого.
- Если врач заметит на снимке участки кальцинирования или обызвествления (капсул, пропитанных солями кальция) вокруг очага, это может быть признаком доброкачественности образования. Кальцинаты по цвету похожи на кости скелета, видимые на этом снимке. Такие явления часто обнаруживаются после затяжных простудных заболеваний, бронхитов или уже излечененного туберкулеза и представляют собой некий шрам на легких. Пациента с образованием, на котором заметны признаки кальцината, пульмонологи обычно просят раз в полгода делать контрольные снимки.
- В случае, когда образование представляет собой так называемое «облачко» или очаг по типу «матового стекла», требуется более предметное обследование. Внешне оно выглядит как затуманенная область с размытыми границами. В ряде стран пациентам с такими образованиями сразу рекомендуется операция, даже если оно не растет. Уже доказано, что в 80% случаев такие очаги являются предраковым состоянием легких. Альтернатива немедленной операции — постоянное наблюдение с контрольными снимками раз в полгода-год.
В заключение отметим, что не стоит паниковать, если на снимке обнаружены изменения в легких в виде очагов. Чаще эти явления оказываются фиброзными образованиями, не требующими лечения. Однако стоит непременно пройти полное обследование и проконсультироваться с пульмонологом, чтобы исключить более серьезные болезни.
Очаги в легких: что это может быть и как влияет на организм
Очаговые образования в легких представляют собой уплотнения тканей, причиной которого могут выступать различные недуги. Причем для установки точного диагноза осмотра врача и рентгенографии оказывается недостаточно. Окончательный вывод можно сделать только на основе специфических методов обследования, подразумевающих сдачу анализа крови, мокроты, пункцию тканей.
Важно: мнение о том, что причиной множественного очагового поражения легких может выступать только туберкулез – является ошибочным.
Речь может идти о:
- злокачественных новообразованиях;
- пневмонии;
- нарушениях обмена жидкости в дыхательной системе.
Поэтому постановке диагноза должно предшествовать тщательное обследование пациента. Даже если врач уверен, что у человека очаговая пневмония, произвести анализ мокроты необходимо. Это позволит выявить патоген, что стал причиной развития недуга.
Сейчас некоторые пациенты отказываются от сдачи некоторых специфических анализов. Причиной этого может быть нежелание или отсутствие возможности посетить клинику из-за ее удаленности от места проживания, отсутствие средств. Если этого не сделать, то присутствует большая вероятность, что очаговая пневмония перейдет в хроническую форму.
Что собой представляют очаги и как их выявить?
Сейчас очаговые образования в легких делят на несколько категорий исходя из их количества:
- Одиночные.
- Единичные – до 6 штук.
- Множественные – синдром диссеминации.
Присутствует разница между международно принятым определением того, что такое очаги в легких, и тем, что принято в нашей стране. За рубежом под данным термином понимают наличие участков уплотнения в легких округлой формы и диаметром не более 3 см. Отечественная практика ограничивает размер 1 см, а остальные образования относит к инфильтратам, туберкуломам.
Важно: компьютерный осмотр, в частности томография, позволят с высокой точностью определить размер и форму поражения легочной ткани. Однако необходимо понимать, что и у этого метода обследования есть свой порог погрешности.
Фактически, очаговое образование в легком представляет собой дегенеративное изменение легочной ткани или скапливание в ней жидкости (мокроты, крови). Правильная характеристика одиночных очагов легких (ООЛ) – это одна из важнейших проблем современной медицины.
Важность задачи заключается в том, что 60-70% из вылеченных, но потом вновь появившихся таких образований, – злокачественные опухоли. Среди общего количества выявленных ООЛ при прохождении МРТ, КТ или рентгенографии их часть составляет менее 50%.
Важную роль здесь играет то, как характеризуются очаги в легких на КТ. С помощью этого вида обследования, основываясь на характерных симптомах, врач может выдвигать предположения о наличии таких серьезных заболеваний, как туберкулез или злокачественные новообразования.
Однако для уточнения диагноза необходимо сдать дополнительные анализы. Аппаратного обследования для выдачи медицинского заключения недостаточно. До сих пор повседневная клиническая практика не имеет единого алгоритма проведения дифференциальной диагностики для всех возможных ситуаций. Поэтому врач каждый случай рассматривает в отдельности.
Туберкулез или воспаление легких? Что может помешать, при современном уровне медицины, произвести точную диагностику аппаратным методом? Ответ прост – несовершенство оборудования.
На самом деле, при прохождении флюорографии или рентгенографии сложно выявить ООЛ, размер которого меньше 1 см. Интерпозиция анатомических структур может сделать практически невидимыми и более крупные очаги.
Поэтому большинство врачей советует пациентам отдать предпочтение компьютерной томографии, которая дает возможность рассмотреть ткани в разрезе и под любым углом.
Это полностью устраняет вероятность того, что поражение будет закрыто сердечной тенью, ребрами или корнями легких.
То есть рассмотреть всю картину в целом и без вероятности фатальной ошибки рентгенография и флюорография попросту не может.
Следует учитывать, что компьютерная томография позволяет выявить не только ООЛ, но и другие виды патологий, такие как эмфиземы, пневмонии. Однако и у этого метода обследования есть свои слабые места. Даже при прохождении компьютерной томографии могут быть пропущены очаговые образования.
Это имеет следующие объяснения низкой чувствительности аппарата:
- Патология находится в центральной зоне – 61%.
- Размер до 0,5 см – 72%.
- Маленькая плотность тканей – 65%.
Установлено, что при первичном скрининговом КТ вероятность пропустить патологическое изменение тканей, размер которого не превышает 5 мм, составляет около 50%.
Если же диаметр очага более 1 см, то чувствительность аппарата составляет более 95%. Для увеличения точности получаемых данных используют дополнительное программное обеспечение для получения 3D-изображения, объемного рендеринга и проекций максимальных интенсивностей.
Анатомические особенности
В современной отечественной медицине присутствует градация очагов, исходя из их формы, размера, плотности, структуры и состояния окружающих тканей.
Точная постановка диагноза на основании КТ, МРТ, флюорографии или рентгенографии является возможной лишь в исключительных случаях.
Обычно в заключении дается лишь вероятность наличия того или иного недуга. При этом непосредственно самому местонахождению патологии не придается решающего значения.
Яркий пример – нахождение очага в верхних долях легкого. Установлено, что данная локализация присуща 70% случаев выявления первичной злокачественной опухоли данного органа.
Однако это является типичным и для туберкулезных инфильтратов. С нижней долей легкого присутствует примерно такая же картина.
Здесь выявляют рак, развившейся на фоне идиопатического фиброза и патологические изменения, причиной которых стал туберкулез.
Большое значение уделяется тому, какими являются контуры очагов.
В частности, нечеткий и неровный абрис, при диаметре поражения более 1 см, сигнализируют о высокой вероятности злокачественного процесса.
Однако если присутствуют четкие края, это еще не является достаточным основанием для прекращения диагностирования пациента. Такая картина часто присутствует при доброкачественных новообразованиях.
Особое внимание обращают на плотность тканей: исходя из этого параметра, врач имеет возможность отличить пневмонию от рубцевания легочной ткани, например, вызванной посттуберкулезными изменениями.
Следующий нюанс – КТ позволяет определить типы включений, то есть определить структуру ООЛ. Фактически после обследования специалист с высокой точностью может сказать, какое именно вещество скапливается в легких. Однако лишь жировые включения дают возможность определить происходящий патологический процесс, так как все остальные не относятся к категории специфических симптомов.
Очаговые изменения в легочной ткани могут быть спровоцированы как достаточно легко поддающимся лечению заболеванием – пневмонией, так и более серьезными недугами – злокачественными и доброкачественными новообразованиями, туберкулезом. Поэтому важно своевременно их выявить, в чем поможет аппаратный метод обследования – компьютерная томография.
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Что такое кальцинаты в легких? Подробнее о проблеме
Как выявить кальцинаты в легких.
Что такое кальцинаты в легких? Кальцинатами медицинские специалисты именуют скопление нетипичных для определенного органа, тканей, которые заполнены отложения кальциевых солей.
Кальцинаты в легких, непосредственно в легких, способны образовываться под влиянием разнообразных патогенных факторов. Указанные измененные зоны альвеол ухудшают процесс газообмена, затрудняя его и снижая показатели жизненной емкости органов.
Они также способны выступать очагами для размножения вредоносных микроорганизмов, так как кальций не характеризуется иммунной активностью и не предоставляет возможности организму эффективно и быстро подавлять распространение патогенов.
Процесс возникновения областей с отложениями кальциевых солей стартует с травмирования физиологически нормальных тканей. Этот процесс выражается поражением здоровой клеточной структуры и ее замещение рубцами из соединительной ткани.
Указанный тип клеток не имеет собственную систему сосудов, не обогащается кислородом и питательными веществами. Для того, чтобы стабилизироваться, соединительные ткани способны притягивать к себе ионы разнообразных солей.
Кальцинаты правого и левого легкого – причинные факторы
Что провоцирует проявление поражения.
В зависимости от привычного для человека образа жизни и его профессиональной занятости, причинные факторы, которые увеличивают риски возникновения легочных поражений, могут заметно различаться.
Но наиболее часто, причины классические – они рассмотрены в таблице:
Кальцинированные очаги в легких — причиныПровокаторОписаниеОбраз жизни человекаНездоровый образ жизни, при котором человек имеет табачную зависимость, принимает спиртосодержащие напитки в значительных объемах и проживает в регионе, где неблагоприятная экологическая обстановка.
Воспалительный процессПроцессы воспалительного характера, протекающие в бронхолегочной системе, такие как бронхиолиты, асбестоз, пневмонии, бронхиты, туберкулез.
Отрицательные воздействияТермические и химические воздействия, которые заключаются в неблагоприятных условиях работы, посещениях парилок и саун, вдыхание токсических веществ, а также ряд иных факторов, приводящих к поступлению в дыхательные пути загрязненных либо излишне горячих/холодных воздушных масс.
Причины появления кальцинат легкого определяются исходя из анамнеза жизни пациента, а также заболеваемости конкретного человека. Данное обстоятельство обуславливается тем, что обезызвествление тканей выступает процессом высокой длительности, который требует не 1 месяц и даже не один год.
По этой причине, на флюорографическом снимке кальцинаты правого дыхательного органа способны проявляться спустя 2-3 года с факта перенесенной без соблюдения постельного режима, то есть на ногах, воспаления легких. Невзирая на данное обстоятельство, состояние человека требует круглосуточного мониторинга и выполнения диагностики дифференциального характера.
Опасны ли небольшие кальцинаты.Важно! Даже кальцинаты малого размера (на фото) в правом легком, также, как и в левом, способны становится первичным фактором, который повышает риски возникновения онкологических заболеваний и туберкулеза.
По этой причине важным является исключить более серьезные патологические процессы у на стартовом этапе.
Для подобного требуется выполнить ряд диагностических мероприятий, таких как:
- Бронхоскопию, в ходе которой будут взяты биологические материалы для следующей гистероскопии.
- Посев выводимой мокроты, исходя из которого, можно будет сделать выводы касательно заражения туберкулезом.
- Обзорная рентгенография, со снимками в нескольких проекций.
- В тяжелых случаях может быть необходимой компьютерная томография, которая на данный момент признана наиболее информативной методикой диагностирования.
Кальцинат в левом легком требует внимания, не меньшего, чем кальцинат правового легкого, так как его присутствие свидетельствует о том, что в легочных тканях протекает какой-то патологический процесс воспалительного характера.
Достаточно часто, при более детальном рассмотрении и расширенном прохождении пациентом обследовании, диагностируются следующие патологические состояния:
- эндокардит серозный;
- миокардит инфекционного характера;
- хронические патологические процессы.
ЭКГ.
Для того чтобы исключить прочие нарушения здоровья, пациенту рекомендуется выполнить ЭКГ и УЗИ сердечной мышцы. Также, в качестве обязательной диагностической меры, вступают общие анализы урины и крови.
Только врач после получения результатов обследования сможет определить точный диагноз для пациента и подобрать методику воздействия.
Единичный кальцинат легких
Возможно ли восстановить здоровье легких.
На данный момент времени, достаточно часто медицинские специалисты пропускают образование единичного кальцината малых размеров. Тем не менее, даже подобное явление обязано становиться поводом для беспокойства и более детального обследования человека – для выяснения основной причины, по которой кальцинат возник.
Также, образование из солей кальция требует адекватной терапии. Восстановить легочные ткани, которые подверглись кальцинированию, по большей части – затруднительно, в ряде случаев может потребоваться несколько лет для того, чтобы пациент полностью восстановился.
Тем не менее, такая терапия и следование врачебным рекомендациям в период восстановления – жизненная необходимость, так как это позволяет понизить риски возникновения и стремительного прогрессирования онкологических процессов и туберкулеза.
Терапия кальцинатов в дыхательных органах начинается с розыска причинного фактора, поспособствовавшего возникновению отложения и удаления его из жизни пациента. По большей части, это является признаком контактирования пациента с человеком, который инфицирован туберкулезом на протяжении длительного временного промежутка.
Какие методы позволяют определить причину заболевания.Внимание! Также, в очаге, который окружен кальцинированными тканями, может находиться инкапсулированная микобактерия туберкулеза.
По этой причине необходима консультация с фтизиатром, а также прохождение лабораторных анализов. В тех случаях, когда обнаруживается положительная реакция, то пациенту выполняется лечение туберкулезной инфекции превентивного характера. Также, требуется исключить вероятность глистной инвазии, так как кальцинаты могут являться следствием миграции аскариды и личинок прочих червей.
Вторым согласно степени распространенности, выступают паразиты – пневмоцисты, которые имеют способности к созданию вокруг себя плотной оболочки из извести для того, чтобы защититься от иммунных механизмов организма. Для того, чтобы определить наличие глистной инвазии, требуется пройти ряд лабораторных анализов.
Тем не менее, требуется не только анализ кала, но также и определенное исследование отделяемой мокроты. В том случае, когда диагноз подтверждается, то лечение отложений кальциевых солей в легочных структурах начинается с применения антигельминтных фармакологических средств.
Важно выявить фактор-провокатор.Важно! После того, как причина возникновения кальцинатов была устранена, восстановительный процесс жизненного объема легких начинается. Специалисты рекомендуют полноценное питание, в котором будет присутствовать значительное содержание белков животного и растительного происхождения. Также, могут применяться фармакологические средства, характеризующиеся способностями усиливать интенсивность регенеративных процессов организма. Актовегин.
К таким препаратам относятся Солкосерил и Актовегин.
Также, может применяться электрофорез с такими препаратами:
- алоэ;
- стекловидным телом;
- фибсом.
В качестве дополнения требуется применять травы с лекарственными свойствами, направленными на отхождение и выведение мокроты из альвеол. Для того, чтобы полностью восстановились легочные ткани, пациенту требуется следовать врачебным рекомендациям.
Инструкция требует:
- посещать рефлексотерапию;
- выполнять вибрационный массаж;
- делать комплексы дыхательной гимнастики.
Также рекомендуется ежегодно в процессе восстановления посещать морское побережье в теплый сезон – для полноценного восстановления легких требуется не менее 40 дней. Что такое кальцинаты и в чем их опасность для человека, расскажет читателям видео в этой статье.
Представляют ли опасность кальциевые отложения в легких ребенка?
Чем опасны кальцинаты у ребенка.
В последние годы, случаи врожденных патологических изменений легочных тканей участились. Кальцинат в легких у ребенка может проявиться, если он в первые годы собственной жизни имел контакт с агрессией туберкулезной палочки.
Скорее всего, организм, поместив возбудителя в капсулу из солей кальция, обезопасил организм от дальнейшего инфицирования. Тем не менее, требуется консультация и последующее лечение фтизиатра, особенно при условии гипертрофической реакции на Манту.
Инфекция на этапе внутриутробного развития плода также может становиться причиной отложения кальциевых солей в легочных структурах. Наиболее часто, подобный объект исчезаем сам собой на протяжении дальнейшего роста.
Тем не менее, рекомендуется наблюдать за самочувствием ребенка, а также регулярно выполнять его профилактические осмотры для того, чтобы следить за динамикой исчезновения отложений кальция.
Симптоматические проявления отложений кальциевых солей в легочной системе
Какие признаки могут указывать на развитие заболевания.
Наличие в организме кальцинатов может также сопровождаться и поражением прочих органов. Основываясь на данном факте, имеется возможность выделить симптоматические проявления, которые свойственны при поражении легочных структур, а также при поражении иных структур организма пациента.
Общими симптоматическими проявлениями наличия кальцинатов в организме, выступают следующие нарушения здоровья:
- общее ощущение слабости;
- повышение показателей общей температуры тела;
- отсутствие аппетита;
- снижение возможностей мускулатуры;
- сбои режима сна/бодрствования;
- боли головы, головокружения;
- повышенная степень раздражительности;
- образование одышки;
- затрудненность дыхательной функции;
- смена цвета покровов кожи – в особенности, если кальцинаты в корнях в легких.
Когда легочные кальцинаты дополняются образованиями в прочих органах, к примеру – печени, возникают такие симптоматические проявления:
- болезненность правого подреберья;
- рвота с кровяными включениями;
- варикоз передней стенки брюшины.
Когда кальцинаты возникли в почечных структурах, симптоматические проявления имеют следующий характер:
- отечность нижних конечностей;
- отечность лица;
- недомогание общего характера;
- желтоватый оттенок покровов кожи;
- снижение количества выводимой урины;
- отсутствие аппетита;
- сбой режима сна/бодрствования.
Кальцинаты могут присутствовать не только в легких.
Когда кальцинаты возникают в щитовидной железе, симптоматика проявляется такая:
- отсутствие аппетита;
- недомогание общего характера;
- ощущение холода на постоянной основе;
- увеличение железистого органа в размерах.
Кроме указанного, пациент может также ощущать, что его умственные способности понизились, что также указывает на отложение солей кальция в железистом органе.
Диагностирование кальциевых образований и их терапия
Обнаружить кальцинаты в определенном органе возможно при использовании рентгенографии.
Снимок предоставляет возможность обнаружить не только отложения кальциевых солей, но также и прочие нарушения здоровья легких:
- новообразования;
- фиброзы;
- абсцессы;
- кисты;
- инородные тела;
- скопления воздушных масс и жидкости.
Терапия кальцинатов должна начинаться даже при обнаружении единственного кальциевого образования, не говоря уж об множественном их скоплении. Для полноценного восстановления кальцинированной ткани потребуется значительное количество сил и времени.
Чем опасны кальцинаты.
Первоочередным этапом терапии является профилактика возникновения онкологических патологий и туберкулеза. Вместе с этим обнаруживается причина, которая спровоцировала нарушение, и ликвидируется.
В период восстановления, после ликвидации провоцирующего кальцинирование легочных тканей фактора, выполняются меры, направленные на восстановление жизненных объемов легких и регенерацию их тканей.
Достигается это за счет отхождения мокроты и выведения ее из организма, а также общеукрепляющих физиотерапевтических процедур и соблюдения основ ЗОЖ, цена несоблюдения этих правил крайне высока, недуг может стремительно прогрессировать.
Читать далее…
Очаговый туберкулез легких: заразен или нет, лечение в фазе инфильтрации, двухсторонний рентген, симптомы распада верхней доли правого легкого
Очаговый туберкулез легких — это вид вторичного заболевания, которое протекает с образованием в органах дыхания воспалительных очагов. В большинстве случаев болезнь практически не имеет выраженных симптомов, поэтому нередко ее выявляют при флюорографическом обследовании.
Причины возникновения
Такая форма заболевания появляется из-за повторного заражения организма на фоне не до конца устраненного первичного инфекционного процесса или активизации микобактерий в старых патологических очагах. В первом случае патология развивается при продолжительном общении с больным, у которого диагностирована открытая форма туберкулеза.
Активация палочки Коха в организме происходит при проживании в неблагоприятных социально-бытовых условиях, в регионах, где зафиксирована неблагополучная эпидемиологическая ситуация, или если отсутствует специфическая иммунизация населения.
Очаговый туберкулез в обоих случаях появляется на фоне ослабленных иммунных сил, чему способствуют:
- стрессовые ситуации;
- переутомление;
- некачественное питание;
- вредные привычки;
- такие патологии, как язва желудка, диабет, пневмокониозы;
- прием иммунодепрессантов.
Очаговый туберкулез легких: заразен или нет
Возбудителем патологии является палочка Коха, поражающая легкие. От больного человека она может передаваться следующим образом:
- воздушно-капельным путем;
- при использовании одежды, посуды и других личных предметов больного.
Поэтому такая патология считается заразной, передающейся от туберкулезных больных с открытой формой.
Классификация
Туберкулез имеет несколько видов. Классифицируется патология по количеству очагов, их локализации, размеру, степени воспалительного процесса.
По количеству патологических участков болезнь бывает:
- С единичным очагом.
- С многочисленными очагами. Наблюдается более 2 патологических участков, которые между собой никак не связаны.
По месту расположения очагов:
- верхнедолевая;
- нижнедолевая;
- среднедолевая (для легкого, расположенного справа).
Чаще всего диагностируется очаговый туберкулез верхней доли правого легкого.
По давности течения
По степени давности развития болезнь бывает:
- Мягко-очаговой. Характерна для начальной стадии развития заболевания. Очаг состоит исключительно из патологических клеток и распадающихся тканей. Возникает у больного, который был ранее инфицирован микобактериями.
- Фиброзно-очаговой. Характерна для поздней стадии заболевания. В патологическом очаге формируется соединительная ткань, которая замещает очаги деструкции и ограничивает аффект от нормальной легочной ткани.
По фазам
Заболевание протекает в 3 фазах:
- инфильтрация;
- распад;
- уплотнение.
При очаговом туберкулезе в фазе инфильтрации в легких возникают небольшие патологические области. Появляются они как в одном, так и в обоих органах. При этом отсутствуют симптомы, т. к. воспалительный процесс не развивается.
Но бактерии оказывают на организм негативное воздействие, провоцируя развитие тахикардии, вегетососудистой дистонии, снижение работоспособности.
Туберкулез в фазе распада появляется в результате прогрессирования болезни. В этом случае происходит расплавление кавернозных очагов и в легких появляется полость. Очаг распадается, и сопровождается это хрипами в бронхах и кровохарканьем. При фазе уплотнения наблюдается затихание воспалительного процесса. Происходит уплотнение казеоз, вокруг них формируется соединительная ткань.
По размерам
По размеру очаги бывают средними (3-6 мм) и большими (6-10 мм). Существуют мелкие очаги – не более 3 мм, но они называются инфильтратом и характерны для инфильтративного вида заболевания.
Диагностика
Чтобы диагностировать очаговый туберкулез, врач собирает анамнез и изучает жалобы больного. После этого проводит пальпацию и стетоакустическое обследование. При обострении хрипы можно услышать после покашливания.
Симптомы
Такое заболевание характеризуется мало выраженными симптомами или их отсутствием, поэтому обнаруживается патология при проведении флюорографического исследования. У большинства больных выявляют плохо выраженные признаки интоксикации, такие как:
- субфебрильная температура по вечерам;
- потливость;
- небольшой озноб;
- чувство жара;
- слабость.
Также наблюдается бессонница и отсутствие аппетита. При таком заболевании могут развиться симптомы гипертиреоза: снижение веса, пучеглазие, тахикардия. Нередко появляется болевой синдром между лопатками. Кашлевый рефлекс бывает сухим или сопровождается незначительным выделением мокроты.
Рентгенологические признаки
Пациенту проводят рентген легких в 2 проекциях. При свежем заболевании на снимке очаги представлены в виде теневых образований небольшого и крупного размера, имеющих округлую форму.
Нередко они локализуются в верхних отделах легких. Для хронической формы патологии характерны плотные фокусы с очагами фиброзных тяжей.
При фиброзе ткани легкого мелкие очаги соединяются и перемещаются к верхушке легкого, а к плевре тянутся тени в виде полос.
Дополнительные исследования
К дополнительным методам исследования относят:
- бронхоскопию;
- пробу Манту.
Но такие разновидности обследования малоинформативны и назначают исключительно для того, чтобы уточнить диагноз. Например, возбудителя болезни в биологическом материале обнаруживают, если имеется полость распада. Проба Манту показывает положительную реакцию, но только в случае первичного инфицирования.
Выявить очаговый туберкулез помогает взятие мокроты и промывных вод бронхов. Кроме того, в анализе крови наблюдается увеличение СОЭ, повышение концентрации палочкоядерных нейтрофилов. При эндоскопическом исследовании выявляют изменения бронхиального дерева, характерные для хронической формы заболевания.
Схемы лечения
Лечение двухстороннего или одностороннего туберкулеза проходит результативно, если оно было начато своевременно. При таком заболевании применяют стандартную схему терапии с использованием 2-3 медикаментов против туберкулеза.
Врач может назначить:
- при экссудативном воспалительном процессе – Стрептомицин, Рифампицин и Изониазид;
- при обострении заболевания – Рифампицин и Изониазид.
Курс лечения длится 6-9 месяцев. В первые 4 месяца препараты нужно принимать каждый день, потом – 2-3 раза в неделю. При этом терапия обязательно сопровождается регулярным проведением рентгена.
Положительная динамика, которая наблюдается в течение первых 3 месяцев, указывает на благоприятный прогноз. При сомнительном результате Изониазид рекомендуется сочетать с Пиразинамидом или Эмбутанолом.
Лечение очагового туберкулеза считается результативным, если произошло полное рассасывание казеозных очагов.
Очаги в лёгких на кт — что могут означать очаговые образования — Ваш онлайн доктор
Очаговые образования в легких представляют собой уплотнения тканей, причиной которого могут выступать различные недуги. Причем для установки точного диагноза осмотра врача и рентгенографии оказывается недостаточно. Окончательный вывод можно сделать только на основе специфических методов обследования, подразумевающих сдачу анализа крови, мокроты, пункцию тканей.
Важно: мнение о том, что причиной множественного очагового поражения легких может выступать только туберкулез – является ошибочным.
Речь может идти о:
- злокачественных новообразованиях;
- пневмонии;
- нарушениях обмена жидкости в дыхательной системе.
Поэтому постановке диагноза должно предшествовать тщательное обследование пациента. Даже если врач уверен, что у человека очаговая пневмония, произвести анализ мокроты необходимо. Это позволит выявить патоген, что стал причиной развития недуга.
Сейчас некоторые пациенты отказываются от сдачи некоторых специфических анализов. Причиной этого может быть нежелание или отсутствие возможности посетить клинику из-за ее удаленности от места проживания, отсутствие средств. Если этого не сделать, то присутствует большая вероятность, что очаговая пневмония перейдет в хроническую форму.