Катаральный гайморит: причины, симптомы и методы лечения
Катаральный гайморит представляет собой воспаление, протекающее в верхнечелюстной полости, вследствие которого развивается отечность слизистых носа и уменьшается канал для нормального отделения секрета.
Развиться патология может под действием ряда источников, которые необходимо принимать во внимание при постановке диагноза. Только таким образом есть возможность получить максимальный результат от терапии.
Причины развития катарального гайморита?
Рассмотрим, что такое двухсторонний катаральный гайморит и почему он проявляется. Подобное воспаление в полостях верхней челюсти обычно развивается в холоднее время года, когда у человека отмечается ослабление иммунной системы благодаря частым простудам.
Причина появления гайморита кроется в процессах, которые протекают в сопровождении с нарушенным выведением экссудата из полостей и отеком слизистых в носу. Как правило, катаральный синусит проявляется на фоне:
- осложненного вирусного инфицирования (гриппа, парагриппа, аденовирусов и пр.);
- неправильного лечения ринита, протекающего в хронической и вазомоторной форме;
- аллергий;
- сниженного иммунитета;
- повреждения костной либо мягкой ткани верхней челюсти;
- кисты и полипа, появившегося в гайморовой пазухе;
- искривленной перегородки носа (суженые ходы в носу);
- инфекционных болезней (кори, скарлатины);
- стоматологических недугов;
- хронического инфицирования полости рта и носа (фарингита, аденоидных разрастаний).
Какие бывают признаки катарального гайморита?
При катаральном гайморите пациент обычно предъявляет жалобы на наличие:
- сильного ринита с отделением прозрачного либо белого тягучего слизистого секрета (изредка отмечается присутствие желтых или зеленых примесей);
- все время заложенного носа, в особенности по ночам;
- повышенной температуры (указывает на стремительное развитие заболевания);
- ломоты в теле, вялости, изнеможения, сонливости, раздражительности;
- болезненных проявлений в области носа (в значительной степени ощущаются, если наклонить голову вниз);
- сильной головной боли;
- снижения аппетита и проблем со сном;
- глухоты и сухости ротовых слизистых;
- аллергии (свербежа, покалывания, жжения);
- кожного отека в участках, где накопился слизистый экссудат;
- ночного кашля благодаря постоянному стеканию секрета из полостей по задней поверхности гортани.
Обнаружив даже некоторые из названых признаков, следует проконсультироваться со специалистом. В случае промедления есть возможность развития необратимых осложнений.
В каких формах проявляется катаральный гайморит?
Течение катарального гайморита может быть острым и хроническим.
Хронический катаральный гайморит в свою очередь подразделяется на такие разновидности:
- отёчную;
- гипертрофическую;
- смешанную.
Катаральный синусит по локализации воспалительного процесса бывает:
- односторонним (право- или левосторонним);
- двусторонним.
Различия между этими формами недуга заключаются в широте охвата воспалением гайморовых полостей и тяжести протекания.
Основная причина формирования данного заболевания – это нарушенное функциональное состояние слизистой в полостях верхней челюсти.
По патогенезу верхнечелюстной синусит бывает:
- риногенным – первопричиной является инфицирование пазух носа;
- гематогенным – патологические агенты проникают в гайморовы пазухи с кровью;
- одонтогенным – причина развития заболевания кроется в воспалении верхнечелюстных зубов.
Как диагностировать катаральный гайморит?
Чтобы диагностировать заболевание, взрослому пациенту назначают:
- рентгеноскопию;
- диагностическую пункцию;
- ультразвуковое исследование.
Для постановки диагноза в детском возрасте и во время беременности рентген не назначается. В подобной ситуации пользуются другим безвредным способом – диафаноскопией.
В процессе диагностики проводится оценка прозрачности гайморовых пазух путем помещения в рот специальной лампы Геринга. Если вовремя определить проблему, можно быстро избавиться даже от двухсторонней формы заболевания. Терапия назначается специалистом персонально для каждого пациента.
Способы терапии
Для лечения катарального гайморита используется комплексный подход. Терапевтические действия при подобной патологии подразумевают применение:
- назальных антисептиков;
- сосудосуживающих, маслянистых капель;
- растворов с морской солью, физраствора, антисептических жидкостей для очищения гайморовых пазух;
- антигистаминных препаратов;
- противовоспалительных лекарств;
- антибиотиков из цефалоспориновой, макролидовой и пенициллиновой группы в таблетках.
Благодаря комплексному подходу быстро снимается отёчность слизистых носа, ускоряется выведение воспалительной слизи из носовой полости, нормализуется дыхательная функция и купируется воспалительный процесс.
Формирование гайморита у детей считают вероятным приблизительно с 3-4-летнего возраста.
Если медикаментозное лечение оказалось неэффективным (в случае преобразования катарального гайморита в гнойный тип), проводят пункцию гайморовых пазух. Во время данной манипуляции выводится слизистый экссудат путем аспирации, и промываются гайморовы полости с помощью антисептического раствора.
Использование антибиотиков необходимо в том случае, если существует опасность преобразования катаральной формы в гнойную. К тому же, подобные лекарства выписывают, когда причина развития гайморита кроется в попадании болезнетворных микроорганизмов на носовые слизистые. Для лечения катарального гайморита обычно назначают прием Макропена, Сумамеда, Цефазолина.
Физиотерапия при катаральном гайморите
Когда терапия с помощью медикаментов завершена, специалист назначает лечение с помощью физиотерапевтических процедур:
- УВЧ. Ультравысокими частотами оказывается влияние на конкретный участок. В процессе манипуляции образуется электромагнитное поле, под действием которого улучшается капиллярная проницаемость, сосуды расширяются. Продолжительность лечения – 5-8 процедур.
- УФО. Эта процедура позволяет укрепить местную иммунную систему, создаются условия для самостоятельной борьбы организма с болезнетворными организмами, которые попали в носовые пазухи. Курс составляет – 5-10 сеансов.
- Электрофореза. Во время этой манипуляции улучшается циркуляция крови в носовых слизистых и снимается воспаление. Процедуры проводятся каждые 2 дня на протяжении 3 недель.
- Магнитотерапии. Способствует снятию отечности, выведению слизистого экссудата из полостей и повышает действие антибиотиков, благодаря чему сводится к минимуму вероятность проведения операции. Продолжительность лечения – 10 процедур.
- УЗ терапии. Помогает купировать болевые ощущения, ускорить обменные процессы и активизировать ферментативные функции. Ультразвук проникает на глубину до 4 см. курс терапии – 10 сеансов.
Народные средства
Использование народных средств, как дополнения к комплексной терапии, возможно, но лишь после консультации у специалиста.
Ингаляции с добавлением эфирных масел
Наиболее действенным при синусите в верхней челюсти является использование для проведения ингаляций масел:
- пихты;
- сосны;
- эвкалипта;
- лаванды;
- мяты;
- розмарина.
На 1 литр горячей воды добавляется 3-5 капель любого из перечисленных масел.
Нужно наклониться над посудой с раствором и накрыться посредством полотенца. Продолжительность сеанса – 10-15 минут.
Травяные настои и соляные растворы для промывания носовых пазух
Настой из ромашки или календулы обладает дезинфицирующим, антифлогистическим, болеутоляющим и успокоительным эффектом. Чтобы приготовить лекарство, целебная трава заливается кипящей водой в соотношении 1:1, настаивается и процеживается.
Раствор набирается шприцем (пипеткой) и поочередно вводится в каждую ноздрю в количестве 5 капель. Терапия продолжается до того момента, когда признаки патологии полностью исчезнут.
Для приготовления солевого раствора поваренную соль (1-2 ч. ложки) перемешивают со стаканом кипяченой воды и йодом (3 капли). Полученным составом промываются пазухи носа 4-6 раз в течение суток.
Сок из свеклы при гайморите
Это наиболее распространенное народное средство для лечения любой разновидности гайморита. Сок из буряка обладает дезинфицирующим и разжижающим действием, благодаря чему происходит выведение экссудата даже при хронической форме патологии.
Свежая свёкла измельчается с помощью мелкой терки, выжимается сок. Полученная жидкость закапывается в каждый носовой проход по 2 капли. Промежуток между сеансами должен быть приблизительно 2-3 часа.
Какая бывает опасность самолечения катарального гайморита?
Самостоятельное лечение опасно тем, что острое заболевание способно преобразоваться в гнойную форму.
Следует учесть, что для различных форм гайморита требуется определенная терапия, которую способен назначить лишь доктор.
Нередко самостоятельное лечение становится причиной развития тяжелых осложнений и хронического недуга. Вирус на продолжительное время поселяется в организме, постоянно активизируется в осенне-зимний или зимне-весенний период.
Осложнения катарального гайморита
Если лечение назначено неправильно либо пациент не соблюдает всех врачебных рекомендаций, катаральная форма гайморита способна преобразоваться в гнойную. Помимо этого, возможно развитие таких осложнений, как:
- острый отит;
- менингит;
- сепсис.
Отсутствие должного лечения чревато развитием непредсказуемых, негативных последствий. Поэтому, при обнаружении любых признаков гайморита, следует получить консультацию отоларинголога. В особенности это относится к маленьким детям, так как они сложнее переносят подобные недуги.
Заключение
Зачастую катаральный гайморит проявляется в односторонней форме. Причиной развития данной патологии чаще всего является вирусное инфицирование, полученное в результате недолеченной простуды. При обнаружении симптомов этого заболевания следует незамедлительно нанести визит к доктору, пока не развилась острая форма в сопровождении гнойных выделений.
На начальной стадии лечение катарального гайморита возможно без использования антибиотиков, если верно подобрана противовирусная терапия.
Что такое гаймороэтмоидит, симптомы и лечение у взрослых и детей
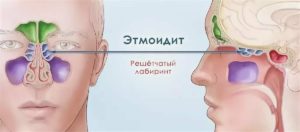
Гаймороэтмоидит — это воспаление слизистых решетчатой и верхнечелюстной пазух, может протекать в острой и хронической форме. Протекает достаточно сложно, так как изначально происходит поражение одной пазухи носа, а затем воспаление распространяется на другие области.
При неправильной и несвоевременной терапии может спровоцировать осложнения, которые приводят к поражению мозга и смерти больного.
Особенности
Гайморовы пазухи расположены по обеим сторонам полости носа в толщине верхней челюсти. Они характеризуются тем, что отверстия их довольно тонкие, расположены несколько выше самого дна носовой пазухи.
Болезнь протекает остро, что обусловлено сложным анатомическим строением носовых пазух. Содержимое внутри пазух накапливается и не имеет возможности выводиться наружу, именно поэтому происходят сложные воспалительные процессы.
Причины
Гаймороэтмоидит могут спровоцировать:
- продолжительный воспалительный процесс в пазухах;
- патологии носоглотки;
- аллергия;
- пониженный иммунитет;
- переохлаждение;
- не до конца вылеченные болезни органов дыхания;
- проникновение инфекции.
Симптомы
Независимо от того, гаймороэтмоидит двусторонний или односторонний, симптомы достаточно яркие и характерные, именно поэтому больной может сразу же распознать наличие воспаления. Иногда заболевание имеет хроническое течение или плавно перетекает из ринита или синусита.
Первые признаки болезни:
- сильная слабость, быстрая утомляемость;
- выделения из носа;
- заложенность носа;
- изменение голоса;
- головная боль;
- периодически возникающий кашель;
- повышение температуры;
- болезненные ощущения полости носа.
Помимо этого, дополнительно наблюдается снижение обоняния, ухудшение аппетита, слезоточивость.
Диагностика
Первоначально нужно сдать анализ крови, так как при наличии гаймороэтмоидита наблюдается повышенное количество лейкоцитов в крови, что указывает на протекание гнойных процессов в организме.
Повышенное СОЭ считается самым главным признаком протекания воспалительного процесса.
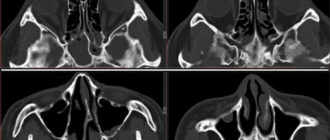
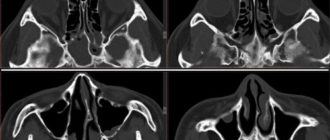
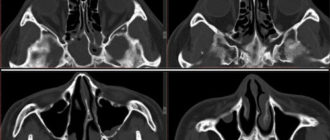
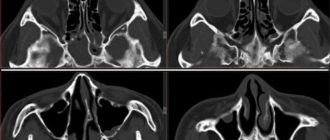
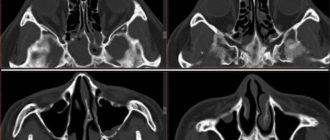
Чтобы точно поставить диагноз, доктор может назначить рентген носовых пазух. На рентгенограмме будут отражены носовые пазухи, их содержимое. При наличии синуситов в пазухах носа будет виден уровень жидкости, локализация воспалительного процесса, а также изменение костей.
Чтобы определить какие именно болезнетворные микроорганизмы спровоцировали гаймороэтмоидит, проводится забор содержимого носа. Это позволит составить план проведения терапии.
Лечение
Для уменьшения количества выделений из слизистой носа назначаются сосудосуживающие препараты. Чтобы можно было быстро устранить болезнетворные микроорганизмы, широко применяются антибактериальные средства, после определения возбудителя гаймороэтмоидита.
Проводится противовирусная, противоаллергическая, противогрибковая терапия. Также при повышенной температуре назначаются жаропонижающие препараты. Чтобы улучшить отток слизи, применяются средства для промывания носа, что позволит устранить болезнетворные микроорганизмы, уменьшить отек слизистой и количество выделяемой слизи.
Если консервативные методы терапии не принесли требуемого эффекта, то проводится хирургическое вмешательство, чтобы не допустить возникновения осложнений. При проведении операции больному делают прокол в носовой пазухе, вытягивают скопившуюся слизь, гной. Это обеспечивает быстрое улучшение состояния.
Пункция проводится исключительно в условиях стационара. После проведения пункции пациента ожидает продолжительное восстановление и периодическое промывание носовых пазух. Иногда при обширном восалении и тяжелом течении болезни нужно выполнять по несколько проколов носовых пазух. После проведения прокола больного зачастую ожидает возникновение периодических рецидивов.
Лечение хронической формы
Хронический гаймороэтмоидит считается довольно сложной болезнью, протекающей с преобладанием характерных инфекционных и воспалительных изменений.
Изначально проводится оперативное вмешательство, направленное на устранение скопившейся слизи, гноя в полости носа. Одновременно с этим проводится комплексная терапия, позволяющая нормализовать общее состояние пациента, а также повысить сопротивляемость организма болезнетворным микроорганизмам.
Достаточно часто на фоне имеющихся осложнений может возникать полипозный гаймороэтмоидит, который требует более тщательного лечения, а также удаление полипов и последующее восстановление слизистой носа.
Двусторонний, полипозный, хронический, катаральный гаймороэтмоидит у детей и взрослых: симптомы и лечение
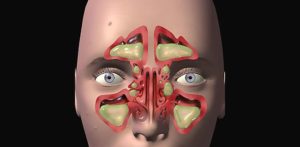
Попробуем в деталях разобраться, что же это за заболевание — гаймороэтмоидит, в каких случаях возникает и какие симптомы для него характерны? Рассмотрим современные методы диагностики и терапии данной болезни.
Что такое гаймороэтмоидит?
Гаймороэтмоидит — это воспалительное заболевание слизистой оболочки решетчатой и гайморовой пазухи. Болезнь может протекать в хронической и острой формах.
Хронический гаймороэтмоидит отличается более сглаженными симптомами и, обыкновенно, труднее лечится. Острая форма болезни имеет ярко выраженные симптомы. Лечение гаймороэтмоидита подразумевает комплексный подход.
Этмоидит – это воспаление слизистой оболочки в ячейках решетчатой пазухи.
Эта болезнь протекает довольно тяжело. Однако при своевременном и адекватном лечении прогноз благоприятный. При отсутствии лечения возможны различные осложнения, в том числе и опасные для жизни.
Возбудители и причины гаймороэтмоидита
Возможные причины возникновения патологии:
- вирусная инфекция;
- проникновение вредоносных микроорганизмов (бактериальная инфекция);
- грибковая инфекция;
- аллергические реакции;
- травмы.
Часто, именно эти факторы являются причинами развития данного заболевания. Однако, также, возникновению гаймороэтмоидита может сильно поспособствовать наличие запущенного кариеса в зубах верхней челюсти. Воспаление распространяется к верхнечелюстной пазухе, что может запустить развитие гайморита и этмоидита при ослаблении общей резистентности организма.
Заболевание наиболее часто возникает в том случае, когда организм и иммунная система ослаблены.
Гаймороэтмоидит часто развивается на фоне другого заболевания, при переохлаждении или при снижении иммунной резистентности вследствие приема медикаментозных препаратов.
Среди факторов предрасположенности к данному заболеванию следует отметить также патологии анатомического строения носовой полости. Они могут быть врожденными или приобретенными.
Классификация гаймороэтмоидитов
Гаймороэтмоидиты отличаются по виду течения болезни. Они могут быть острыми или хроническими. Также гаймороэтмоидиты бывают: экссудативные и продуктивные. Экссудативная форма заболевания, в свою очередь, подразделяется на следующие виды:
- катаральный;
- серозный;
- гнойный.
А продуктивная форма гаймороэтмоидита может быть:
- с гиперплазией тканей;
- с возникновением полипов.
В носовой полости бывают антрохоанальные и этмоидальные полипы. Полипозный гаймороэтмоидит часто сопровождается таким заболеванием, как неаллергическая астма. Для этмоидита характерным является воспаление слизистой оболочки решетчатой кости.
Кроме того, существуют односторонний и двусторонний гаймороэтмоидит.
Признаки и симптомы острой формы гаймороэтмоидита
Один из наиболее характерных симптомов данного заболевания — это боль. Болевые ощущения наблюдаются в области вокруг носа, в районе переносицы и бровей. С развитием заболевания боль перестает точно локализовываться — просто болит голова. Также заметно затруднено носовое дыхание. Выделения из носа дополняют картину.
В случае односторонней формы гаймороэтмоидита боль отмечается только с одной стороны. Интенсивность боли обычно нарастает к вечеру.
Также для этого заболевания характерно затрудненное дыхание, так как нос заложен. Данный симптом может наблюдаться постоянно или быть приходящим. При гаймороэтмоидите часто наблюдается наличие насморка, гноя.
Выделения слизи из носа почти всегда сопровождают данную патологию. Они могут быть прозрачными или желто-зеленых оттенков. Гнойные выделения желтого или зеленого цвета сигнализируют о серьезном воспалительном процессе в пазухах носа.
Все это говорит о развитии синусита.
Также характерным симптомом острой формы гаймороэтмоидита является повышение температуры тела до 38 ºС и выше. Помимо этого отмечается слабость, иногда нарушения сна.
Диагностика и обследование
При первых признаках возникновения гаймороэтмоидита необходимости обращаться к врачу оториноларингологу. Обычно, при наличии характерной симптоматики, доктор назначает рентгенологическое обследование пазух носа. На рентгенограмме могут быть видны затемнения, возникающие из-за наличия жидкости в пазухах.
Также для подтверждения данного диагноза может использоваться компьютерная томография пазух. Дополнительные методы исследования гаймороэтмоидита — это риноскопия и визуальный осмотр пациента. Риноскопия проводится врачом с помощью инструмента под названием риноскоп. Это устройство представляет собой две трубки, соединенные жгутом. Жгут позволяет осветить место исследования.
Риноскопия распространена не так широко и, обычно, для подтверждения диагноза этмоидит используется рентгенография.
Лечение острого и хронического этмоидита
Лечение этомидита и гайморита преследует несколько основных медицинских целей. В первую очередь — устранение инфекции, выведение гноя из носовой полости и пазух. Также необходимым и важным элементом лечения является устранение или уменьшение симптомов — боли, заложенности носа и иных негативных проявлений болезней. Стоит отметить, что лечение хронического этмоидита будет более долгим.
Еще один важный элемент терапии этмоидита — препятствование возникновению серьезных осложнений. Надо сказать, что все этапы лечения взаимосвязаны. Лечение такого серьезного заболевания, как гаймороэтмоидит, должно проводиться исключительно по назначению и под наблюдением врача-оториноларинголога. Пациенту также может быть назначен какой-либо противовоспалительный препарат.
Для избавления носовых пазух от гноя может быть проведено хирургическое вмешательство — дренирование. Больному делают прокол стенки околоносовой пазухи, пораженной патологическим процессом, и гной выходит по специальным трубкам.
Данный метод показан при медленном прогрессе в лечении этмоидита, длительном протекании болезни и в случае риска возникновения осложнений. Гнойные массы выводятся из пазух носа путем хирургической пункции. При этом берётся материал для посева, чтобы подобрать наиболее подходящие антибиотики для дальнейшего лечения.
Пациентам с вирусным этмоидитом антибактериальные препараты не назначаются. Еще одним средством лечения гаймороэтмоидита является гаймороэтмоидотомия.
Во время лечения этмоидита следует воздержаться от курения.
Также запрещается употреблять спиртные напитки. Это связано с приемом довольно больших доз антибиотиков, которые сами по себе сильно влияют на печень. Прием алкоголя во время терапии такими препаратами может привести к серьезным проблемам с печенью.
Дополнительно могут быть использованы анальгетики для снижения болевых симптомов. Во время болезни рекомендуется обильное питье и правильное питание.
Большое количество жидкости необходимо организму из-за повышенной температуры и протекания воспалительных процессов с образованием гноя и слизи.
При воспалительных процессах в организме почти всегда повышается температура. Воды в таких случая стоит пить больше, чем обычно.
Наиболее эффективными лекарственными средствами для лечения бактериального этмоидита являются Левофлоксацин и Моксифлоксацин. Однако терапия, с использованием таких средств, должна назначаться врачом. Необходимо понимать, что приём таких лекарств без одобрения врача может привести к серьезным проблемам со здоровьем.
Особенности гаймороэтмоидита у детей
Одной из главных особенностей протекания данного заболевания у детей является то, что на первых порах болезнь практически себя не проявляет.
Характерные для этмоидита симптомы могут возникнуть только на 10 — 14 день заболевания. В связи с этим возможна постановка диагноза с опозданием, что влечет за собой риск развития осложнений.
Ведь не всегда понятно, болен ли ребенок. У детей могут быть и просто капризы или перепады настроения.
Воспалительные процессы, возникшие в решетчатых пазухах носа, могут перейти на область глазниц. Характерным признаком является отек век. На более запущенных стадиях вероятно возникновение гнойного воспаления в глазницах, устранение которого довольно затруднено — может потребоваться вмешательство хирурга.
Предрасположены к развитию гаймороэтмоидитов дети со слабым иммунитетом. Причинами снижения иммунитета в детском возрасте могут быть различные воспалительные процессы, протекающие в организме. Также способствовать развитию воспаления в пазухах носа могут выраженные аллергические реакции. К тому же, снижению иммунитета могут способствовать инвазии гельминтов.
Лечение гаймороэтмоидита при беременности и лактации
Во время беременности лечение необходимо проводить только в стационарном режиме. Чтобы исключить возможные осложнения беременные женщины должны постоянно находиться под наблюдением врача.
Во время беременности гормональный фон женщин серьезно меняется. Из-за этого повышается вязкость слизи в носу, что приводит к увеличению количества бактерий в носовой полости. Таким образом, у беременных женщин повышен риск развития подобных заболеваний. Также не последнюю роль играет и понижение иммунитета у будущих мам.
Однако симптоматика болезни у беременных женщин ничем не отличается от обычной симптоматики. Так что диагностика и эффективное лечение заболевания не вызовут труда. При первых признаках гаймороэтмоидита следует обратиться к врачу и пройти необходимые обследования.
Профилактика и возможные осложнения
При своевременно начатом лечении гаймороэтмоидит имеет благоприятный прогноз. Обычно заболевание полностью излечивается без последствий для здоровья. Однако, если лечение было начато слишком поздно или не начато вовсе, возможно возникновение различных осложнений, которые могут привести к серьезным последствиям, вплоть до летального исхода.
Наиболее безобидным осложнением гаймороэтмоидита является ангина. Она возникает из-за распространения воспалительных процессов на миндалины. Кроме того, во время протекания гаймороэтмоидита, больной зачастую не может дышать носом, что создает дополнительную нагрузку на горло.
Хронический воспалительный процесс в пазухах носа может привести к развитию такого заболевания, как остеопериостит. Под этим диагнозом подразумевается воспаление костной ткани.
Лечение гаймороэтмоидита, который перешёл в хроническую стадию, довольно сложное, как и лечение остеопериостита. Так что лучше лечить воспаление пазух носа своевременно.
Иногда врачи удивляются, как запущено состояние пациентов.
Самым опасным для жизни осложнением рассматриваемого заболевания является менингит. Воспаление оболочек мозга происходит вследствие распространения воспалительных процессов на них из пазух. Данное состояние крайне опасно и требует немедленной госпитализации. Симптомы менингита: головная боль, тошнота, рвота, галлюцинации и повышенная температура.
Профилактика гаймороэтмоидита включает: своевременное лечение таких заболеваний, как патологии носоглотки, вирусных инфекций, кариеса и других воспалительных процессов ЛОР-органов.
Также важным является устранение анатомических дефектов носоглотки, например, приобретенного или врожденного искривления носовой перегородки. Для профилактики синуситов может использоваться средство Лоромакс.
Не лишним будет поддерживать свой организм в хорошем состоянии: вести здоровый образ жизни, воздержаться от курения и употребления спиртных напитков.
Нужно заметить, что регулярные аэробные нагрузки значительно уменьшают риск развития и причины некоторых заболеваний органов дыхания, и улучшают иммунитет.
Такими полезными физическими упражнениями могут быть: бег трусцой, езда на велосипеде, плавание и аэробика. Для укрепления иммунной защиты организма рекомендовано закаливание.
Посмотрите видео:
Оценка статьи:
Загрузка…
Катаральный гайморит: симптомы и лечение, заразен ли, как лечить и сколько длится
Катаральный гайморит — лор-заболевание с инфильтрацией слизистой, отеком пазух и умеренным выделением серозно-слизистого секрета.
Именно он является главным признаком, по которому устанавливают форму патологии и отличают от гнойного синусита с густыми желто-зелеными выделениями.
Заболевание сопровождается покраснением, полнокровием слизистой, пристеночным утолщением сосудов в одной или двух пазухах.
Что такое катаральный гайморит
Развитие воспалительного процесса после инфицирования происходит по сценарию в 2 этапа. Главные провокаторы – респираторные риновирусы, коронавирусы и другие виды. Они снижают местный иммунитет и вызывают воспаление слизистой носовых ходов. Агенты проникают через кровь, контактным путем, отверстия в носу.
Сначала повреждается эпителий, затем сосудистые стенки, открывающие врата возбудителям. Аномалия развивается с внедрения вирусных агентов, затем переходит в бактериальную форму. Слизистые продуцируют слизистый или гнойный секрет, забивающий выводящие проходы.
При отсутствии лечения из-за сужения выводящих протоков он блокируется в верхнечелюстных синусах, затем переходит в гнойный экссудат.
Причины возможного развития инфекции:
- затяжные риниты;
- механические травмы носа;
- аномалии развития перегородки носа и пазух;
- новообразования разной этиологии;
- аллергия.
Кроме них имеются аллергический и комбинированный виды. Первый развивается на фоне ринита при попадании пыльцы на решетчатую пазуху и сразу поражает обе пазухи. В этом случае заложенность носа сопровождается жидкими выделениями и носит сезонный характер. Длительность лечения катарального гайморита аллергической этиологии продолжается несколько недель до исчезновения симптомов.
Смешанный вид развивается при условии присоединения инфекции.
Классификация катарального синусита по типу возникновения
Бывает гематогенным, травмогенным, риногенным. Часто встречается одогенный вид, развивающийся из бактериальной инфекции при стоматологическом лечении. Это объясняется соседством верхнего зубного ряда с синусами. Такая форма сложнее поддается лечению и занимает много времени.
Инфекции в ротовой полости, попадание инородных предметы, частиц пыли на решетчатую пазуху тоже провоцируют появление из носовой полости и ходов выделений, и вызывают этмоидальный катаральный гайморит. Расположение пазух рядом со слезными протоками усиливает боль и чувствительность. При легком прикосновении к носовому мосту она иррадиирует в лоб, щеки, нижнюю челюсть.
Формы катарального гайморита
По характеру протекания выделяют: острый и хронический с односторонним поражением правой или левой гайморовых пазух; двусторонний с воспалением слизистых в обеих лакунах. Обычно процесс начинается с односторонней инфильтрации слизистой оболочки верхнечелюстных пазух.
При отсутствии адекватной терапии на фоне сниженного иммунитета поражается вторая лакуна. При острой стадии спустя 2 дня появляются простудные симптомы. К концу дня болезненные ощущения катаральном гайморите справа и слева нарастают. Больной испытывает дискомфорт при моргании, приеме пищи.
Боль усиливается при движениях головой и отдает в верхние челюсти и лоб, и по характеру схожа с воспалением тройничного нерва.
Для двустороннего катарального синусита характерны признаки серозного воспаления. Кроме сильного отека отмечается болезненность при пальпации пазух и в области нижних век. Заболевание сопровождается истечением густого секрета. В отличие от одностороннего переносится тяжелее из-за большей зоны поражения и активного выброса токсинов в кровь.
Хронический синусит
Подразделяют на отечно-катаральный, гипертрофический, смешанный. Причины возникновения заболевания кроются в отсутствии лечения, наличия инфекции в носоглотке. Клиническая картина слабо выражена, симптомы проявлены незначительны. Проблему определяют по косвенным признакам:
- неприятном запахе при дыхании;
- сухости во рту;
- образованию корок полости носа и ходов;
- появлению насморка.
Обострения бывают 2-4 раза за год. Повторяющиеся рецидивы лечат 10-13 дней, но полного выздоровления не наступает.
Основные симптомы острого катарального гайморита
Вяло протекающий воспалительный процесс из-за стертых симптомов на фоне респираторных, вирусных, бактериальных инфекций сложно диагностируется. Клинические признаки у взрослых при катаральном гайморите не считаются субъективными и мало чем отличаются от общих. При возникновении заболевания отмечаются:
- затрудненное дыхание;
- субфебрильная температура;
- боли в верхнечелюстных пазухах, которые усиливаются;
- водянистые выделения;
- отеки век и щек;
- гиперемия глаз;
- слабость.
Осложнения этого заболевания
Придаточные пазухи расположены близко к верхним оболочкам мозга. Инфекционные агенты могут проникнуть в ткани и спровоцировать менингит. Нередко синусит осложняется фронтитом с переходом воспаления в лобные пазухи. Самые частые вторичные проблемы:
- ангина;
- фарингит;
- тромбоз кавернозного синуса;
- остеомелит верхнечелюстной придаточной пазухи;
- потеря обоняния;
- атрофия слизистой;
- эндофтальмит;
- миокардит;
- отеки глазниц.
Эффективные методы диагностики
Не надо ждать, пока экссудат станет зеленого цвета, и появятся невыносимые боли. Для благополучного исхода болезни важно вовремя провести лечебные мероприятия. Чтобы не допустить перехода в хроническую фазу, избежать осложнений катарального гайморита, врач проводит диагностику.
Взрослых специалист направляет на рентгеноскопию и ультразвуковое исследование. При недостатке информации назначает пункцию. Детям и беременным рентген противопоказан. Вместо него используют метод диафаноскопии, изучая области гайморовых пазух с помощью лампы Геринга.
Схему лечения больным назначают индивидуально с учетом состояния, формы заболевания, возраста.
Катаральный хронический гайморит: лечение
При своевременной диагностике излечить катаральный процесс несложно. Первостепенная задача состоит в освобождение пазух от скопившихся масс. Прием антибактериальных и средств с первых дней быстро снимает симптомы, и сокращает длительность лечения с 10 до 7 дней. Для этого используют консервативную терапию.
https://www.youtube.com/watch?v=8vQpF8j9_94
Методы лечения гайморита:
- антибактериальная терапия;
- препараты местного действия;
- противовоспалительные;
- антигистаминные;
- противовирусные;
- растворы для промывания носовых ходов.
Легкая форма быстро поддается лечению Амоксициллинами. Флемоксин Солютаб, Амоксикар эффективны для большинства микроорганизмов. Аугметин показан для рецидивирующего гайморита.
В запущенной форме выписывают Амоксиклав, Медоклав в инъекциях. Аналогично действует Цепефим, лекарства тетрациклиновой группы — Оксициклин, Ронломицин. В случае затянувшегося острого гайморита принимают антибиотики широкого спектра: Флемоксин, Амокмиклав, Азитромицин.
При тяжелой форме, спровоцированной бактериями нечувствительными к антибиотикам, актуальны препараты пенициллинового ряда:
- Левофлоксацин;
- Перлоксацин;
- Авелос.
Одногенную форму лечат линкомицином и фузином — средствами с антибактериальной формулой узкого диапазона действия. Для лечения аллергического гайморита назначают:
- Зестру;
- Тавегил;
- Аллертек;
- Амертил;
- Супрастин.
Сосудорасширяющие капли на основе оксиметазолина и спреи для снятия заложенности носа: Отривин, Назонекс, Ноксперей, средство Синупрет. Используют их не больше недели.
При постоянной головной боли пьют обезболивающие кетанолового ряда. Для укрепления иммунитета больным прописывают поливитаминные комплексы: Супрадин, Витрум; иммуномодуляторы растительного происхождения: лимонник, шиповник, эхинацею.
Физиопроцедуры
Для промывания носа эффективны физиологические растворы и аптечные средства: Мореназал, Физиомер, Миример. Для улучшения кровообращения в тканях:
- электрофорез
- ультразвук
- лазер
- грязелечение
- парафинотерапия.
Если медикаменты не оказывают должного эффекта, в носовые ходы вставляют ЯМИК- катетер, проводят баллонную синосоплатику. Эти безоперационные методы приносят быстрое облегчение и восстанавливают носовое дыхание. Только при условии комплексной терапии катарального гайморита можно победит болезнь и избежать неприятных последствий.
Катаральный этмоидит: характеристика, симптомы и способы лечения
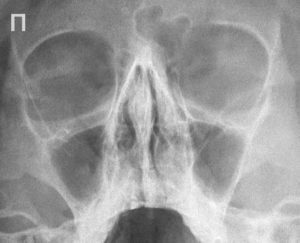
Катаральный этмоидит — заболевание преимущественно бактериальной или вирусной природы, характеризующееся воспалением слизистой в области ячеек решетчатой кости.
Последняя находится между носовой полостью и полостью черепа. Одновременно она является придаточной пазухой носа и участвует в циркуляции поступающего воздуха.
Если в данной области воспаление, врачи называют это заболевание синуситом. Этмоидитом чаще болеют дети и молодые люди.
Симптомы катарального этмоидита
Признаками заболевания являются:
- Слизистые выделения из носа. На ранней стадии они жидкие, но затем становятся густыми и закупоривают ячейки решетчатой кости. Иногда выделения содержат кровь. При присоединении вторичной инфекции секрет становится гнойным с неприятным запахом. При сочетании этмоидита с воспалением верхнечелюстных пазух объем выделяемого секрета увеличивается.
- Ощущение давления и тяжести в носу. Причина — скопление секрета.
- Заложенность носа.
- Нарушение обоняния. При этмоидите возможны гипосмия (снижение обоняния) и аносмия (утрата обоняния).
- Головная боль. Она беспокоит в течение всего дня, но наиболее сильно выражена в ночное время. Боль ощущается во лбу или переносице. Она может усиливаться при наклонах вперед. При хроническом этмоидите боль тупая и ощущается в области корня носа.
- Затруднение носового дыхания.
- Бессонница.
- Ухудшение зрения.
- Слезотечение.
- Быстрая усталость глаз.
- Боязнь яркого света.
- Давящая боль в области глаз.
- Признаки интоксикации (повышение температуры, недомогание, слабость, боль в мышцах и суставах). Заболевание часто начинается с лихорадки до 39-40ºC. Это основной признак простуды и гриппа, при которых могут воспаляться носовые пазухи. Данные симптомы появляются в результате попадания в кровь токсинов микробов.
- Изменение лица. При этой форме синусита часто наблюдается отек век. При этом глаз может быть практически закрыт. Характерны покраснение и отечность слизистой оболочки (конъюнктивы). Возможно выпячивание глаза.
- Болезненность при движениях глазных яблок.
- Специфические симптомы в виде высыпаний. Сыпь свидетельствует о том, что этмоидит развился при скарлатине или аллергии.
Что такое катаральный этмоидит, какие причины?
Воспаление бывает односторонним и двухсторонним. Заболевание развивается при попадании микробов в пазуху и их бесконтрольном размножении. Часто диагностируется риноэтмоидит, когда воспаляются слизистые пазухи и полости носа.
Предрасполагающими факторами развития синусита являются:
- Ослабление защитных факторов. При снижении иммунитета поражение бактериальными микроорганизмами, грибками и вирусами происходит чаще.
- Наличие тяжелой соматической патологии (туберкулеза, лейкоза, злокачественных опухолей, ВИЧ-инфекции).
- Курение.
- Переохлаждение. Облегчает попадание в пазухи бактерий.
- Воспалительные заболевания верхних дыхательных путей и лор-органов (средний и внутренний отиты, ангина, хронический тонзиллит, гингивит, стоматит, ринит).
- Аденоиды.
- Полипы.
- Вредные условия труда (контакт с химикатами).
- Предрасположенность к аллергии.
- Загрязнение воздуха. Этмоидитом чаще болеют жители индустриально развитых городов и районов.
- Скарлатина.
- Корь и другие вирусные заболевания (грипп, парагрипп, ОРВИ).
- Грибковая инфекция.
- Недостаток в организме витаминов, макроэлементов и микроэлементов.
- Травмы лицевого отдела черепа.
- Перелом носа и врожденная кривая перегородка.
- Врожденная узость носовых ходов.
Особенности течения катарального этмоидита
Особенностью течения острого этмоидита является скоротечное течение (до 3-4 недель), тогда как хроническое воспаление может длиться месяцами и годами. При правильном лечении происходит выздоровление.
В других случаях развивается хронический синусит. При этой патологии в период ремиссии жалобы часто отсутствуют. Единственными симптомами могут быть заложенность носа и головная боль.
Нередко в процесс вовлекаются другие пазухи (клиновидная, верхнечелюстные и лобные).
Причины и возбудители этмоидита
Каждый лор-врач должен знать причины, симптомы и методы лечения катарального этмоидита. Возбудителями заболевания могут быть:
- стрептококки;
- стафилококки;
- клостридии;
- синегнойные палочки;
- кишечные палочки;
- фузобактерии;
- вирусы;
- грибки.
Чаще всего воспаление вызывают условно-патогенные микробы, которые в норме обнаруживаются у здоровых людей. При снижении иммунитета или переохлаждении они начинают активно размножаться и проявлять свои патогенные свойства. Часто заражение человека происходит воздушно-капельным путем. Микробы могут попадать в пазухи с кровью и лимфой из других органов (почек, миндалин, органов слуха).
Последствия и осложнения
При симптомах синусита важно быстрее выявить патологию и приступить к лечению. К инструментальным и лабораторным методам исследования относятся:
- Рентгенологическое исследование околоносовых пазух. Позволяет выявить участки скопления секрета. Выглядят они в виде затемнения. Требуется 2 снимка в 2 проекциях.
- КТ или МРТ. Проводятся для выявления состояния головного мозга и в случае осложненного течения заболевания.
- УЗИ.
- Риноскопия.
- Осмотр глотки и гортани.
- Физикальный осмотр. При воспалении ячеек болевой синдром фиксируют в ходе пальпации. Область переносицы и корень носа часто бывают болезненными.
- Общий анализ крови.
- Анализ мазка из носа на микрофлору.
- Опрос. Наличие головной боли и насморка укажут на основные факторы риска.
После диагностики лечение черепа в лицевой области проводится в стационаре (при развитии осложнений) или амбулаторно.
Методами лечения катарального этмоидита являются применение противомикробных средств (антибиотиков, противогрибковых или противовирусных препаратов), сосудосуживающих капель или спреев (Галазолина, Ринонорма, Ксилометазолина), промывание пазух солевыми растворами, физиопроцедуры и прием иммуностимуляторов (для больных со сниженным иммунитетом).
Народные средства в виде травяных настоев и отваров можно применять в качестве дополнения к основной терапии. При отсутствии лечения или же проведении неправильной терапии возможны следующие последствия:
- Психоневротические расстройства. Возникают при хронической форме этмоидита вследствие нарушения сна и снижения качества жизни.
- Воспаление других околоносовых пазух с развитием гайморита, фронтита или сфеноидита.
- Утрата обоняния.
- Воспаление костных структур.
- Эмпиема.
- Деструкция решетчатой кости.
- Нагноение.
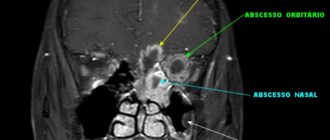
- Прорыв гноя в полость черепа.
- Менингит и менингоэнцефалит (воспаление мозга). Возникают, когда воспалительный процесс распространяется на задние участки пазухи.
- Формирование абсцесса.
- Рецидив. Возможен после оперативного вмешательства (ринопластики, полипэктомии и аденоидов) или медикаментозной терапии.
- Ухудшение зрения.
- Воспаление глазницы.
К причинам развития осложнений относятся самолечение, несвоевременная диагностика и несоблюдение рекомендаций врача.
Узнай болезнь по симптомам