Метастазы в печени: симптомы и методы лечения
Метастатический или вторичный рак печени встречается намного чаще, чем первичный, составляя при этом почти 90% всех злокачественных опухолей этого органа. Иногда метастазы в печени обнаруживаются раньше, чем первичная опухоль. Такое встречается часто при меланоме, раке поджелудочной железы, несколько реже – при раке желудка.
При выявлении хотя бы одного метастаза в печени, первичной опухоли присваивается 4 стадия рака.
Еще недавно считалось, что такие больные являются «приговоренными». В наше время полностью вылечить такой рак также пока невозможно, но улучшить прогноз и качество жизни больного современной медицине уже вполне под силу.
Что такое метастаз?
Метастазирование, наряду с неконтролируемым ростом, являются уникальными патологическими свойствами злокачественной опухоли.
Метастаз (сокр. – мтс) – это раковая клетка, которая имеет свойство перемещения по организму из первичного очага различными путями, чаще – гематогенным или лимфогенным. На месте фиксации метастаза начинается рост вторичного злокачественного образования.
Наиболее часто в печени определяется рост солитарных (одиночных) метостазов – в 60–62% случаев, затем – единичных в почти 25% всех мтс и множественных (более трех метастатических изменений) – в 13–15%.
Как появляются метастазы в печени?
Опухолевые клетки из первичного очага, расположенного в другом органе, проникают в печень чаще всего гематогенным путем (через кровь). Обычно это происходит через систему портальной вены, но также могут быть задействованы и другие венозные системы большого круга кровообращения. Мтс могут проникать в печень и лимфогенным путем, по брюшине и печеночной артерии.
Около трети всех больных раком разной локализации имеют метастазы в печени. Они выявляются у почти 50% больных имеющих раковую опухоли желудка, молочной железы, лёгких и толстого кишечника – чаще сигмовидной и слепой кишки.
Несколько реже в печень метастазирует рак пищевода, поджелудочной железы и кожи (меланома). Так, меланома дает метастазы в печень в 15–20% случаев. Редко происходит печеночное метастазирование при раке тазовых органов (яичника и простаты).
По сути, рак практически всех органов может давать метастазы в печень, кроме первичных опухолей головного мозга.
Мтс в печени также появляются и при прорастании раковой опухоли смежных органов: желчного пузыря, желудка, ободочной кишки.
Симптомы метастатического рака
Клинические признаки заболевания обусловлены как симптомами рака печени, так и первичной опухоли. Возникают проявления астено-вегетативного синдрома, похудение. Почти во всех случаях появляются болезненные ощущения в области печени.
Боли носят различный характер: от незначительной до острой, приступообразной. Наступают изменения в работе кишечника: тошнота, рвота, неустойчивый стул.
Печень практически всегда увеличивается, иногда – значительно. Часто встречается и спленомегалия (увеличение селезенки). Желтуха незначительная, выраженность ее симптомов возникает при обструкции опухолью крупных желчных протоков. При сдавлении образованием нижней полой вены появляются отеки нижних конечностей и расширение вен передней стенки живота.
При вовлечении в патологический процесс брюшины возникает асцит. Боли в животе приобретают разлитой характер. Прогноз при таком состоянии заметно ухудшается. Часто возникают симптомы поражения ЦНС – головные боли, головокружение. При проникновении мтс в костную ткань появляются боли в костях и суставах.
Диагностика
Клетки метастатического образования при микроскопии выглядят так же, как и клетки первичного очага опухоли, что помогает точно определить его локализацию. Однако, иногда в них выявляются изменения, которые затрудняют идентификацию.
Бывает, что мтс случайно находят, например, на УЗИ спустя месяцы или даже годы после удаления первичной опухоли. Такое осложнение можно определить у 28–30% больных с раком толстого кишечника, чаще слепой или сигмовидной кишки.
Даже при очень больших образованиях функция печени обычно сохранена. Основные проявления метастазов в печени при стандартных методах диагностики:
- В крови отмечаются неспецифические изменения: лейкоцитоз, невыраженная анемия, умеренное повышение активности печеночных трансаминаз, а также появление специфических белков – онкомаркеров.
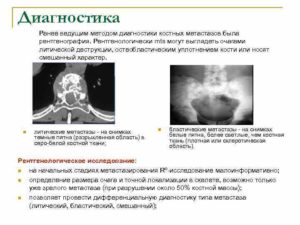
- Из инструментальных методов диагностики широко применяются УЗИ, КТ и МРТ, особенно с применением контраста. Информативность УЗИ в диагностике метастатического рака печени достигает 95–97%. На УЗИ метастазы выглядят как очаги различной эхогенности, чаще – пониженной. Вокруг этого очага виден гипоэхогенный «ободок». Также УЗИ может применяться в ходе операции для выявления дополнительных очагов опухоли и изменений органа.
- Пункционная биопсия печени является стандартом в диагностике рака и желательно ее проведение под контролем УЗИ или КТ.
- В сложных случаях применяется диагностическая лапароскопия.
Лечение и прогноз
Терапия метастатического рака печени зависит от многих факторов. Одними из главных являются степень распространения метастазов и их размеры.
Очень важно перед этим вылечить или удалить первичный очаг.
Питание при метастазах в печени должно быть щадящим. Обычно назначается диета №5. В зависимости от клинических признаков, диета может корректироваться.
Методы лечения можно разделить на две условные группы: терапевтические и хирургические. В зависимомти от тяжести заболевания и распространенности процесса отдают предпочтение одному из методов.
Терапевтические методы
К ним относятся: химиотерапия, лучевая и гормонотерапия. Обычно химиотерапия применяется перед хирургическим лечением и после него. Возможно введение средств химиотерапии через печеночные сосуды.
Химиотерапия назначается при лечении опухолей, чувствительных к ней. Это локализация первичного рака в толстом кишечнике, особенно, в сигмовидной или слепой кишке,желудке, молочной железе, яичнике и т. д.
Иногда химиотерапия и лучевая терапия применяются при невозможности провести оперативное вмешательство. Этот тип помощи называется паллиативная терапия.
Так делают для уменьшения интенсивности боли и, возможно, с целью несколько остановить рост опухоли. В таких случаях состояние больного улучшается, но вылечить рак не удается.
К сожалению, часто метастатические клетки оказываются нечувствительными к химиотерапии, и приходится изыскивать другие средства для облегчения состояния больного.
Также иногда пациенты самостоятельно прибегают к лечению народными средствами. Некоторые народные средства способны лечить или облегчать неприятные симптомы рака. Нужно помнить, что народными средствами вылечить рак невозможно. Всегда следует посоветоваться с врачом перед применением любого средства.
Хирургическое лечение
Оперативное вмешательство показано больным, у которых выявлено не более четырех образований в органе. Производится резекция – удаление части печени, где выявлены патологические изменения. Наилучшие результаты получены у больных с раком кишечника, в частности – толстой кишки. В этом случае продолжительность жизни пять лет и более отмечается у 40% больных.
Другие методы лечения
Существуют современные способы лечения метастатического рака – радиочастотная абляция, криохирургия и т. д. Как правило, они применяются комплексно с другими методами и способны остановить рост опухоли, улучшить самочувствие пациента, но также не могут вылечить рак в полном объеме.
Пересадка печени является малоэффективным методом лечения. Но в некоторых ситуациях все же прибегают к ней.
Известны случаи успешной пересадки печени у больных с эндокринным раком поджелудочной железы.
Такая процедура очень опасна для ослабленного организма пациента. Но иногда пересадка печени — единственный шанс на выздоровление. Вопросами трансплантологии и пересадки органов занимаются ученые во всем мире.
Прогноз
Полностью вылечить метастатический рак пока еще невозможно, но остановить рост опухоли и увеличить продолжительность жизни вполне реально.
Больные с метастатическими изменениями в печени обычно живут 12–18 месяцев.
Прогноз пятилетней выживаемости при раке желудка наиболее благоприятен и составляет 18–20%, при меланоме – 8–10%, при раке кишечника – менее 5%. Если проводить паллиативное лечение, то эти показатели при раке желудка повышаются до 40–45%, при раке толстой кишки – до 35–40%, а меланомы – до 20–25%.
Метастазы в лёгких: прогноз срока жизни, симптомы и лечение
Для любого вида рака характерно определённое направление метастазов. Но где бы ни оказался первичный очаг заболевания, метастазы обязательно отправятся в лёгкие, за редким исключением. Лёгочная ткань – излюбленное место метастазов всех типов злокачественных образований.
Ткань лёгких имеет развитую систему кровотока, через неё прокачивается кровь. Метастазы в лёгких – это миграция клеток рака по крови и лимфе, которую инициирует почти любой первичный очаг злокачественной опухоли.
Поток лимфы направляется в крупные сосуды, те впадают в полую верхнюю вену. С помощью сердца смесь крови и лимфы проходит через лёгкие.
Поэтому раковый процесс в лёгких – это, как правило, вторичный рак: первичный очаг находится в другом месте.
Сто пятьдесят полнокровных, в прямом смысле слова, квадратных метров (такова площадь альвеол лёгких) – полигон идеальных условий для развития раковых клеток.
Классификация метастазов в лёгких
По способам метастазирования:
- Лимфогенные метастазы. Раковые клетки с потоком лимфы направляются в близлежащий лимфатический узел.
- Гематогенные метастазы. Перенос клеток рака осуществляется по кровяному руслу.
Разделение носит формальный характер, потому что определить способ проникновения метастазов в ткани лёгкого не представляется возможным и не влияет на ход лечения. Лечить однозначно придётся, при любом пути образования рака.
По форме метастазов:
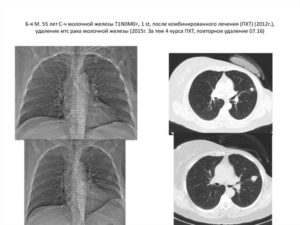
- Очаговые образования. Очаговый – наименее агрессивный вид метастазов и заносится в лёгкое потоком крови. Рентгеновский снимок покажет образования различных размеров. При малом распространении возможен благоприятный исход.
- Инфильтративные метастазы. Клетки опухоли распределяются по эпителию альвеол. На снимке выглядят как сетка или затемнение. Раковые клетки в описанном случае перемещаются лимфотоком. Течение вторичного рака при таком раскладе агрессивное по типу меланомы или саркомы.
- Метастазы смешанного типа. Часто встречающиеся на практике метастазирования, объединяющие очаговые и инфильтративные типы.
По количественному признаку:
- Солитарные – единичные метастазы (один вторичный очаг).
- Единичные – не более десяти очагов.
- Множественные.
По локализации:
- Односторонние – при поражении одного лёгкого.
- Двусторонние – поражаются оба парных органа.
Происхождение метастазов, адрес первоисточника ориентировочно возможно определить на КТ по цвету. Структура и состав аномальных вкраплений указывает, куда сориентировать внимание – где искать первичный очаг онкологии. Известковые составляющие метастазов подсказывают, что агрессия раковых клеток исходит либо из костной ткани, либо из поражённой почки.
Признаки метастазов в лёгких
Болезненные проявления на начальных этапах метастатического поражения лёгкого выявлены на практике лишь у небольшого количества пациентов. Площадь поверхности ткани лёгкого настолько велика, что относительно небольшие негативные вкрапления не влияют на состояние больного. Их обнаруживают на КТ случайно при контрольном исследовании.
Инфильтративные проникновения раковых клеток в лёгкое ухудшают самочувствие быстрее.
Клинические симптомы
Начало метастазирования в лёгкие практически незаметно. На фоне общих симптомов онкологического заболевания – слабость, анемия, потеря веса, температура – тяжело определить признаки поражения лёгочной ткани. Опытный врач обратит внимание на неоднократные рецидивы простудных заболеваний и их продолжительность.
Для начальной стадии процесса вторичного рака в лёгких характерен сухой кашель, усиливающийся в ночное время.
Если поражена значительная часть лёгкого и отмечается сжатие в бронхах, одышка и мокрота представляет густую, гнойную жидкость с примесью крови. Когда метастазы из лёгочной ткани проникают в позвоночник, плевру, рёбра, развивается болевой синдром.
При метастазировании в лимфоузлы левой части средостения может возникнуть афония, осиплость голоса, при проникновении рака в лимфосистему правой части отёки образуются в верхней половине тела.
Симптомы последней стадии болезни:
- Из-за поражения шейных лимфатических узлов парализуются ые связки, в голосе появляется хриплость.
- Наблюдается полное отсутствие аппетита.
- Отмечается постоянная сонливость.
- Пропадает интерес ко всему, наступает апатия.
- Появляются галлюцинации, речь становится бессвязной.
- Отекают нижние конечности, выглядят отёкшими шея, лицо.
- Отказывают почки.
При метастазах по всему организму появляются мучительные боли. Облегчают состояние исключительно наркотические препараты.
Лечение
Ход алгоритма лечения определяют вид начального онкообразования, реакция опухоли на терапию. Ход мероприятий зависит от состояния пациента, обнаружены ли метастазы в иные органы.
Химиотерапия
Лечение онкологии сводится к уничтожению раковых клеток и препятствию их распространения. Основным способом считается химиотерапия – введение антинеопластических веществ через кровь и желудок. Лечатся химиотерапией обособленно и в комплексе с другими методами.
По решаемым задачам классифицируют:
- Адъювантную (исключаются оставшиеся фрагменты новообразований и рецидивы метастазов);
- Неоадъювантную (уменьшается размер опухоли и определяется степень восприятие клеток к лекарствам);
- Лечебную (уменьшение размера вторичной опухоли, общее улучшение самочувствия пациента).
Лучевая терапия
Цель ионизированного облучения – воздействовать высокими дозами на опухоль локально, минимально затрагивая другие ткани. Для этого необходимо выявить точно, где расположено злокачественное образование, чтобы верно определить направление и глубину облучения.
Гормональная терапия
При поражении лёгкого, возникшего из-за диссеминации гормонозависимых новообразований (рак молочной железы, простаты), назначается лечение медикаментозными средствами. Подобная терапия не проводится обособленно, а в комплексе с другими видами лечения.
Радиохирургия
Метод показан людям, если открытая операция сопровождается риском. Пациент подвергается облучению высокими дозами. Когда опухоль находится в труднодоступных для скальпеля местах либо рядом с жизненно важными органами.
Брахитерапия
Это вид контактной радиотерапии предполагает нахождение радиоактивного имплантата непосредственно в бронхах.
Паллиативная терапия
Этот вид терапии применяется, когда исчерпаны все возможности радикальными способами вылечить пациента, но можно купировать болевые синдромы и хотя бы уменьшить симптомы болезни, замедлить процесс.
Поражённая опухолью часть лёгкого не участвует в процессе дыхания, вся нагрузка возлагается на оставшуюся здоровую ткань и парный орган. Но постепенно опухоль перестаёт реагировать на лечение и замещает большие объёмы. Пациент начинает испытывать затруднения с дыханием, развивается кислородная недостаточность. Недостаток кислорода испытывают все органы, особенно сосуды и сердце.
Симптомы кислородного голодания проявляются по признакам:
- Вначале наступает одышка при ходьбе и после физических нагрузок.
- Позднее эти симптомы беспокоят даже при незначительных нагрузках.
- В тяжёлом состоянии человек испытывает постоянное удушье, мучительный кашель, учащённое сердцебиение, слабость, отёки.
- Любое движение усугубляет ситуацию.
Недостаток кислорода возмещается кислородотерапией. Продолжительность сеанса по пятнадцать часов ежедневно. Такое лечение проводится в отделениях паллиативной медицины или хосписе.
В тяжёлых случаях недостаточно одной кислородотерапии, нужна искусственная вентиляция органов дыхания. Такая помощь способна облегчить тяжесть состояния пациента:
- облегчить дыхание;
- временно избавить дыхательную мышцу от нагрузки;
- восполнить кислород в крови;
- уменьшить воспаление на время;
- оказать психологическую поддержку.
Задачи паллиативной помощи – делать всё возможное для человека, жизнь которого осложнил злокачественный процесс.
Современные методы лечения позволяют точечно воздействовать на очаги метастазирования без вреда для здоровых органов. Используя терапии в комплексе, возможно в корне изменить жизнь пациента и продлить до десяти лет.
Сегодня обнаружение метастазов – не окончательный приговор. Чтобы снизить вероятность заболевания раком, рекомендуется регулярно обследоваться. Ранняя диагностика – определяющий фактор успешного лечения.
Радикальное лечение источника метастазов будет залогом прекращения их возникновения. Использовав все возможности медицины, удастся продлить жизнь либо комфортно, без мучений провести отпущенное время.
Мтс рака
Онкологические заболевания характеризуются аномальным разрастанием клеток в определенной анатомической области. Длительный рост злокачественного новообразования может привести к распространению патологического процесса на другие ткани. При этом формируются метастазы (мтс рака), связанные с первичным заболеванием.
Так, например, мтс рака молочной железы могут распространяться в печень, легкие, головной мозг и другие органы. Лечение на этой стадии далеко не всегда бывает эффективным.
Консультация онколога поможет пациенту знать больше о таком патологическом состоянии, как мтс: раке легких, другие органы, риски, негативные последствия, прогноз, мтс плоскоклеточного рака и прочих форм новообразований.
Информация о патологии
Злокачественные опухоли могут возникать практически в любых тканях на фоне изменения клеточного цикла ее отдельных компонентов. Чаще всего речь идет о новообразованиях эпителиального происхождения, однако возможны и другие варианты онкологии.
Постепенный рост патологического очага приводит к нарушению функций пораженного органа и развитию других осложнений. На поздних стадиях возможно возникновение мтс рака.
Прогноз на этом этапе развития неблагоприятный в силу неэффективности хирургического лечения и значительного распространения злокачественного процесса.
Тканевые признаки злокачественных опухолей определяют клиническую картину болезни и вероятность метастазирования. В связи с этим в онкологической практике выделяют такие критерии, как гистологическое происхождение рака, степень дифференцировки аномальных клеток и специфические генетические маркеры.
Для низкоспециализированных карцином характерно более стремительное развитие с ранним метастазированием, в то время как высокодифференцированные новообразования реже распространяются в организме на поздних стадиях.
Выявление специфических рецепторов и генных мутаций также помогает врачам подобрать наиболее эффективное медикаментозное лечение.
8 (495) 320-19-03
Круглосуточно без выходных
Виды онкологии по гистологическому происхождению:
- Эпителиальные новообразования, возникающие преимущественно в железистых органах и слизистых оболочках.
- Соединительнотканные и мезенхимальные новообразования, поражающие кости, хрящи, сосуды, мышцы, стенки органов, сухожилия и другие анатомические структуры.
- Злокачественные опухоли низкодифференцированных тканей. В первую очередь это онкология кроветворной ткани и зародышевых клеток.
Сами по себе новообразования представляют собой патологические тканевые структуры, сформированные из большого количества аномальных клеток. Например, в случае карциномы предстательной железы опухоль образована измененными железистыми эпителиоцитами.
Такие клетки не выполняют специфических функций и начинают быстро делиться, благодаря чему патологический процесс активно распространяется. Необходимые для жизнедеятельности энергетические субстраты поступают в карциному через кровеносную систему, причем нередко рак стимулирует дополнительную васкуляризацию.
Разные виды онкологии имеют свои специфические признаки, позволяющие подобрать наиболее действенную терапию.
Несвоевременное выявление рака существенно ухудшает прогноз. Это также причина высоких показателей смертности среди онкологических пациентов.
Зачастую больные замечают симптомы только на стадии мтс рака, когда возникают осложнения со стороны других органов.
Для решения этой проблемы в медицинскую практику активно внедряют скрининговые обследования, направленные на раннее обнаружение определенных типов новообразований.
Этиология
Не все онкологические заболевания изучены одинаково хорошо.
За последние десятилетия ученым удалось обнаружить большое количество этиологических факторов, связанных с наследственностью, образом жизни пациента и первичными заболеваниями, однако не все механизмы канцерогенеза известны.
Современные молекулярно-генетические технологии помогли выяснить некоторые аспекты патогенеза. Знание факторов риска очень важно для обнаружения предрасположенности к раку у пациентов и проведения профилактики.
Опухоль mts формируется не так, как первичное злокачественное новообразование. Изначально патологические процессы обусловлены изменением отдельных клеток ткани на фоне длительного воздействия негативных факторов. Расстройство метаболизма и клеточного цикла приводит к формированию аномальной ткани.
Пусковым фактором процесса может быть экспрессия мутантного гена, поскольку именно молекулы ДНК отвечают за регуляцию всех внутриклеточных процессов. Иногда на внешнюю оболочку злокачественных эпителиоцитов выводятся специфические белки, связанные с генной мутацией, что позволяет назначить пациенту высокоселективную терапию.
Иммунная система может уничтожать отдельные клетки на ранних стадиях канцерогенеза, однако такого механизма защиты не всегда достаточно.
Обобщенные этиологические факторы:
- Наследственность, отягощенная предрасположенностью к онкологическим заболеваниям. Обнаружение злокачественных опухолей у родственников больного увеличивает риск индивидуального онкогенеза. Иногда детям от родителей передаются определенные генные мутации, ассоциированные с ростом опухолей. Так, например, мтс рака молочной железы, яичников и предстательной железы связаны с патологическими генами.
- Воздействие радиационного облучения на ткани и органы. Подобный негативный фактор в большинстве случаев связан с лучевой терапией других онкологических заболеваний. Радиация поражает генетическую информацию клеток и стимулирует образование мутантных генов. Мтс рака щитовидной железы могут быть связаны с таким фактором.
- Курение. В табачном дыме содержатся токсичные и канцерогенные химические соединения, способные в течение многих лет накапливаться в тканях и обуславливать предраковые изменения.
- Злоупотребление алкогольными напитками. Этиловый спирт неблагоприятно воздействует на клетки слизистых оболочек желудочно-кишечного тракта, а также нарушает работу печени.
- Предпочтения пациента в питании. Такой этиологический фактор во многом связан с онкологическими заболеваниями органов желудочно-кишечного тракта. Слишком частое употребление переработанного мяса и жирных продуктов приводит к изменениям во внутренней оболочке органов пищеварения. Диетологи и гастроэнтерологи рекомендуют пациентам с предрасположенностью есть больше овощей и фруктов.
- Воспалительные и аутоиммунные состояния. Эти патологические процессы обуславливают предраковые изменения в органах.
- Использование некоторых медикаментов, включая гормональные средства.
- Доброкачественные опухоли органов. Такие новообразования могут постепенно формировать злокачественный процесс.
- Сидячий образ жизни и избыточная масса тела.
- Воздействие вредных химических веществ, включая асбест, тяжелые металлы и различные токсины.
8 (495) 320-19-03
Круглосуточно без выходных
Профилактические мероприятия эффективны в случае многих онкологических заболеваний, этиология которых связана с образом жизни пациента. Людям с предрасположенностью к канцерогенезу обычно рекомендуют пересмотреть свой рацион питания и заняться лечением хронических заболеваний.
Например, лечение болезни Крона и колита, дополненное изменением диеты, значительно уменьшает риск развития мтс рака толстой кишки. Также рак легких, мтс в печень при котором возникают на поздних стадиях, можно предотвратить отказом от курения.
При этом не стоит недооценивать генетические факторы, которые в отдельных случаях являются основной причиной онкогенеза.
Особенности мтс рака
Злокачественные новообразования редко сохраняют свой первичный размер в течение длительного времени. Многие опухоли могут увеличиваться в несколько раз всего за 6-12 месяцев. Постепенное распространение злокачественных тканей на другие анатомические участки ухудшает прогноз и симптоматическую картину.
На определенной стадии (обычно на 3 или 4) опухолевые клетки проникают в кровеносную систему и лимфу, в результате чего онкологический процесс распространяется в организме. Mts-рак, как правило, в первую очередь поражает органы с интенсивным кровоснабжением, вроде головного мозга, печени и легких.
Так, на 100 диагностированных новообразований головного мозга приходится всего лишь 2 случая первичной опухоли.
Возможные симптомы поздних стадий:
- Сильные боли.
- Внутренние кровотечения.
- Кровавый стул.
- Головокружение и слабость.
- Тошнота и рвота.
- Отсутствие аппетита.
- Снижение массы лета.
- Расстройство функций иммунитета.
- Неврологические нарушения.
- Депрессия и апатия.
Пациенты с мтс рака умирают от обширных кровотечений, инфекционных заболеваний и органной недостаточности.
Диагностика
Обнаружение метастазирующего новообразования не вызывает затруднений при правильном подходе. Во время приема специалист спрашивает пациента о жалобах, изучает анамнестическую информацию для выявления факторов риска и проводит физикальное обследование. Для постановки диагноза врачу требуются результаты инструментальных и лабораторных исследований.
Назначаемые процедуры:
- Биопсия тканей.
- Рентгенография.
- Компьютерная и магнитно-резонансная томография.
- Ультразвуковое исследование.
- Эндоскопия.
- Анализ крови.
Методы диагностики варьируются в зависимости от предполагаемого заболевания. Важно своевременно записаться на прием к врачу для проведения эффективного лечения.
8 (495) 320-19-03
Круглосуточно без выходных
Мтс в печени

Растут метастазы в печени вследствие поражения органа раковыми клетками, которые распространяются по организму из первичной злокачественной опухоли.
Ранее выявление метастазирования улучшает прогноз выживаемости.
Если MTS много, вылечить онкологию не удастся, больные живут недолго, так как организм быстро расходует ресурсы и истощается, а внутренние органы перестают нормально функционировать.
Причины и механизмы образования
Метастатическое поражение печени часто наблюдается, если первичный онкологический очаг располагается в легочных тканях, желудке, толстом и прямом кишечнике, пищеводе, молочной и поджелудочной железах. Механизм распространения MTS прост.
Печень — массивный орган, который выполняет множество функций. В том числе железа участвует в кровообращении, прогоняя через себя в среднем 1,5 л крови в минуту.
Именно эта особенность является основной причиной, по которой мутировавшие клетки быстро поражают этот орган.
Классификация
Мтс в печени бывают таких разновидностей:
- Отдаленные. Проникают из первичных очагов, далеко расположенных от железы.
- Гематогенные. Распространяются по организму кровотоком.
- Лимфогенные. Транспортер метастаз — лимфа.
- Имплантационные. Возникают вследствие случайного переноса опухолевых клеток в здоровые структуры.
- Ортроградные. Распространяются кровью или лимфой в сторону естественного тока жидкости от патологического очага к печени.
- Ретроградные. Распространение обратное нормальному току лимфы или крови.
Проявления метастаз свидетельствует о том, что болезнь имеет запущенную форму и лечить ее становится сложнее.
MTS печени любой разновидности крайне опасны, потому что, если первичная опухоль начала метастазировать, значит, онкология прогрессирует и рак находится в запущенной стадии.
Лечить такое осложнение непросто.
Несмотря на то что современная медицина оснащена новыми технологиями и методами борьбы с патологией, обещать стопроцентную гарантию выживания даже при своевременном выявлении невозможно.
Какие симптомы беспокоят?
Раннее распространение метастаз определить практически невозможно, так как проявление патологии невыраженное, а легкий дискомфорт можно перепутать с другим заболеванием. Но по мере прогрессирования онкологии признаки становятся более заметными, человек ощущает такие симптомы метастаз в печени, как:
- снижение работоспособности;
- слабость, сонливость, раздражительность;
- ухудшение аппетита, на фоне которого стремительно теряется вес и происходит истощение организма;
- интоксикация, сопровождающаяся тошнотой, приступами рвоты, головными болями;
- пожелтение кожных покровов и белков глаз;
- боль под правым ребром;
- дискомфорт после еды, чувство тяжести и распирания, из-за чего живот становится объемный;
- образование на передней брюшной стенке выпирающей венозной сетки;
- повышение температуры тела;
- проблемы с пищеварением;
- тахикардия.
Новообразования в печени провоцируют внутреннее кровоизлияние, вследствие чего пациент чувствует постоянную боль.
Множественные метастазы в печени становятся причиной внутренних кровоизлияний, вследствие чего прогрессирует железодефицитная анемия. Стул у больного становится черного цвета, в рвотных массах присутствуют кровяные включения. Человека беспокоят мучительные боли, которые не проходят ни днем, ни ночью.
Как диагностируют?
Чтобы лечение метастазов в печени было назначено правильно, важно сначала установить точный диагноз и выявить первоисточник метастазирования. Поэтому после первичного осмотра и сбора анамнеза доктор дает направление на прохождение таких диагностических мероприятий, как:
- Ультразвуковое исследование. Метастазы печени на УЗИ видно не всегда, поэтому такой метод чаще используется для скрининга.
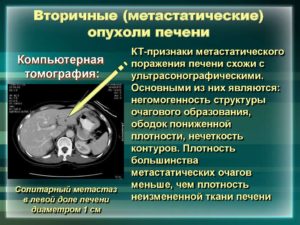
- Компьютерная или магнитно резонансная томография. На КТ и МРТ можно определить размер, количество, расположение и характер роста МТС. По тому, как выглядят соседние ткани, доктор сможет оценить степень распространения онкологии.
- Биопсия. При подозрении на метастазы в печени доктор назначит делать тонкоигольную аспирационную биопсию, во время которой патологический фрагмент извлекается и исследуется на присутствие раковых клеток.
Хирургические методы
Хирургическое вмешательство проводят в том случае, когда количество опухолей минимальное.
Удаление вторичной опухоли назначается только в случае единичного проявления метастаз и нормальной работы печени.
Во время хирургии доктор иссекает опухоль и часть здорового фрагмента органа. Чтобы предупредить рецидив, главную артерию, обеспечивающую кровоснабжение печени, перевязывают.
Если рак печени поверхностный, удалить метастазы поможет лапароскопическая операция, которая является щадящей и более безопасной.
Иногда оперативное вмешательство не приносит результатов, так как из-за возможных осложнений ухудшает прогноз срока жизни. Чтобы облегчить симптомы перед смертью, врач назначает паллиативное лечение, при котором больному оказывают физическую и психологическую помощь.
Особенности питания
Так как постоянные боли при метастазах в печени негативно влияют на общее состояние больного, приводя к истощению и авитаминозу, важно соблюдать специальную диету, которая обязательно входит в комплексную схему терапии метастаз печени. Питание должно быть полноценным, витаминизированным, сбалансированным. Список продуктов и меню согласуются с диетологом. Из рациона исключается алкоголь, жирная, острая и жареная пища, сладости.
Народные средства
Усилить эффект терапии метастаз печени помогут домашние природные лекарства, которые применяются только с разрешения врача. Приверженцы нетрадиционных методов утверждают, что МТС печени излечимы, если принимать ежедневно настойки, приготовленные на основе таких трав, как:
- болиголов;
- чистотел;
- дурнишник;
- окопник.
Возможные осложнения и прогноз
Раннее диагностирование патологии и правильно подобранная схема терапии поможет улучшить прогнозы и положительно повлиять на продолжительность жизни больного. При метастазах в печени больные могут прожить в среднем до 18 мес.
Но если метастазирование множественное и наблюдается поражение других органов, продолжительность жизни намного меньше. Распространенные осложнения патологии — обширные внутренние кровотечения, асцит, печеночная энцефалопатия, сдавливание воротной и нижней полой вены, интоксикация, прогрессирующая желтуха, кома, летальный исход.
Такие последствия часто являются препятствием для проведения хирургического лечения, химиотерапии и лучевой терапии.