Последствия донорства яйцеклетки для донора
Процедура донорства яйцеклеток окружена большим количеством мифов. Многие доноры яйцеклеток опасаются за развитие серьезных последствий для донора. Действительно, существует риск развития осложнений, но они поддаются коррекции при своевременном обращении к врачу.
Что такое донорство яйцеклеток?
Донорство яйцеклеток – процедура, заключающаяся в анонимной передаче женских половых клеток от одной женщине к другой. Донорские ооциты используются для проведения экстракорпорального оплодотворения.
Прежде чем стать донором яйцеклеток, женщины проходят тщательное обследование. Ко всем кандидатам предъявляются строгие требования. Это необходимо для того, чтобы в результате забора биоматериала получить здоровые яйцеклетки.
Кто может стать донором яйцеклетки?
К основным требованиям, предъявляемым к донору яйцеклеток, относятся:
- Возраст. Предпочтение отдается женщинам 20-35 лет. Подобные ограничения связаны с тем, что с возрастом ухудшается состояние репродуктивной системы.
- Наличие собственных детей. Важным условием является отсутствие у них генетических заболеваний.
- Отсутствие заболеваний молочных желез.
- Отсутствие гинекологических заболеваний в анамнезе.
- Донор яйцеклеток должен иметь нормальный вес. Исключаются недостаток или избыток массы тела.
- Отсутствие вредных привычек.
- Отсутствие наследственных патологий у донора и членов ее семьи.
- Отрицательные результаты при диагностике инфекционных и аутоиммунных заболеваний.
Если кандидат соответствует всем вышеперечисленным требованиям, то она может стать донором яйцеклеток. Полученные ооциты либо сразу используются для оплодотворения с последующим переносом в полость матки, либо подвергаются криоконсервации.
Как проверяют доноров
Кандидат проходит тщательный осмотр. Это необходимо для определения противопоказаний к донорству. Необходимый объем исследований включает в себя:
- ОАК;
- ОАМ;
- биохимический анализ крови;
- флюорография;
- ЭКГ;
- анализ на гормоны;
- генетическое исследование для выявления наследственной патологии;
- резус-фактор и группа крови;
- ультразвуковая диагностика органов малого таза, молочных желез и щитовидной железы;
- мазок из влагалища на флору;
- анализ крови на гепатит В и С, сифилис, ВИЧ;
- заключение терапевта, гинеколога, психолога, генетика и нарколога.
Как проводится сама процедура?
Донорство яйцеклеток – многоэтапная процедура. Она заключается в следующем:
- Первичная консультация у репродуктолога для определения протокола.
- Проведение стимуляции овуляции с помощью гормональных препаратов. Это необходимо для созревания фолликулов.
- Наблюдение за ростом фолликулов. УЗИ-контроль позволяет врачу оценить степень созревания фолликулов. Таким образом определяется наиболее благоприятный день для забора яйцеклеток.
- Пункция фолликулов. В ходе процедуры производят забор яйцеклеток. Пункция проводится под наркозом. Продолжительность манипуляции составляет 20-25 минут.
- Отбор зрелых и жизнеспособных ооцитов для их дальнейшего оплодотворения.
Полученный биоматериал может использоваться в ходе донорских программ. Яйцеклетки оплодотворяют, а полученные эмбрионы подсаживают в полость матки. Если протокол ЭКО будет проводиться не сразу, то ооциты подвергают заморозке с их последующим хранением в криобанке.
Сколько раз можно становиться донором ооцитов?
Женский организм быстро восстанавливается после проведения стимуляции овуляции. Поэтому не существует ограничений на то, сколько раз можно становиться донором.
Согласно законодательству РФ, между очередной сдачей яйцеклеток должно пройти не менее 3 месяцев. Этого времени достаточно для полного восстановления организма и минимизации рисков развития негативных последствий.
В США женщине разрешается становиться донором яйцеклеток не более 6 раз за всю жизнь. Американские врачи убеждены, что очередная стимуляция повышает возможность развития синдрома гиперстимуляции яичников. В результате возникает преждевременное истощение яичников с последующим бесплодием.
Специалисты сходятся во мнении, что донорство яйцеклеток – неестественная процедура. За период нормального менструального цикла женщина производит 1-2 яйцеклетки. Стимуляция овуляции способствует выработке большего количества ооцитов. В результате репродуктивная система работает на износ.
Последствия донорства яйцеклеток
Донорство яйцеклеток может привести к некоторым последствиям для донора. Их выраженность зависит от индивидуальных особенностей организма женщины. К основным последствиям относятся:
- гиперстимуляция яичников;
- гормональный дисбаланс;
- нарушение работы надпочечников;
- патология щитовидной железы;
- онкологические заболевания;
- психоэмоциональное расстройство;
- увеличение веса;
- снижение овариального резерва.
Гиперстимуляция яичников
Многократная стимуляция овуляции с использованием гормональных препаратов может вызвать синдром гиперстимуляции яичников. Как правило, данное осложнение возникает на фоне гинекологических заболеваний. Донорство исключает наличие какой-либо патологии. Поэтому женщинам не стоит опасаться развития гиперстимуляции яичников. В случае наступления осложнения, оно протекает в легкой форме.
Гормональные нарушения
Многие доноры яйцеклеток опасаются за развитие такого последствия для донора, как гормональный дисбаланс. Большие дозы лекарственных средств, используемых в ходе симуляции овуляции, могут негативно сказаться на состоянии организма. Данное осложнение возникает крайне редко. Женщина быстро восстанавливается после проведения стимуляции.
Сбои функции надпочечников
Использование гормональных средств для стимуляции овуляции может привести к нарушению работы надпочечников. Повышается риск развития надпочечниковой недостаточности. Данное осложнение требует немедленного обращения к врачу за медицинской помощью. Клиническими признаками недостаточности надпочечников являются:
- гипотензия;
- бессонница;
- появление пятен по всему телу.
Другим осложнением со стороны надпочечников является болезнь Аддисона. Патология выражается в появлении болевого синдрома в суставах и мышцах. Женщину беспокоят резкие перепады температуры тела.
Заболевания щитовидной железы
Гипотиреоз – наиболее распространенное осложнение донорства яйцеклеток. В результате использования гормональных препаратов происходит нарушение обмена веществ. В результате этого у женщины появляется лишний вес, нарушения стула, резкие колебания артериального давления, снижение либидо, бесплодие.
При неправильно подобранной гормональной терапии развивается гипертиреоз. Клиническими симптомами данного заболевания являются эмоциональна лабильность, снижение веса, падение артериального давления, анемический синдром, головокружение. При появлении симптомов гипертиреоза необходимо обратиться к врачу для своевременного лечения состояния.
Онкологические заболевания
Имеется предположение, что с каждой проведенной стимуляцией увеличивается риск развития онкологической патологии. Новообразование локализуется в области половых органов. Данное осложнение встречается редко.
Депрессивные состояния
Неоднократное использование препаратов для стимуляции овуляции может привести к гормональному дисбалансу. В результате изменяется эмоциональное состояние. Женщина становится раздражительна, плаксива. Апатия сменяется приступами агрессии. Крайним проявлением эмоциональной лабильности является депрессия.
Увеличение массы тела
Боязнь прибавить лишний вес в ходе гормональной стимуляции не обоснована. Прием препаратов назначается на 2 недели. За это время женщина не успеет набрать большое количество лишних килограмм.
Снижение овариального резерва
Установлено, что у женщины с рождения имеется определенный запас яйцеклеток. Его объем не пополняется. У доноров возникают страхи, что оставшегося количества ооцитов не хватит на собственную беременность. Но это не так. Для донорства отбирается незначительная часть от всего запаса яйцеклеток.
Как избежать неприятных последствий?
Для того, чтобы снизить риск развития осложнений после донорства яйцеклеток, необходимо придерживаться следующих рекомендаций:
- для сдачи биоматериала необходимо выбрать проверенную клинику;
- не пытаться стать донором яйцеклеток, если у вас нет собственных детей.
В клинике «ЭКО на Петровке» для стимуляции овуляции используются проверенные качественные препараты. Каждому донору оказывается индивидуальный подход. Поэтому в центре зафиксировано минимальное количество осложнений.
Мифы о донорстве яйцеклеток
1. Донорство яйцеклеток опасно для здоровья.
Прежде чем стать донором ооцитов, все кандидаты проходят тщательную диагностику. Это необходимо для отбора здоровых женщин. Только после продолжительного исследования донор может сдать биоматериал за вознаграждение.
2. Донор яйцеклеток не сможет самостоятельно родить.
В женском организме имеется большой запас ооцитов. После симуляции овуляции отбирается незначительная часть половых клеток. Поэтому донор может не беспокоиться о запасе яйцеклеток в собственном организме.
3. Сдавать яйцеклетки больно.
Пункция фолликулов производится под анестезией. В некоторых случаях может появиться дискомфорт после манипуляции. Но он проходит самостоятельно спустя некоторое время.
Специалисты советуют не ориентироваться на слухи по поводу донорства ооцитов. Процедура, выполненная опытными специалистами, пройдет без последствий. Поэтому, прежде чем обратиться в медицинское учреждение, убедитесь в наличии у него соответствующей лицензии.
Стать донором яйцеклеток в Москве
Центр лечения бесплодия «ЭКО на Петровке» приглашает вас стать донором яйцеклеток в Москве. Клиника проводит обследование потенциальных доноров. Успешные кандидаты проходят стимуляцию овуляции с последующим забором зрелых яйцеклеток.
Процедуру проводят высококвалифицированные специалисты, имеющие опыт работы в лучших медицинских учреждениях Европы, США и Израиля. У клиники «ЭКО на Петровке» имеется собственный криобанк. В нем осуществляется хранение отобранный яйцеклеток.
Записаться на прием к врачу центра можно по телефону или на официальном сайте.
Беременность с донором яйцеклеток – программы, плюсы и минусы

Использование донорских яйцеклеток (ооцитов) — это возможность завести ребенка для пар, в которых мужчина здоров, а женщина бесплодна либо страдает от неизлечимой болезни и не хочет передать её по наследству.
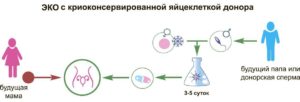
Есть два способа забеременеть с помощью донорской яйцеклетки: использовать свежие или выбрать в банке репродуктивных клеток замороженные (криоконсервированные) клетки.
Свежие клетки дороже, но будущие родители смогут пообщаться с донором вживую: своими глазами увидят и оценят ее внешность, услышат голос, подробно расспросят об образовании и увлечениях, перед донацией ооцитов направят на медосмотр в нужную им клинику.
Но тогда паре придется самостоятельно заняться поиском женщины, готовой предоставить свои клетки. Замороженные яйцеклетки получить дешевле и быстрее. Для этого не надо встречаться со всеми донорами, вся необходимая информация о каждом доноре предоставляется банком репродуктивных клеток.
Для кого-то отсутствие личной встречи с женщиной, отдающей свои яйцеклетки, является плюсом, так как ситуация очень деликатная и не каждой паре захочется лично знакомиться с биологической матерью своего будущего ребенка.
Программа беременности с донорской яйцеклеткой
- Медицинское обследование. Пара сдает анализы на гормоны, гепатит, сифилис, СПИД. Делается генетический анализ на носительство скрытых мутаций генов. Определяется состояние организма женщины, способность выносить ребенка.
- Поиск. Супруги подбирают подходящего донора через банк репродуктивных клеток или ищут его самостоятельно. Если выбрали свежие ооциты, то придется потратиться на медицинское обследование женщины. Затем у донора и будущей мамы с помощью гормональных препаратов синхронизируется менструальные циклы.
Если же пара решила использовать замороженные яйцеклетки, то задача сводится только к выбору подходящего биоматериала. Обо всем остальном позаботится криобанк. Врачи-консультанты помогут подобрать биоматериал женщины, максимально похожей на будущую маму. Чем больше донорских образцов в криобанке, тем больше шансов найти своего идеального донора.
Затем в нужное время и день осуществляется доставка замороженных ооцитов в клинику, где будет проходить процедура ЭКО.
- Оплодотворение. Время процедуры рассчитывается так, чтобы организм женщины был готов к введению оплодотворенной яйцеклетки через 2-5 дней после оплодотворения: столько дней длится программа выращивания жизнеспособного эмбриона.
Обычно мужчина сдает сперму в день процедуры, но если по каким-либо причинам это невозможно, сперму сдают заранее и замораживают. Яйцеклетку оплодотворяют в пробирке, затем выращивают до эмбриона, состоящего из 4-8 клеток. По желанию супругов эмбрион проверяют на моногенные заболевания и хромосомные мутации.
При положительных результатах тестов у родителей будет 100% гарантия, что ребенок родится здоровым.
- Перенос эмбриона в матку. Процедура безболезненна, длится 5-7 минут. Эмбрионы вводятся в полость матки с помощью катетера через канал шейки матки.
Есть шанс того, что эмбрион не приживется, поэтому женщине нужно выбрать: вводить несколько эмбрионов сразу или сначала один, а остальные заморозить. Если ввести несколько эмбрионов, есть вероятность забеременеть двойней или тройней. Если вводить по одному, то придется потратить деньги на хранение замороженных эмбрионов и в случае неудачи на повторный прием.
Плюсы и минусы донорских банков
Единственный минус донорского банка — это то, что пара не сможет пообщаться с донором перед принятием окончательного решения. Но для кого-то это даже плюс. Будущей маме психологически может быть не комфортно при личном общении. Многие стараются избежать этой встречи. В остальном одни преимущества:
Здоровые доноры. В хорошем банке есть строгая программа отбора доноров. Донорство возможно только после медицинских и психологических исследований. В Репробанке все женщины-кандидаты проходят обязательное генетическое тестирование на самые распространенные наследственные заболевания. Все результаты предоставляют пациентам.
Информация о внешности. В анкетах указаны не только рост, вес, возраст и национальность, но и другие особенности: размер одежды, обуви, бюстгальтера, цвет и структура волос, разрез и цвет глаз, телосложение.
В Репробанке предоставляют детские фотографии донора, чтобы супруги могли сравнить, насколько женщина (ооциты которой можно приобрести) была похожа на будущую маму в детстве.
Помимо этого в Репробанке пара может послушать голос женщины, предоставившей ооциты.
Описание личности. В анкете указаны профессия и хобби, портрет личности, составленный психологом, рассказ о себе, написанный от руки.
Надежность. Деятельность донорских банков регулируется законодательно. Чтобы банк репродуктивных клеток открылся и начал работать, недостаточно одного оборудования и медперсонала. Нужно зарегистрировать организацию, получить лицензию на осуществление медицинской деятельности. Все документы криобанк обязан предоставить по запросу пациента.
Экономия. Покупка замороженных клеток обойдется дешевле, чем взятие свежих. Перед ЭКО не придется принимать гормональные препараты, что повышает шанс наступления беременности.
Повторное обращение. Если после удачной беременности пара хочет ещё одного ребенка, то, как правило, они обращаются в тот же криобанк. Но лучше заранее предвидеть желание второго ребенка и приобрести сразу несколько виал биоматериала от одного донора. Их можно хранить до тех пор пока пара не решится на второго ребенка.
Главное — решиться
Если вы знаете, что зачать собственного ребенка не получится, не откладывайте решение на потом. Шансы при беременности с донорской яйцеклеткой выносить здорового ребенка велики, но со временем их становится меньше: у мужчины качество спермы ухудшается, женщина теряет здоровье. Решайтесь на донорскую яйцеклетку, и через год ребенок обрадует вас первой улыбкой.
Кого берут в доноры яйцеклетки?
Донорские яйцеклетки часто являются единственным шансом для многих женщин забеременеть.
На фоне частых гормональных сбоев, хронических патологических процессов и интенсивной эмоциональной нагрузке часто происходят сбои в физиологических процессах репродуктивной системы.
В результате она перестает вырабатываться, и для беременности женщине необходима сторонняя помощь. Поэтому вопрос, сколько стоит донорство яйцеклетки, считается актуальным в последнее время.
Донорство яйцеклетки — определение
Донорство яйцеклеток — благотворительная процедура, в процессе которой она пересаживаются от одной женщины к другой в лабораторных условиях. При отсутствии физиологических отклонений в репродуктивной системе, женский организм вырабатывает порядка 400 000 оцитов. В процессе развития организма лишь 400 из них становятся яйцеклетками, готовыми к оплодотворению.
Ежемесячно, с наступлением репродуктивного возраста, одновременно несколько ооцитов начинают процесс развития. В результате лишь один становится половой клеткой. При овуляции оставшиеся ооциты атрофируются. Если беременность запланирована, то синтез мужских и женских половых клеток формируют зародыш. Иначе зрелая она естественным образом удаляется из организма при менструации.
Если в женских яичниках по разным обстоятельствам отсутствуют яйцеклетки, или если они не пригодны для беременности, то при желании завести ребенка потребуется пересадка половых клеток. Процедура донорства яйцеклетки проводится только в специализированных клиниках.
Как стать донором
В соответствии с действующими правовыми нормами, донором анонимно и на добровольных условиях может стать любая совершеннолетняя женщина. Также проведение подобных мер допустимо между родственниками.
Когда доброволец будет найден, для успешной пересадки необходимо синхронизировать ежемесячные менструальные выделения двух женщин. Это возможно благодаря приему соответствующих препаратов, которые не оказывают негативного влияния на общее состояние организма.
Чтобы стать донором яйцеклетки необходимо:
- Посетить врача — репродуктолога для первичного осмотра и консультации. Визит должен быть запланирован на 2−3 день менструации. При себе необходимо иметь результат флюорографического обследования из районной поликлиники по месту фактического пребывания и заключение психиатра об отсутствии психоневрологических патологий.
- Сдать анализы.
Кроме этого, доброволец подбирается по фенопатическим критериям, в зависимости от желания реципиента (цвет глаз, волос и прочее). Обе женщины должны быть совместимы по группе крови и резус-фактору. Клиники донорство яйцеклетки тщательно подбирают кандидатов, изучая состояние организма в целом.
Также потенциальный донор должен соответствовать следующим требованиям:
- возраст от 21 до 35 лет (иногда от 18 лет);
- отсутствие острых и хронических патологий;
- средние показатели роста;
- отсутствие избыточной массы тела;
- отсутствие ярких внешних особенностей.
Если женщина ранее уже являлась донором половых клеток, то с момента последней их стимуляции должно пройти не менее 4 месяцев.
Этапы проведения процедуры забора донорской яйцеклетки
Как проходит донорство яйцеклетки, должен понимать каждый потенциальный желающий. Если донор признан годным, то девушке потребуется выполнить следующее:
- Заполнить форму согласия.
- Оформить специальную личную карту.
- Добиться синхронизации менструальных циклов.
- Прийти в клинику для пересадки.
За 12 часов до процедуры не рекомендуется ничего есть и пить. Следует прийти в клинику минимум за 30 минут до начала процедуры, чтобы проинформировать врача о приеме препаратов (если принимаются), а также проконсультироваться с анестезиологом касательно возможной аллергической реакции на анальгетики.
Сама процедура забора яйцеклетки длится от 20 до 30 минут. Биоматериал извлекается посредством трансвагинального УЗИ и специальной иглы, с помощью которой делается пункция фолликулов. Яйцеклетки всасываются шприцем и помещаются в пробирки.
Как происходит оплодотворение чужой яйцеклеткой и сколько это может стоить
После пункции фолликула яйцеклетки направляются в эмбриологическую лабораторию. После очищения от крови и лишней жидкости, они помещаются в благоприятную для жизнедеятельности среду необходимого химического состава и температуры.
Спустя несколько часов половая клетка оплодотворяется. Для этого она помещается в особую среду, в которой содержатся обработанные сперматозоиды. В результате один из них проникает в женскую половую клетку и происходит оплодотворение. Если этого не произошло, то оплодотворение осуществляется с помощью инъекции.
Через 12−18 часов эмбриолог сможет оценить результат оплодотворения. В случае успеха яйцеклетка помещается в организм будущей матери. Стоимость данной процедуры в Московских клиниках варьируется в диапазоне от 250 000 до 300 000 рублей. Цена на донорство яйцеклетки зависит от географического нахождения клиники.
Донорство яйцеклетки: последствия для донора
К подобному оперативному вмешательству следует относиться серьезно. Главное условие законодательства для проведения данного вмешательства — добровольность и полная осведомленность потенциального донора о последствиях, которые могут негативно отразиться на функционировании репродуктивной системы. К основным рискам можно отнести следующие:
- бессонница и депрессивные состояния;
- отеки;
- возможны кровотечения;
- если стимулирующие средства несовместимы с физиологическими особенностями организма донора, то вероятна гипертсимуляция яичников.
Визуально последствия от данного вмешательства незаметны, поскольку никаких разрезов кожного покрова данная процедура не предполагает.
Женщине рекомендуется внимательно ознакомиться с договором. Особое внимание следует обратить на раздел «Форс-мажорные обстоятельства». Важно, чтоб в случае медицинской ошибки состояние организма было нормализовано под присмотром специалистов. Стоимость донорства яйцеклетки озвучивается тоже в этом документе.
Обязательно читайте про гипоксию плода
Как улучшить морфологию и качество спермограммы для зачатия описано тут
Как увеличить подвижность сперматозоидов: http://clever-lady.ru/health/pregnant/uvelichenie-podvizhnosti-spermatozoidov.html
Отзывы настоящих доноров
Екатерина, Москва
Процедура прошла быстро и практически безболезненно. Очень внимательный персонал. После процедуры еще несколько дней звонили и интересовались состоянием здоровья. Никаких негативных проявлений!
Анастасия, Калининград
Решение стать донором далось нелегко. Процедура делалась в Питере, куда пришлось ездить несколько раз на обследование. В итоге мне разрешили стать донором и выдали направление. Сама процедура действительно безболезненна, но было немного страшно. Тем, не менее, все прошло хорошо, и никаких негативных последствий для организма я не заметила.
«Донорство яйцеклеток — что нужно знать донору»
Донорство яйцеклетки: последствия для донора, сколько платят за ооциты (цена), можно ли отдать яйцеклетку, если нет своих детей, как ее берут

Бесплодных женщин становится больше с каждым годом. Одним пациенткам удается зачать малыша с помощью современной медицины. А другие вынуждены использовать донорство яйцеклетки. Спрос на «чужие» ооциты постоянно растет и рождает предложение.
Женщина, став донором, не только помогает бесплодной паре познать радость рождения детей, но и получает денежное вознаграждение. Для некоторых девушек весомая сумма гонорара становится основной причиной, из-за которой они решаются отдать свои яйцеклетки.
Что такое донорство ооцитов и яйцеклеток
Донорством называется процесс, при котором один человек передает другому «частицу» себя с целью улучшить состояние здоровья.
Женщина, отдавая свои яйцеклетки, оказывает посильную помощь бездетной паре.
Реципиент нуждается в такой услуге по разным причинам: отсутствие яичников, снижение овариального резерва, наступление менопаузы или высокая вероятность передачи генетических заболеваний потомству.
Донор яйцеклетки выбирается парой по фенотипу. При этом личность человека, отдающего свой генетический материал, остается в тайне.
Анонимные программы с донорскими клетками считаются наиболее безопасными, гуманными и пользуются высокой популярностью.
Также женщина, желающая отдать материал, может быть знакомой или членом семьи реципиента. Однако впоследствии тайна излечения бесплодия может быть раскрыта.
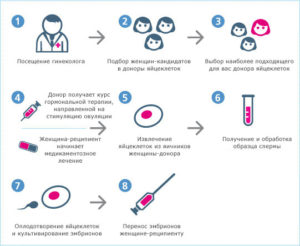
Перед тем, как у женщины будут взяты донорские ооциты (это научное название яйцеклетки), ей придется пройти множество исследований. Если результаты будут удовлетворительными, то назначается гормональная коррекция, позволяющая созреть не одному, а нескольким фолликулам. Процесс выращивания яйцеклеток длительный, он завершается пункцией — сбором генетического материала.
Как стать донором яйцеклетки
Донором ооцитов можно стать далеко не каждой женщине, которая хотела бы заработать или помочь бездетной паре. Даже если реципиент является родственником, в проведении процедуры может быть отказано. Основные требования к донору яйцеклетки:
- эта женщина должна иметь собственных детей, у которых нет врожденных заболеваний;
- возраст должен укладываться в диапазон 20-35 лет, так как в более старшем возрасте качество генетического материала ухудшается;
- отсутствие врожденных заболеваний, которые могут передаться по наследству;
- телосложение донора должно быть средним (избыточная или недостаточная масса тела может быть признаком скрытых заболеваний);
- без гинекологических заболеваний в анамнезе, которые лечились хирургическим путем;
- отсутствие болезней молочной железы;
- отрицательные пробы на инфекционные и аутоиммунные патологии.
Если у женщины нет детей, то она не имеет права сдать яйцеклетку на донорство. Однако в этом случае пациентка может сдать ооциты для хранения в криобанке, чтобы позже использовать их для себя. Перед процедурой надо обследоваться и подписать договор с генным банком.
Как проверяют доноров
Медицинское обследование, которое проводится перед началом стимуляции, обязательно для всех доноров. Риск того, что вместе с ооцитом будут переданы какие-либо заболевания, достаточно высок. Поэтому женщин, желающих отдать яйцеклетку, проверяют досконально. Обследование и подготовку донор не оплачивает. Перечень необходимых манипуляций:
- консультация узких специалистов (психолога, нарколога, генетика, терапевта);
- определение резуса и группы крови;
- лабораторно-генетическая диагностика для исключения наследственных заболеваний;
- флюорография;
- электрокардиограмма;
- УЗИ молочных желез, малого таза, сердца, почек и щитовидной железы;
- исследование гормонального фона;
- мазок из влагалища на инфекции, цитологию и флору;
- анализ на ВИЧ, сифилис, гепатиты и антитела к инфекциям;
- развернутый анализ крови (биохимия, сахар, коагулограмма, общий);
- анализ мочи.
Доноры проходят полное обследование, а потом отправляются к репродуктологу. На момент сдачи генетического материала женщина не должна иметь вредных привычек.
Необходимо быть готовой к тому, что придется предоставить о себе полную информацию, а также приложить к анкете фото, снятое не более полугода назад.
На основании внешности составляется описание фенотипа, по которому в дальнейшем реципиент делает свой выбор.
На кого будет похож ребенок после ЭКО с донорской ЯК, читайте в подробной статье.
Этапы процедуры
Перечень медикаментов, которые будут корректировать работу яичников донора, выбирается в соответствии с методом и временем пересаживания клеток:
- короткий протокол с меньшим перечнем лекарственных средств проводится, если клетки предполагается витрифицировать (то есть заморозить) после пункции;
- длинный протокол будет выбран, если реципиент желает пересадить свежие ооциты, которые предварительно не были заморожены.
Многолетняя практика экстракорпорального оплодотворения с участием доноров показывает, что первый вариант предпочтительнее. Он дешевле и эффективнее. Витрифицированные яйцеклетки считаются более качественными и жизнеспособными, так как прохождение через процесс заморозки становится своеобразным естественным отбором.
При использовании не витрифицированных клеток стимуляция гормонами проводится так, чтобы синхронизировать циклы донора и реципиента. Добиться этого бывает непросто. Всегда есть вероятность того, что организм отреагирует на препарат не так, как ожидали репродуктологи.
Для женщины, отдающей свои клетки и не заинтересованной в дельнейшем результате ЭКО, нет особой разницы, каким способом будет проведена стимуляция.
Донорство ооцитов является сложной процедурой и выполняется в несколько этапов:
- составление плана – на этом этапе женщина обследуется репродуктологом с целью выбора протокола и перечня препаратов;
- стимуляция – пациентке назначается прием препаратов, которые позволяют созреть не одному, а нескольким фолликулам (в длинном протоколе можно получить до 20 клеток);
- подготовка к пункции – в течение всего времени репродуктолог следит за состоянием яичников и при необходимости регулирует их работу, а когда фолликулы достигают размера 18-20 мм, назначается укол ХГЧ (эта манипуляция позволяет яйцеклеткам дозреть);
- пункция фолликулов – выполняется под внутривенным наркозом в течение 20 минут и предполагает прокол стенки влагалища с последующим сбором ооцитов из половых желез.
После получения нескольких яйцеклеток проводится оценка их качества. На этом этапе все манипуляции для донора завершаются, и женщина может получить свое вознаграждение. Дальнейшая судьба клеток определяется видом протокола: культивирование с оплодотворением выполняют сразу или это происходит после хранения ооцитов в криобанке.
Опасно ли это
Донорство яйцеклеток считается рискованной процедурой, так как многие женщины полагают, что в дальнейшем их биологические дети захотят с ними встретиться. На самом деле это невозможно. Все данные о пациентке, сдающей клетки, являются врачебной тайной и ни при каких условиях не оглашаются реципиенту. Точно так же донор не знает ничего о той женщине, которой отдает ооциты.
В процессе гормональной терапии всегда остается риск развития осложнения:
- побочные эффекты от препаратов или анестезии (аллергия, диспепсические расстройства, ухудшение работы печени и почек);
- гиперстимуляция яичников (когда половые железы чрезмерно увеличиваются). Такое осложнение требует лечения в стационаре;
- психологическое состояние донора может быть нестабильным, нередко у женщины начинается депрессия;
- кровотечение и травмы органов малого таза могут случиться в процессе пункции, но это бывает крайне редко.
Когда женщина вступает в программу, последствия для донора всегда оговариваются на первом этапе. В процессе стимуляции подбираются индивидуальные дозы гормонов, чтобы минимизировать риск осложнений.
О том, вредно ли быть донором, мы спросили нашего консультанта гинеколога-репродуктолога клиники «Репромед» Елену Владимировну Сорокину.
Понятия «вредно — не вредно» нет. Есть смысл – зачем женщина становится донором ооцитов (яйцеклеток)?
Первая цель – материальная заинтересованность;
Вторая цель – помощь сестре, подруге, другим женщинам, пациенткам с бесплодием и т.д.
Учитывая серьезную гормональную нагрузку, это не полезно точно, но при хорошем резерве фолликулов в яичниках две-три стимуляции вреда здоровью не принесут, в любом случае все ситуации оцениваются индивидуально.
Риски – аллергическая реакция, гиперстимуляция, хирургическая травма при пункции и кровотечения, снижение овариального резерва в будущем.
Как часто можно сдавать ооциты
После овуляции женский организм восстанавливается достаточно быстро, поэтому донором можно становиться неограниченное количество раз. Российское законодательство предусматривает условие, при котором перерыв между сбором ооцитов должен быть не менее трех месяцев. Также важным критерием неограниченного донорства является хорошая переносимость стимуляции и отсутствие последствий.
Законодательством США установлено ограничение, что донором можно стать не больше шести раз. Это правило связано с тем, что частая стимуляция суперовуляции может привести к преждевременному истощению яичников или другим необратимым последствиям.
Природой не предусмотрено, чтобы женщина воспроизводила более 1-2 яйцеклеток за цикл. Поэтому донорство – это неестественная процедура, заставляющая организм работать на износ. Как часто пациентка сможет отдавать свои клетки, станет ясно только после того, как пройдет первый цикл донорства.
Сколько за это платят
Стоимость процедуры вариабельна для разных регионов страны. При этом в России донорство яйцеклеток оценивается ниже, чем за рубежом. Выплату женщина получает не сразу. Часть вознаграждения вручается после пункции, а вторая – после обследования через несколько недель. Такое условие позволяет контролировать состояние здоровья донора и предотвратить неблагоприятные последствия.
Обычно за донорство яйцеклеток платят 55-90 тысяч рублей. Немаловажную роль играют образование, интеллект, фенотип женщины. Чем лучше она образована, чем более привлекательной внешностью обладает, тем выше «цена» ее яйцеклетки.
Как забеременеть от донора естественным путем: ответы репродуктологов
Часто случается так, что женщина и мужчина мечтают завести ребенка, но из-за проблем с репродуктивными функциями одного или обоих партнеров сделать это не удается.
Чтобы сохранить хорошие отношения и укрепить семью, можно обратиться за помощью в клинику экстракорпорального оплодотворения, где с помощью достижений современной медицины помогут решить проблему зачатия.
Если проблемы со здоровьем у женщины, ей предложат процедуру извлечения яйцеклеток (или можно получить донорские яйцеклетки, если уже нет собственных) и оплодотворения их «в пробирке», с последующей подсадкой эмбриона в ее матку (либо в матку суррогатной матери) для вынашивания.
Если же проблемы с репродуктивными функциями у мужчины, возможна процедура оплодотворения с использованием донорской спермы.
Женщины, которые обращаются в клиники ЭКО к врачам-репродуктологам, часто задают вопрос: как забеременеть от донора естественным путем?
В каких случаях приходится обращаться к донору?
Ситуации бывают разные. Нередко за донорской спермой обращаются одинокие женщины, у которых нет партнера, желающие родить ребенка и растить его самостоятельно.
Современные женщины нередко идут на такой шаг, особенно если они обеспечены в финансовом отношении, поэтому соглашаются на беременность от донора без мужа.
Более необычный вариант (который тоже встречается в реальной жизни) – однополая пара из двух женщин, которая хочет стать родителями.
Обращение за донорской спермой одинокой женщины
Без донорской спермы единственный вариант для них – процедура усыновления, но если все же хочется самостоятельно выносить и родить малыша со своими генами, приходится обращаться в клинику к репродуктологам. Случается так, что женщина потеряла мужа или любимого мужчину, и хочет родить ребенка, максимально похожего на него.
Для этого можно выбрать из донорского банка кандидата с наиболее подходящими параметрами. Иная, наиболее распространенная ситуация – когда в клинику ЭКО обращается пара, желающая завести ребенка.
Им приходится воспользоваться услугами врачей в следующих случаях:
- к мужским сперматозоидам у женщины вырабатываются антитела, которые разрушают их, не позволяя оплодотворить яйцеклетку;
- в семенной жидкости у мужчины отсутствуют активные сперматозоиды, а прогноз по лечению неблагоприятный;
- пожилой возраст мужчины, при котором активные сперматозоиды еще могут присутствовать, но значительно повышается риск генетических аномалий;
- имеется большой риск возникновения генетических заболеваний, которые наследуются по мужской линии;
- мужчина является носителем опасных инфекционных заболеваний, которые не удается вылечить, и которые могут передаваться эмбриону (например – ВИЧ-инфекция).
Правила подбора кандидата в доноры
Наиболее солидные и современные клиники обладают собственным банком генетического материала, где хранят сперму и яйцеклетки от доноров обоих полов.
Обращаясь в такие заведения с целью обеспечить успешную беременность, можно получить широкий выбор донорского семени, и при этом не опасаться мошенничества.
Анкета донора спермы
Как происходит отбор кандидатов в доноры:
- возраст кандидата должен находиться в диапазоне от 20 до 35 лет;
- желательно наличие высшего или средне-специального образования;
- хорошее состояние здоровья, отсутствие вредных привычек и наследственных заболеваний;
- наличие собственных здоровых детей (требуется не во всех донорских банках);
- необходимо сдать анализы на инфекционные заболевания (гепатит, ВИЧ, сифилис и другие);
- провести исследование качества спермы (спермограмма);
- успешно пройти флюорографию;
- сдать анализ крови, чтобы определить группу крови и наличие резус-фактора;
- пройти венерологическое исследование (анализ мазка на инфекции, передающиеся половым путем);
- пройти обследование у терапевта, психиатра, уролога, нарколога, генетика.
Если кандидат в доноры соответствует всем параметрам, у него берется образец спермы и замораживается.
Через несколько месяцев замороженная семенная жидкость размораживается, и врач определяет количество живых активных сперматозоидов.
Если количество достаточное, значит донор может сдавать свой генетический материал на протяжении времени, оговоренного в контракте. Каждая порция спермы замораживается и выдерживается не менее полугода, чтобы исключить наличие в ней возбудителей инфекционных заболеваний.
Юридическая сторона вопроса
Прежде чем забеременеть спермой донора, необходимо позаботиться о юридических аспектах и последствиях этой процедуры.
После выполнения оплодотворения спермой донора и завершения беременности женщина становится официально матерью ребенка, а ее супруг (если он имеется) – отцом.
Цена на донорскую сперму
Донор, предоставивший свой генетический материал, не имеет никаких прав на ребенка, даже если сумеет найти его (это обязательно оговаривается при оформлении договора в донорском банке). Женщина, получившая донорскую сперму, тоже ставит свою подпись под документом, в котором обязуется не искать донора и не предъявлять ему никаких претензий.
Сколько стоит забеременеть от донора? В каждой клинике свои расценки.
В среднем по России порция качественной донорской спермы обойдется женщине от 10 до 30 тысяч рублей. Все этапы протокола ЭКО оплачиваются отдельно.
Чтобы информацию о доноре оставалась анонимной, его личная информация остается засекреченной.
Каталог доноров спермы
Можно узнать о нем лишь некоторые детали:
- возраст;
- рост;
- вес;
- группа крови и наличие резус-фактора;
- цвет волос и их форма (прямые, волнистые и др.);
- цвет глаз;
- цвет кожи;
- черты лица (форма носа, разрез глаз, прикус, форма подбородка и другое);
- профессия;
- рассказ о себе, своих увлечениях (эта информация не всегда доступна);
- детские фотографии, запись голоса (тоже не всегда доступно).
Особенности процедуры оплодотворения
Процедура инсеминации донорской спермой может выполняться в двух вариантах: внутриматочный и экстракорпоральный.
Перед внутриматочным введением пациентка может проходить стимуляцию овуляции с помощью гормональных препаратов, или находиться в естественном менструальном цикле.
Два варианта оплодотворения донорской спермой
Сперма донора предварительно обрабатывается для предотвращения аллергической реакции: ее помещают в особую питательную среду, а затем через катетер посредством шприца вводят в полость матки. После этой процедуры пациентке остается лишь несколько минут подождать, находясь в положении лежа, а затем она может вернуться домой. ЭКО проводится согласно выбранному протоколу.
Их существует несколько, но стандартный состоит из таких этапов:
- гормональная стимуляция овуляции с целью созревания нескольких яйцеклеток;
- забор яйцеклеток из яичников;
- совмещение яйцеклеток со сперматозоидами в искусственной среде;
- выращивание эмбрионов на протяжении 3-5 суток;
- перенос одного или нескольких эмбрионов в полость матки, эндометрий которой подготовлен к их принятию;
- отслеживание беременности спустя 2-3 недели и дальнейшее наблюдение у врача.
Заключение
Современная медицина позволяет получить женщине сперму от донора, осуществить успешное оплодотворение и получить все права на ребенка, без претензий со стороны биологического отца. Процедуру можно проводить внутриматочно (наиболее простой вариант) или экстракорпорально.





