Остаточные явления после пневмонии: причины, симптомы, признаки, проведение диагностических исследований, рентген и лечение
Пневмония (воспаление легочных тканей) – это опасное заболевание легких. Поэтому и относиться к лечению этого недуга следует со всей серьезностью.
Когда речь идет о остаточных явлениях после пневмонии, то под этим термином подразумевают нарушение различных функций человеческого организма после перенесенной болезни.
Если этому не придавать надлежащего внимания, то такие остаточные явления могут привести к нежелательным последствиям.
Причины остаточный явлений
Во время пневмонии в альвеолах легкого накапливается определенный секрет. Из-за образовавшихся спаек происходит следующее:
- сужение просвета альвеол;
- блокировка газообмена;
- нарушение дыхания.
Легкие – это орган, который должен обогащать циркулирующую по сосудам кровь кислородом. Место, где происходит этот процесс, – альвеолы. Внешне они похожи на шарики, в которых расположено огромное количество маленьких кровеносных сосудов. Пневмония поражает легочную ткань, это также касается и альвеол. Болезнь нарушает дыхательную функцию органа.
Перенесенное заболевание снижает иммунитет, защитные силы организма ослабевают, и это часто становится причиной того, что происходит присоединение вторичных инфекций. Поэтому чаще всего причинами остаточных явлений после пневмонии бывают:
- сильное воздействие на организм вирусов;
- наличие хронического воспалительного процесса;
- нарушения в работе иммунной системы, низкий иммунитет.
После перенесенного воспаления легких иммунодефицит часто приводит к развитию различных заболеваний горла, носа, бронхов. У человека может появиться ангина, кашель, причиной которому могут быть бронхит или ларингит, насморк. Если пациент, недавно переболевший пневмонией, заболевает гриппом, то болезнь, как правило, протекает более тяжело.
Организму, ослабленному пневмонией, очень сложно бороться с чужеродными вирусами, которые его атакуют. Довольно часто причиной заболеваний легких и бронхов становится возбудитель, который носит название пневмококк.
Этот вирус передается по воздуху, и уберечься от него очень непросто. По статистическим данным, наиболее распространенным недугом после перенесенного воспаления легких является бронхит.
Кашель при таком бронхите затяжной и трудно поддается лечению.
Симптомы патологии
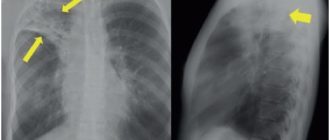
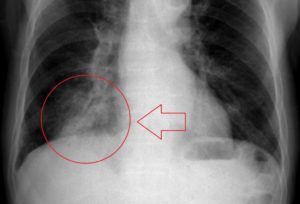
Как определить, что пневмония побеждена, если больной продолжает кашлять? Для этого необходимо сделать рентгеновский снимок легких. Иногда остаточные явления после пневмонии на рентгене наблюдаются как незначительные затемнения на легких. Их можно хорошо разглядеть на пленке.
После того как человек перенес воспаление дыхательного органа, на его тканях могут появиться:
- спайки разных размеров;
- рубцы;
- плеврит;
- эндокардит;
- плеврит.
Микробы, которые находятся в кровеносном русле, мешают крови нормально циркулировать в легких. Чтобы избавиться от остаточных изменений после перенесенного недавно заболевания, пациенту назначается дополнительное лечение, а также рекомендуется реабилитация в специальном санатории.
Последствия после пневмонии
Так как легкие и сердце работают в тесном контакте друг с другом, то довольно часто болезнь легких приводит к сбоям в работе сердца.
Инфекция, продвигаясь по кровеносному руслу, попадает в сердечный орган и вызывает в нем воспалительный процесс, тем самым нарушая его функции. Это приводит к появлению эндокардита.
При этом заболевании поражается сердечная оболочка и нарушается кровообращение.
Поражения дыхательных путей
Когда человек заболевает пневмонией, в воспалительный процесс иногда вовлекаются также и другие органы, связанные с дыхательной системой. Это могут быть бронхи и плевральная оболочка.
Насколько они будут поражены, зависит от того, как тяжело протекает воспалительный процесс в легких и где именно расположен очаг воспаления.
Самой тяжелой медики считают крупозную пневмонию, которая захватывает все легкие, листки плевры и большую часть бронхов.
Чтобы устранить воспалительный процесс в легких, назначается антибактериальная терапия. Процесс лечения легко контролировать с помощью рентгена. А вот бронхит как остаточное явление пневмонии на снимке можно не заметить. Это случается тогда, когда врач не имеет надлежащего опыта или рентгеновское оборудование низкого качества.
Иногда воспаления плевры и разных участков бронхов проходят самостоятельно, а иногда недуг затягивается на длительное время. Причиной этому может быть досрочное прекращение антибактериальной терапии.
Такое явление может привести к тому, что ткани бронхиального дерева или плевры замещаются соединительными тканями. Такая патология вызывает снижение дыхательной функции.
Полностью удалить ее почти невозможно.
О том, что антибактериальная терапия закончена, а воспалительный процесс продолжается, говорят следующие факты:
- непрекращающийся кашель;
- не нормализуется температура тела;
- присутствие боли в разных местах грудной клетки.
Можно увидеть остаточные явления после пневмонии на рентгене. Чтобы их не допустить, лечение антибактериальными препаратами должно продолжаться от 10 до 14 дней и никак не меньше. Кроме противовоспалительных средств, больной также должен принимать и отхаркивающие лекарства.
Астенический синдром
Под этим термином скрываются симптомы, которые в народе называют общим упадком сил. Астенический синдром проявляется в следующем:
- человеку трудно справляться даже с самой незначительной нагрузкой;
- даже умственная работа дается с большим трудом;
- в дневное время появляется быстрая усталость;
- даже утром, сразу же после сна, человек чувствует себя уставшим.
Чтобы побыстрее избавиться от астенического синдрома, врачи рекомендуют следующее:
- после окончания антибактериальной терапии принимать витаминные комплексы;
- в пище пациента должно быть как можно больше овощей, фруктов и белковых продуктов;
- для выздоравливающего человека очень полезны прогулки на свежем воздухе, только они должны быть умеренными и не слишком утомительными;
- следует повременить с выходом на работу, даже если она не требует применения физических усилий, физические нагрузки необходимо увеличивать постепенно и соблюдать щадящий режим не менее недели после окончания острого периода болезни.
Дисбактериоз
Остаточные явления после пневмонии как у детей, так и у взрослых могут проявляться в нарушении нормальной микрофлоры кишечника. Также такая патология может быть вызвана побочным эффектом сильных антибиотиков. Дисбактериоз имеет следующие симптомы:
- стул жидкой консистенции, но патологический примесей нет;
- неприятные ощущения в кишечнике;
- вздутый живот;
- частая отрыжка, тошнота и рвота редко.
Чтобы не появился дисбактериоз, необходимо, принимая антибиотики, одновременно с ними употреблять лекарственные препараты, относящиеся к группе пребиотиков или пробиотиков.
В состав пребиотиков входят различные питательные вещества, стимулирующие собственную микрофлору кишечника пациента.
Пробиотики – это полезные лакто- и бифидобактерии, которые, попадая в кишечник человека, вытесняют из него патогенную микрофлору.
Если профилактика не была сделана своевременно и дисбактериоз развился, то эти препараты применяются для его лечения. Следует знать, что быстро вылечить патологию не удастся, это достаточно трудоемкий и длительный процесс.
Иммунодефицит
У переболевшего пневмонией человека часто появляется так называемый вторичный иммунодефицит. Он характеризуется повышением восприимчивости к разным инфекциям. Чтобы этого не случилось, рекомендуется:
- не перегружать себя в физическом плане;
- не переохлаждаться;
- питаться полноценно;
- принимать поливитамины.
Как лечить
Остаточные явления после пневмонии исчезнут достаточно быстро и легко, если лечение этого заболевания проводилось правильно и во время реабилитации пациент уделял своему здоровью должное внимание.
https://www.youtube.com/watch?v=LCOL9JcF0fA
Как сама пневмония, как и применяемые для ее лечения лекарства действуют на организм негативно. Изматывающий кашель, постоянная температура, антибиотики и другие лекарственные препараты истощают иммунную систему больного. Поэтому, чтобы полностью восстановиться после болезни, врачи рекомендуют соблюдать некоторые правила.
Следует одеваться по погоде, не допуская даже малейшего переохлаждения. Из-за того что иммунная система после перенесенного недуга ослаблена, холод может стать причиной нового заболевания.
Но это не значит, что нужно отказаться от прогулок на свежем воздухе. Такие прогулки очень полезны, так как они улучшают работу легких, подготавливают сердце к полноценным нагрузкам после окончательного выздоровления.
Следует только учитывать, что прогулки должны быть не утомительными.
После перенесенного заболевания следует правильно питаться. Никакая особенная диета не нужна, но еда должна быть полезной, с большим количеством витаминов. В дневной рацион нужно включить много свежих овощей и фруктов, уменьшить количество жиров, мясные блюда рекомендуется готовить на пару.
Не следует очень переутомляться на работе, так как это может ухудшить общее состояние здоровья. Также необходимо избегать различных стрессовых ситуаций.
Дыхательная гимнастика
Этот метод восстановления после болезни помогает наладить газообмен и уменьшает повреждения на стенках бронхов. Некоторые рекомендуемые упражнения:
- махи руками в разные стороны;
- приседания;
- чтение вслух, проговаривание скороговорок.
Реабилитация с помощью массажа
Воздействие этой процедуры на организм, ослабленный болезнью, трудно переоценить. Благодаря массажу происходит следующее:
- крово- и лимфообращение улучшается;
- в легких уменьшаются спайки;
- подвижность грудной клетки восстанавливается;
- значительно улучшается общее состояние здоровья.
Народные методы
Если человека интересует, чем лечить остаточные явления от пневмонии, то кроме уже сказанного можно также посоветовать использовать методы народной медицины. После того как пациент переболел воспалением легких, его еще на протяжении 1-2 месяцев может преследовать кашель. Причиной этому является мокрота, которая осталась в легких после болезни.
В этом случае могут пригодиться бабушкины рецепты. Они могут быть использованы как вспомогательные методы. Настойки и отвары из лекарственных трав применяются как внутрь, так и для ингаляций и растирок. Лечение народными методами помогает значительно уменьшить время реабилитации.
Но если кашель сильный и не проходит долгое время, то лучше всего обратиться за помощью к врачу. Специалист определит, насколько опасны остаточные явления пневмонии, на рентгене.
Осложнения после болезни
Иногда бывает, что осложнения могут быть более опасными, чем сама пневмония. Поэтому очень важно как можно раньше обнаружить осложнение.
Существует два вида осложнений – те, которые локализуются в легких, и те, которые вне легких.
Легочные:
- абсцесс легкого;
- плеврит;
- недостаточность дыхательной функции;
- хронический бронхит;
- появление астматического элемента.
Внелегочные:
- миокардит;
- перикардит;
- гепатит;
- менингит.
Срок госпитализации
Пневмония – довольно серьезное заболевание, и чаще всего его лечат в условиях медицинского учреждения. Некоторые пациенты задают вопрос: выпишут ли при остаточных явлениях пневмонии? Срок нахождения в стационаре зависит от степени заболевания и от того, насколько эффективным является выбранное лечение.
Часто для успешной терапии этого недуга бывает достаточно 3-4 дней. Но бывают случаи, когда пациента еще оставляют в больнице для наблюдения за его состоянием. При осложненных формах срок пребывания в стационаре может составлять до 10 дней.
Если же заболевание проходит в легкой форме, то больного через несколько дней выписывают домой, где он должен самостоятельно продолжать лечение. При повышенной температуре тела больной должен соблюдать постельный режим.
Также, находясь дома, больной должен следовать всем рекомендациям врачей.
Длительность лечения пневмонии: сколько времени длится воспаление легких, продолжительность терапии
Длительность лечения пневмонии зависит от многих факторов, в том числе от самодисциплины пациента. Не стоит относиться к заболеванию как к обычному простудному явлению. Терапия при пневмонии должна быть тщательно подобрана и производиться под контролем специалиста. Только в этом случае лечение будет эффективным и быстрым.
Продолжительность лечения пневмонии
Время лечения воспаления легких напрямую зависит от носителя болезни, стадии пневмонии, реакции пациента на проводимую терапию и общего самочувствия пациента.
Продолжительность лечебного процесса с острой формой болезни может длиться достаточно долго, и больному может потребоваться госпитализация.
Острая пневмония
Больного помещают в больницу, если:
- замечены симптомы нарушения сознания;
- АД снижено и достигает критических значений (менее 100/60 мм рт. ст.);
- возраст больного более 65 лет;
- наблюдается острая дыхательная недостаточность;
- имеются сопутствующие тяжелые болезни;
- организм находится в стадии обезвоживания;
- кашель сопровождается отхождением мокроты с вкраплениями гноя;
- температура тела увеличена (39-40°C);
- уровень мочевины в крови превышает 7 ммоль/л;
- диагностирована двусторонняя пневмония.
Каждый признак приравнивается к 1 баллу. Если набирается 3 балла и более, то больному рекомендован стационар. При 0 баллов пациенту разрешено домашнее лечение.
Пневмония у новорожденного
Если пневмония подозревается у новорожденного, независимо от тяжести болезни, ребенка помещают в больницу. Для лечения младенца также применяются антибиотики. При осложнениях, возникших на фоне болезни, ребенка переводят в отделение реанимации.
При внутриутробном поражении легкого у младенца симптомы болезни проявятся сразу же после рождения. Если заражение грудничка произошло в роддоме, то симптоматика проявит себя на 2-4 сутки.
Инкубационный период в таком случае длится от нескольких часов до 7 дней. Врожденная пневмония у ребенка ранней формы без сопровождения осложнений излечивается за 14 дней.
Из-за неразвитости иммунной системы у грудничков процесс лечения может затянуться.
Лечение внебольничной пневмонии у новорожденного продолжается:
- 5 дней – легкая форма;
- 10 дней – средней тяжести;
- 21 день – тяжкая.
Атипичная и внутрибольничная пневмония лечится от 15 до 56 дней. На это влияет степень тяжести болезни. Пневмония у подростков с ослабленным иммунитетом продолжается 14-21 день. Если врач разрешил пациенту лечиться дома, чаще всего медикаментозная терапия по времени не займет более 7-10 дней. Лечебный курс острых форм заболевания может продолжаться 21 день и более.
Вирусная пневмония
Правосторонняя пневмония так же, как и левосторонняя, образовавшаяся на фоне вирусной инфекции, помимо антибактериального лечения, длящегося 7-10 дней, нуждается в добавлении приема антигистаминных средств (не менее 5 дней) и лекарств противовирусного воздействия (7-10 дней). На второй день болезни появляется мокрота с прожилками крови, поэтому лечение дополняется применением отхаркивающих препаратов (5-7 дней).
После лечения взрослый пациент проходит врачебный контроль, длящийся не менее 6 месяцев. Раз в три месяца пациент посещает терапевта и наблюдается у пульмонолога. Для грудничка, переболевшего воспалением легких, период наблюдения со стороны врачей продолжается не менее года.
Факторы, влияющие на длительность
Продолжительность лечения зависит от возбудителя пневмонии. Терапия пневмококковой инфекции составляет в среднем 5 дней. Лечить пневмонию, спровоцированную легионеллами или стафилококком, придется не менее 3 недель. Если заболевание развилось на фоне синегнойной палочки, то лечение будет занимать от 21 до 42 дней. При развитии осложнений лечение может продолжаться от 6 до 8 недель.
Очаговая пневмония
Клинико-морфологические особенности протекания болезни также влияют на продолжительность лечения. Терапия очаговой формы заболевания (воспаляется часть альвеолы) краткосрочна и имеет благоприятные прогнозы на излечение без осложнений.
Когда пациент болеет сегментарной формой (воспалительный процесс затрагивает сегмент легкого), то полное выздоровление наступит не ранее 2 недель. Лечение долевой пневмонии (очаг воспаления расположен в правой или левой доле органа) проходит в госпитале. Продолжительность терапии может составить 1 месяц.
При крупозной форме (воспалены 2 части легкого) состояние больного расценивается как критическое. Лечение продолжается 2 месяца и более.
На длительность лечения могут повлиять тяжелые хронические заболевания, иммунодефицит и врожденные болезни. Процесс выздоровления в этом случае увеличивается в 2-3 раза.
Необходимые условия для скорого выздоровления
Обильный питьевой режим
Чтобы вылечить заболевание в кратчайшие сроки для пациентов с интоксикацией, необходимо соблюдать строгий постельный режим не менее 3-4 дней.
Однако для предотвращения застоя в легких в этот период взрослым больным следует вставать на 15-20 минут с периодичностью каждые 5-6 часов.
После нормализации температурного режима необходимо совершать кратковременные ежедневные прогулки на свежем воздухе. Необходимо соблюдать правила личной гигиены.
Во время терапии пациенту рекомендовано соблюдать обильный питьевой режим. Можно употреблять не только чистую воду, но и минеральную воду без газов, соки, травяные отвары и морсы.
Восстановление организма произойдет быстрее, если рацион питания больного человека будет включать легкую, но в то же время питательную еду.
В меню обязательно должны присутствовать овощи, фрукты, цельные злаки, нежирные супы и бульоны, мясные и рыбные блюда, приготовленные на пару.
Важным условием для быстрого выздоровления является отказ от курения. Табачный дым негативно сказывается не только на взрослых, но и на детях. Родителям не следует курить при больном ребенке. В случаях невозможности отказа от курения, родителям перед общением с ребенком необходимо тщательно вымыть руки с мылом и сменить одежду.
https://youtu.be/qM-XnI0p0Ig
Если воспалением легких заболел грудничок, для его скорейшего выздоровления необходимо поддерживать оптимальный режим в помещении. Температура воздуха находится в пределах 34-36°С, а влажность – 60-70%. Необходимо применять свободное пеленание. Одежда не должна препятствовать движению.
Следует регулярно отсасывать скопившуюся слизь из носа. Это поможет малышу свободно дышать и предотвратит дыхательную недостаточность. В лежачем положении у новорожденного может произойти застой в легких, что усугубит течение болезни.
Поэтому 2 раза в час необходимо менять его положение тела, переворачивая с бока на бок.
Возможные осложнения пневмонии
Часто болезнь провоцирует внутрилегочные деструктивные процессы и плевральные осложнения:
Плеврит
- Пневмония может привести к парапневмоническому или синпневмоническому плевриту.
- Еще одним осложнением является плевральная эмпиема, когда плевра воспаляется с образованием гнойного содержимого.
При этом гнойники опорожняются в бронх, что приводит к сильному кашлю с отхождением мокроты, имеющей гнойные вкрапления.
- Острый дистресс-синдром, образовавшийся на фоне болезни, приводит к заполнению легкого жидкостью. Происходит нарушение функционирования органа и остановка газообмена.
- Частым осложнением является дыхательная недостаточность (гиперкапния, гипоксемия, одышка).
- Тяжелые формы заболевания могут спровоцировать развитие легочного инфаркта. После его лечения образуется фиброз тканей легкого, что препятствует нормальному дыханию.
- Прием больших доз антибиотиков может нарушить работу поджелудочной железы, печени.
Как избежать осложнений
Для избежания осложнений заболевания необходимо обращаться к врачу при появлении первых тревожных симптомов. Патология, выявленная на начальных этапах развития, поддается эффективному и быстрому лечению.
https://youtu.be/ePvnkEDhDTo
В период антибактериальной терапии не рекомендуется превышать назначенные врачом дозы препаратов и допустимые сроки лечения. Если болезнь пациента носит затяжной характер, могут применяться нетоксичные антибиотики.
Для восстановления иммунитета во время лечения назначаются средства иммуномодулирующего характера и витаминные комплексы. Укреплению иммунитета новорожденного способствует грудное вскармливание.
Несмотря на высокоразвитую медицину, смертность от пневмонии составляет 15% для детей до 5 лет и 4% – для взрослых больных. Поэтому специалисты здравоохранения не только распространяют информацию о заболевании и методах профилактики на форумах, но и ввели Всемирный день борьбы против пневмонии, который ежегодно отмечается 12 ноября.
Последствия пневмонии: остаточные явления после пневмонии
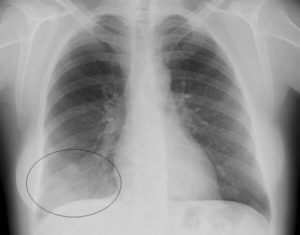
Во многих случаях воспаление легких не проходит бесследно. Последствия пневмонии у взрослых и детей обусловлены тем, что инфекция ухудшает функционирование дыхательных органов, а это негативно отражается на состоянии организма, в частности, на снабжении тканей кислородом. Когда легкие не способны самостоятельно избавляться от бактерий и слизи, возникают довольно серьезные осложнения.
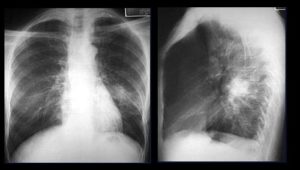
У некоторых людей после пневмонии болит спина, других беспокоит боль в грудной клетке. Иногда обнаруживается, что после пневмонии осталось пятно. Рубцы в легких после пневмонии есть практически у каждого.
Иногда они довольно маленькие и никак не повлияют на качество жизни, а в других случаях достигают довольно больших размеров, что отражается на работе дыхательной системы.
После излечения от воспаления легких необходимо внимательно относиться к своему здоровью, обговаривая с врачом все внушающие тревогу проявления.
Боль в легких после пневмонии
Чаще всего причина проблемы в том, что воспаление легких недолечено или перенесено «на ногах». Боли в легких могут проявляться незначительными покалываниями при вдохе или острыми приступами. При этом иногда возникают учащенное сердцебиение и одышка. Выраженность болевых ощущений зависит от того, насколько тяжелой была болезнь, а также от оперативности и качества лечения.
Если после пневмонии болит легкое, то скорее всего, речь идет о спаечном процессе в организме. Спайками называют патологическое сращение органов. Они формируются вследствие хронических инфекционных патологий, механических травм, внутреннего кровотечения.
Вследствие пневмонии могут возникать срастания между листками плевры. Один из них выстилает грудную клетку, другой — легкое. Если воспаление перетекло с легкого на плевру, то вследствие выброса фибрина листки плевры склеиваются друг с другом. Спайкой называется область склеенных листков плевры.
Спайки на легких после пневмонии могут быть одиночными и множественными. В критическом случае они окутывают плевру полностью. При этом она смещается и деформируется, дыхание затрудняется. Патология может иметь крайне тяжелое течение и усугубляться острой дыхательной недостаточностью.
Одышка после воспаления легких
Иногда возникают ситуации, когда все симптомы болезни регрессируют, а одышка не прекращается. Если после пневмонии трудно дышать, значит, воспалительный процесс не разрешился полностью, то есть болезнетворные микроорганизмы продолжают оказывать на легочную ткань разрушительное воздействие.
В числе возможных последствий — эмпиема плевры, адгезивный плеврит, абсцесс легкого, сепсис, полиорганная недостаточность. Кстати, довольно распространенным является вопрос, может ли возникнуть туберкулез после пневмонии. В этом отношении опасности нет.
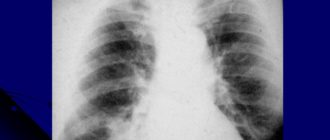
Пневмонию и туберкулез вызывают разные микроорганизмы. Тем не менее на рентгеновских снимках эти болезни очень похожи. На практике сначала обычно диагностируют пневмонию и назначают соответствующее лечение.
Если после терапии улучшений нет, больного направляют к фтизиатру. Если после обследования диагностируется туберкулез, это не означает, что он развился как последствие пневмонии.
Человек просто изначально был болен именно туберкулезом.
Итак, если тяжело дышать после пневмонии, нужно обсудить с врачом методы укрепления легких. Хороший эффект может дать лечебная гимнастика. В ее арсенале такие приемы, как глубокое дыхание, диафрагмальное дыхание и др.
Температура после пневмонии
Иногда после воспаления легких держится температура 37 градусов. Особо тревожиться не следует — такая клиника считается нормальной, но только если на рентгенограмме нет инфильтративных затемнений, а клинический анализ крови соответствует норме. Основные причины температуры — это:
- неполная ликвидация очагов воспаления;
- поражения органов токсинами;
- присоединение новой инфекции;
- присутствие в организме патогенных микроорганизмов, способных активно размножаться в периоды ослабления иммунитета и трансформироваться в L-форму в периоды повышенной выработки антител.
Последствия пневмонии у детей требуют особого внимания. Для ребенка температурный хвост — довольно редкое явление. Оно может говорить о том, что у малыша иммунитет слаб или в организме произошли структурные изменения со стороны дыхательной системы.
Бактериемия после воспаления легких
Данное явление характеризуется тем, что в крови находится огромное количество болезнетворных микроорганизмов. Бактериемия входит в число угрожающих последствий после пневмонии. Заподозрить ее нужно при таких симптомах, как высокая температура, крайняя слабость, кашель с зеленой, желтой мокротой.
Лечить бактериемию нужно как можно скорее, поскольку инфекция способна распространиться по всему организму и поразить важнейшие органы. Требуется курс сильнодействующих антибиотиков и госпитализация.
При такой тяжелой болезни, как воспаление легких, негативные последствия для организма могут быть связаны не только со спецификой заболевания, но и с методами лечения. Прием антибактериальных лекарств при пневмонии в последствии может привести к интоксикации.
Нередко случается, что врач назначает действенный антибиотик, а организм больного его просто не принимает, к примеру, после первого же приема начинается рвота. Даже если пациент реагирует на лекарство хорошо, антибиотики наносят серьезный вред микрофлоре кишечника. Чтобы избежать этого, врач назначает курс пробиотиков.
Конечно, если даже у вас появилась боль в груди после пневмонии или на снимке не все идеально, это не обязательно свидетельствует о наличии угрожающего или необратимого процесса.
Не следует паниковать и искать ответы на медицинских форумах. Гораздо разумнее — найти специалиста, которому вы действительно сможете доверять.
Он оценит, насколько серьезны остаточные явления после пневмонии и подскажет, как их убрать.
От чего возникает прикорневая пневмония, симптомы болезни, диагностика, методы лечения
Болезни, связанные с воспалением дыхательной системы, становятся все более распространенными. Одним из таких заболеваний является прикорневая пневмония, симптомы и причины появления которой мы рассмотрим в этой статье.
Главное при данной патологии – своевременно обратиться за квалифицированной помощью и не заниматься самолечением, так как последствия могут быть плачевными.
Что такое прикорневая пневмония, локализация недуга
Прикорневая пневмония – это одна из форм тяжелого заболевания легких, вызванная воспалительным процессом. Специалисты наблюдают две локализации недуга: левосторонняя и правосторонняя пневмония.
Также врачи, учитывая степень распространения воспаления, разделяют болезнь на две группы: сегментарная и очаговая.
Вызвано заболевание бактериальной инфекцией. Различные виды бактерий, проникая через слизистую в дыхательные пути, паразитируют в них, происходит ослабление иммунной системы и воспалительный процесс усиливается.
Это заболевание трудно диагностируется, поэтому специалисты рекомендуют своевременно обращаться в больницу, не игнорируя первоначальные симптомы.
Болезнь опасна как для взрослых, так и детей. Возможен летальный исход.
Причины возникновения
Окончательно установить причину прикорневой пневмонии сложно, так как факторов, приводящих к инфицированию очень много.
Основными возбудителями считают такие бактерии и инфекции:
- стафилококк;
- пневмококк;
- микоплазма;
- аденовирусная инфекция;
- гемофильная палочка;
- грибки некоторых видов;
- вирусная инфекция, связанная с дыхательными путями;
- хламидии.
Спровоцировать проблему способны и другие факторы, специалисты описывают наиболее распространенные из них:
- слабая иммунная система;
- сильное переохлаждение организма;
- при частой аллергической реакции;
- повреждение грудной клетки из-за травмы;
- заболевания легких;
- хронический бронхит, ларингит, тонзиллит;
- курение;
- частые контакты с химическими, токсическими веществами;
- заражение организма глистами;
- онкологические заболевания, наличие в организме новообразования злокачественного характера;
- у пациента, который недавно находился на искусственной вентиляции легких.
- заболевания центральной нервной системы;
- эпилепсия;
- частые стрессы;
- гиподинамия длительного характера;
- облучение и химиотерапия.
Подвержены такой болезни больше всего люди старше 60 лет и маленькие дети, но это не говорит о том, что люди другой возрастной категории никогда не будут иметь данный недуг.
Посмотрим полезное видео о пневмонии, ее симптомах и причинах возникновения:
Какие симптомы прикорневой пневмонии нельзя оставлять без внимания
На то, что прикорневая пневмония развивается активно в организме, указывают следующие признаки:
- сильный кашель и одышка;
- наличие высокой температуры тела (до сорока градусов);
- вялость, слабость;
- головокружение и головная боль;
- усиленное потоотделение;
- сильная болезненность в области грудной клетки вследствие воспалительного процесса.
Все эти симптомы указывают на то, что стоит немедленно вызвать скорую помощь или самостоятельно прийти в больницу, для получения дальнейшего руководства.
Осложнения после пневмонии серьезные, например: сердечно-сосудистая недостаточность, эндокардит, миокардит, лечение данных патологий требует много времени и затрат. Если не среагировать вовремя, врачи могут не успеть оказать нужной квалифицированной помощи.
Диагностика
Своевременный и правильно поставленный диагноз – залог скорейшего выздоровления. Однако выявить болезнь на начальной стадии практически невозможно, в связи с атипичной локализацией очага воспаления.
Для начала врач-пульмонолог посылает больного на рентгенологическое исследование. Однако зачастую рентген показывает расширение средостения, но самого воспаления в легких не определяет.
Поэтому для точного диагноза стоит провести дополнительное обследование.
Сюда входят такие манипуляции:
- Компьютерная томография. Позволяет определить место расположения очага воспаления и степень его разрастания.
- Общий анализ крови, изучают количество лейкоцитов, тромбоцитов и эритроцитов в крови, уровень гемоглобина.
- Анализ крови.
- Биопсия бронхов.
- Изучение крови на газовый состав.
Сбор всех анализов покажет врачу полную картину, и он назначит соответствующее лечение.
Посмотрим еще одно полезное видео о симптомах пневмонии и ее лечении:
Как протекает заболевание: с температурой и без, его виды
Обычно любая пневмония сопровождается повышением температуры.
Когда наблюдается легкая форма инфекционного характера, температура тела подымается до показателя тридцать восемь градусов. При этом какие-либо признаки интоксикации пока не проявляются.
Средняя форма воспалительного процесса в легких проходит с температурой до тридцати девяти градусов. Дополнительно больной ощущает слабость, одышку, головокружение и сильную потливость.
При тяжелой форме болезни температура тела подымается до критической отметки – сорок градусов. У человека начинается сильный жар, спутанность или потеря сознания.
Иногда бывают случаи прохождения прикорневой пневмонии без кашля и температуры. Происходит это, если очаг воспаления затрагивает небольшую часть легочной ткани или в сегменте легкого. В медицине такое состояние диагностируют как тихая или скрытая пневмония. Наблюдают данную форму патологии у пациента с очень слабой иммунной системой.
Сопутствующими симптомами являются: учащенное сердцебиение, болевой синдром в грудной клетке во время поворотов тела, слабость, потливость, одышка и чувство жажды.
Отсутствие температуры приводит к тому, что воспаление легких определяется слишком поздно. Скрытая пневмония чаще всего заканчивается смертью.
Заразна ли прикорневая пневмония
Этот вопрос давно беспокоит людей, особенно родителей. Если говорить о прикорневой пневмонии, то врачи считают этот вид инфицирования не заразным.
Однако, обычно до развития в легких воспалительного процесса, человек мог болеть гриппом, ОРВИ или бронхитом. Все эти заболевания являются заразными и передаются воздушно-капельным путем. Риск подхватить такую болезнь высокий, но перейдет ли эта патология в пневмонию, зависит от иммунитета человека и того, как быстро он прошел адекватный курс лечения.
Современный подход к лечению
Прикорневая форма пневмонии лечится в стационаре. Для этого нет необходимости соблюдать особую диету или постельный режим. Квалифицированный врач распишет схему лечения, учитывая индивидуальные особенности пациента.
Общая схема лечения включает в себя такие медикаментозные средства:
- Антибиотики. Эти препараты обязательны, без их приема остановить размножение и распространение бактерий невозможно.
- Противовирусные лекарственные средства, в случае если патология вызвана вирусами.
- Антигрибковые препараты.
- Муколитические и отхаркивающие средства.
- Кортикостероиды.
Дополнительно проводят:
- массажи;
- дыхательную гимнастику;
- дезинтоксикационную и иммуностимулюющую терапию;
- пропивают курс витаминов.
Когда температура пойдет на спад, и появятся другие признаки выздоровления, когда у больного улучшится самочувствие, общее состояние, проводятся такие процедуры:
- ультравысокочастотная терапия;
- фитотерапия;
- использование согревающих компрессов и процедуры прогревания;
- лечебная физкультура;
- бронходренажный массаж;
- растительные ингаляции при помощи небулайзера;
- применение ингаляций с травяными сборами.
На время курса лечения больной должен отказаться от любых физических и эмоциональных нагрузок, хорошо высыпаться (до десяти часов). Пить достаточное количество воды, чтобы не пересыхала слизистая система.
Сколько рассасывается пневмония
Все зависит от того, с какой степенью поражения легких пациент попал в больницу.
При средней тяжести заболевания лечебная терапия занимает около месяца.
Прикорневая пневмония у детей, что говорит о ее лечении доктор Комаровский
Большую опасность прикорневая пневмония представляет для новорожденных малышей и карапузов до полугода, а также подростков и детей со слаборазвитой иммунной системой.
В случае заболевания, ребенка в обязательном порядке стоит положить в стационар, самолечением заниматься нельзя. Также важно строго соблюдать рекомендации врачей.
Доктор Комаровский рекомендует пить антибиотики по указанной врачом схеме. Он советует не увеличивать и не уменьшать дозировку, потому что это может вызвать серьезные осложнения.
Также доктор Комаровский рекомендует родителям следить за чистотой помещения и гигиеной малыша. В палате, где лежит ребенок, должна быть соответствующая влажность, от сорока до шестидесяти пяти процентов. Температура в комнате – не выше 18 градусов. Не стоит путать температуру помещения с температурой человека.
Воздух должен быть освежающим, но если ребенок мерзнет, то можно его теплее одеть. Позаботиться, чтобы не было пыли. Своевременная влажная уборка позволит избежать пересыхания слизистых. Если медперсонал не выполняет добросовестно свои обязанности, родителям стоит обратить на это внимание, так как процесс выздоровления очень сильно зависит от соблюдения этих требований.
Противопоказано во время уборки использовать хлорирующие средства, так как хлорка обжигает слизистую, травмирует дыхательную систему и усугубляет положение.
Профилактические мероприятия
В целях профилактики специалисты советуют:
- не переохлаждаться;
- пить витамины и препараты для поддержки иммунитета;
- сбалансировано питаться;
- до конца лечить любые вирусные и простудные заболевания;
- купировать инфекционные очаги в организме;
- отказаться от курения.
- закаляться.
Итак, прикорневая пневмония – это опасное легочное заболевание.
Очень важна бдительность, чтобы вовремя отреагировать на симптомы и начать правильный курс лечения.
Не занимайтесь самолечением, если наблюдаются описанные выше симптомы — бегите в больницу или вызывайте машину скорой помощи!
Сколько лечится тяжелая пневмония
Здравствуйте. Месяц муж лечится в стационаре от правосторонней пневмонии в тяжелой форме. Сегодня температура утром 37,1 вечером 37, 9. Кашель сухой без мокроты, пневмония не рассасывается до конца. Что делать? Сколько лечится такая пневмония? Долго ли проходят ее симптомы?
Сколько дней будем лечиться?
Здравствуйте, Наталья. Для лечения тяжелой пневмонии необходимо знать ее природу. Она чаще всего бывает вирусной, но могут одновременно присоединиться и бактериальные инфекции. Пневмония — сложное заболевание, поэтому еще нужно учитывать ее вид.
Болезнь подразделяют на: внебольничную, госпитальную, аспирационную патологию и в связи с низким иммунитетом. Кроме этого, она бывает пневмококковой (легкой и тяжелой), атипичной, аспирационной (анаэробной).
Чтобы назначить схему лечения, врач должен учитывать также объем поражения легочных тканей, самочувствие и возраст пациента, сопутствующие болезни сердца, почек или легких. Необходимо провести еще обследование на наличие сопутствующих болезней, чтобы понять, что дополнять в схему лечения, что изъять и т.д.
Ступенчатая антибактериальная терапия
Обычно для взрослых используют две лекарственные формы. Препараты вводят парентерально и затем принимают внутрь. Внутривенное вливание проводят цефалоспоринами: Клафораном, Лонгацефом, Фортумом.
Инъекции выполняют и из Цефтриаксона – порошка белого цвета, разведенного лидокаином (1%). Суммамед назначают при инфекционно-воспалительной форме пневмонии в таблетках, в виде порошка или лиофилизата. Принимают 3 дня по 500 мг. Препарат Сефпотек принимают по 1 таблетке (200 мг) каждые 12 часов в течение 2-х недель.
Из макролидов лечение проводят Эритромицином, Азитромицином, Рокситромицином. Если присутствует при пневмонии сильно выраженный болевой синдром, внутрь мышцы вводят болеутоляющие: Диклофенак или Ибупрофен. В схему лечения вводится оксигенотерапия (кислородотерапия) и искусственная вентиляция легких.
В вашем случае у мужа сухой кашель, поэтому можно принимать Гербион, Либексин, Синекод или Стоптусин. Из противовоспалительных средств – Кетопрофен, Парацетамол или Ибупрофен.
Следует укреплять иммунную систему адаптогенами: настойками женьшеня, аралии, родиолы розовой или пантокрином – трижды в сутки по 30 капель или экстрактом элеутерококка – 40 капель 3 р/д. Дополнительно принимают витамины.
Ингаляции
Как долго пневмонию лечат с помощью ингаляций
После острого периода и снижения температуры можно проводить ингаляции для улучшения вентиляции легких и дренажа бронхов, при условии отсутствия сердечнососудистых заболеваний. Они оказывают и противовоспалительный эффект. Для процедуры используют небулайзер или кастрюльку (чайник) с горячим травяным отваром и полотенце.
Небулайзер заполняют растворами с Атровентом, Беротеком, Гентамицином (4%), Генсальбутамолом, Диоксидином, Интерфероном, Лазолваном, Сульфатом магния или Флуимуцилом.
В кастрюльку можно налить отвар или настой:
- из отхаркивающих растений: вероники или девясила высокого, донника, первоцвета (примулы), росинки, синюхи голубой, фиалки трехцветной;
- растений от воспаления и бронхолитического действия: багульника, душицы или зверобоя, календулы, мать-и-мачехи, мяты перечной или подорожника, ромашки. А также термопсиса или хрена, шалфея, эвкалипта или лабазника, чабреца, пустырника или фенхеля.
От пневмонии ингаляции проводят смесью воды (1 л) и эфирных масел лаванды, эвкалипта, чабреца, розмарина, кипариса, пихты или аниса – 10 капель.
Народные средства
| Средство/продукт | Как приготовить | Как принимать |
| Отвар из изюма Изюм из темных сортов винограда | Темный изюм промывают (0,5 ст.) и пропускают через мясорубку. Заливают кипящей водой (1 ст.) и томят под крышкой 10 мин. | Ежедневно выпивают 1,5 стакана. |
| Молоко из инжира | Заливают 3 сухих инжира молоком (1 ст.) и проваривают на тихом огне 30 мин. | Принимают по 2 ст. в день до облегчения симптомов пневмонии. |
| Очищенные орехи (50 г) заливают сухим красным вином (500 мл) и томят на слабом огне 25 мин. | Употребляют по 1 ст. л. до еды. | |
| Зубчик чеснока выдавливают через чесночницу и смешивают с 1 ч. л. меда. | Принимают на ночь и запивают чаем с малиной или лимоном, отваром шиповника или мяты с душицей. | |
| Настой из девясила | Корни девясила (20 г) измельчают и заливают кипятком (2 ст.), варят 10 мин и настаивают под шубой 4 часа. | Принимают по 50 мл за 20 мин до еды. |