Длина шейки матки при беременности на 17 неделе

Орган стремительно созревает в течение последних двух предродовых недель.
Ее длина сокращается до одного сантиметра, а цервикальный канал, закрытый слизистой пробкой весь период вынашивания, чтобы защитить плод от различных инфекций, открывается и образовывает выход из матки во влагалище.
Так должна проходить подготовка организма к родовому процессу, все отклонения же имеют свои причины и требуют обязательной коррекции.
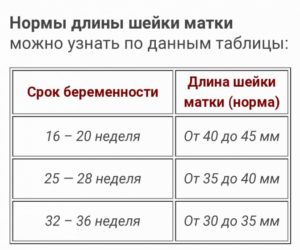
Как видно из таблицы, средняя длина шейки матки на 17 неделе беременности составляет 36,2 мм.
Нормальное протекание беременности зависит от состояния как самой матки, так и ее нижнего сегмента – шейки. Удерживая ребенка в маточной полости и обеспечивая ее соединение с влагалищем, она непосредственно влияет на развитие родов. Важно своевременно проводить мониторинг ее длины, чтобы предотвратить проблемы, которые могут возникнуть из-за различных нарушений.
Зачем нужно медицинское наблюдение?
Провести исследование цервикального канала желательно еще до зачатия. Если он укорочен или имеется иная патология, это позволит заранее начать поддерживающую терапию и сведет к минимуму вероятность прерывания беременности.
Врачебное наблюдение обязательно в течение всей беременности, чтобы специалист контролировал, в каком состоянии пребывают шейка и дно матки, и, если нужно, мог оперативно отреагировать и подобрать эффективную терапию.
Нормальные показатели
До 20 недели размеры практически не меняются, и в наблюдении нет необходимости, однако дальнейшие изменения должны отслеживаться.
Хотя длина цервикального канала у всех женщин немного разная, существуют определенные стандарты, которые позволяют контролировать процесс и дают возможность обнаружить отклонения. Показатели нормы определены на основе медицинских исследований.
Для сохранения беременности, если что-то идет не так, могут срочно потребоваться лечение или госпитализация.
Способы диагностики
Оценивается состояние матки и всех ее элементов двумя методами:
- При осмотре на кресле врачом-гинекологом. Доктор определяет примерную плотность и длину шейки, ее размещение по отношению к тазовой оси, состояние внешнего зева.
- Посредством УЗИ. Обследование позволяет определить структуру внешнего и внутреннего зева, рассчитать длину нижнего сегмента.
На середине срока плод начинает расти быстрее, из-за чего на мышцы идет большая нагрузка, потому регулярные исследования становятся особенно важными.
Также на данном этапе проводится второе скрининговое УЗИ, при котором отдельное внимание уделяется цервикальному каналу.
Если возникает подозрение, что он укорочен, вспомогательно назначается трансвагинальное обследование, которое предусматривает введение датчика внутрь влагалища, благодаря чему измерить длину возможно более точно.
Укороченная шейка матки
Это отклонение является опасным, так как не только угрожает нормальному протеканию беременности, но может к тому же спровоцировать выкидыш.
Причины и последствия
К факторам, которые способны вызвать чрезмерное укорочение на ранних этапах, относят:
- анатомо-физиологические особенности организма как такового и репродуктивной системы в частности;
- рубцы, оставшиеся после аборта или других хирургических вмешательства либо в результате разрыва мышц при предыдущих родах;
- заболевания малого таза, имеющие воспалительный характер;
- инфекции, перенесенные во время беременности;
- вызванные кровотечением осложнения;
- прогестероновая недостаточность и другие гормональные нарушения;
- такие психогенные факторы, как стрессы и страхи.
ВАЖНО! Чаще всего укорочение органа свидетельствует об истмико-цервикальной недостаточности. Ее опасность заключается в том, что шейка с этой патологией не может удержать ребенка в маточной полости: она раскрывается раньше срока, не выдерживая нагрузку, что влечет за собой преждевременные роды.
Диагноз истмико-цервикальная недостаточность определяется на основании медицинских исследований, однако существуют признаки, по которым беременная может выявить возможную проблему до прохождения УЗИ. Патология нередко сопровождается распирающими болевыми ощущениями во влагалище, они также распространяются на поясничную область и пах.
Однако полагаться только на отсутствие или наличие болей нельзя. Протекание ИЦН бывает бессимптомным, и женщина не почувствует ничего подозрительного до тех самых пор, когда спасти ситуацию будет уже невозможно. Именно поэтому наблюдение у гинеколога необходимо.
Лечение
Какие терапевтические меры необходимо предпринять в каждом конкретном случае, решает врач, исходя из причины патологии. Так, могут применяться:
- Гормональные препараты. Их назначают в случаях, когда ИНЦ вызвана нарушениями эндокринного характера и восстановление гормонального фона еще способно вернуть в норму размеры органа.
- Установка пессария. Он представляет собой кольцо из силикона либо пластика и устанавливается непосредственно перед каналом через влагалище. Процедура занимает всего несколько минут и не требует обезболивающих средств. Пессарий поддерживает и применяется в комплексе с медикаментами. Беременная с акушерским пессарием должна большую часть времени соблюдать постельный режим и избегать любых нагрузок, чтобы устройство не сместилось и надлежащим образом выполняло свою функцию.
- Цервикальный серкляж. Данная процедура известна и под более простым названием, которое сразу раскрывает ее суть, – сшивание шейки матки. Существует две главные методики, по которым может проводиться серкляж: Широдкара и Макдональда. Последняя предполагает наложение временных круговых швов, которые временно сужают канал и снимаются примерно на 37 неделе беременности. Если же серкляж проводится согласно первой методике, то шов будет постоянным, а роды потребуют кесарева сечения. Являясь хирургическим вмешательством, серкляж проводится под анестезией – эпидуральной или спинальной, реже общей.
Независимо от того, какое именно лечение было назначено, обязательным условием терапии является постоянное наблюдение врача. Специалист должен держать протекание процесса под контролем, чтобы при необходимости вовремя скорректировать его.
Особенно важен врачебный надзор в первое время после того, как был проведен серкляж, поскольку процедура сопряжена с определенными рисками.
Чтобы убедиться, что хирургическое вмешательство не спровоцировало преждевременное начало родов, медики несколько часов контролирует состояние беременной.
Первую неделю желательно двигаться как можно меньше и соблюдать постельный режим, а также надо морально подготовиться к тому, что после наложения швов несколько дней возможны спазмы и небольшие кровотечения.
Удлиненная шейка матки
Возможна не только короткая, но и длинная шейка. Такая ситуация может быть обусловлена следующими причинами:
- нетипичным строением органа у пациентки;
- перенесенным ранее операциями;
- несформированной или нарушенной родовая доминанта, которая проявляется в подавленном состоянии психики, боязни предстоящих родов.
На протекание беременности удлиненный канал совершенно не влияет и не представляет опасности для развития плода, однако он способен осложнить сами роды. Длинная шейка обычно имеет уплотненную структуру – акушеры такую иногда называют «дубовой» – и плохо раскрывается при схватках, а в отдельных случаях не раскрывается совсем, из-за чего будет необходимо экстренно провести кесарево сечение.
Чтобы при удлиненном органе роды прошли естественным путем и без осложнений, женщине прописывают препараты, которые призваны размягчить и сгладить структуру. Как правило, такая терапия проводится уже при подготовке к родам.
Предродовые изменения
Нижний сегмент матки является полой кольцеобразной мышцей, длина которой у небеременных составляет в основном от 4,5 до 3 см. При беременности она постепенно сокращается, активно этот процесс начинает проходить с 37 недели (нормы изменений на более ранних сроках поданы в таблице выше).
Орган становится не только короче, но также мягче и центрируется по отношению к тазу. Период, за который происходят эти изменения, варьируется в зависимости от особенностей репродуктивной системы роженицы.
Так, у некоторых женщин шейка сглаживается до итогового состояния (1-1,5 см) и раскрывается должным образом на протяжении нескольких дней или даже недель, в то время как у других этот процесс проходит в течение суток или всего пары часов до начала схваток.
То, рожает женщина первый раз или второй, не оказывает большого влияния на протекание изменений. Отличается процесс иногда разве только тем, что у беременных, которые рожали прежде, сокращение на протяжении ранних сроков будет менее выраженным, но пройдет стремительно непосредственно перед родами.
Шейка матки с момента зачатия до родов претерпевает различные изменения, самое важное из которых – укорочение длины. Данный показатель влияет на то, сможет ли будущая мать выносить ребенка весь положенный срок или нет, и отклонения от нормы чреваты столь серьезными последствиями, как выкидыш и преждевременное начало родов.
Короткий цервикальный канал тем не менее не является категорическим противопоказанием к материнству, и негативное воздействие патологии может быть уравновешено различными терапевтическими мерами, в частности использованием пессария или серкляжем. Чтобы вовремя выявить проблему и устранить ее, необходимо наблюдаться у гинеколога и ответственно относиться к его рекомендациям.
: Истмико-цервикальная недостаточность при беременности
Ваша матка на 17 неделе беременности: нормальное развитие и паталогии
В период беременности женщина должна следить не только за развитием плода, но и собственным здоровьем. Особенно это важно для репродуктивных органов, которые и отвечают за сохранность плода.
Матка – это женский детородный орган, именно поэтому в период беременности важно постоянно следить за ее состоянием. Матка на 17 неделе беременности располагается на высоте 3,9-5 см ниже пупка. Состояние матки оценивается с момента зачатия, однако ее высота измеряется только после того, как беременность достигла 8 недель.
Для чего врачи смотрят состояние и высоту матки на 17 неделе беременности?
На 17 неделе врач, ведущий беременность, назначает плановое УЗИ, которое поможет определить состояние матки, ее высоту и размеры. Это поможет уточнить срок, определить приблизительную дату родов. Матка на 17 неделе беременности начинает стремительно расти, что приводит к увеличению живота.
Чтобы врач мог посмотреть матку на УЗИ, женщина вначале должна освободить мочевой пузырь, затем лечь на спину, и вытянуть ноги. Вначале измеряется окружность живота, состояние плаценты и матки на 17 неделе беременности. После полного обследования полученные результаты сверяются с нормой, главное, чтобы не было отклонений.
Однако иногда показатели могут отличаться, но причины не угрожают здоровью женщины и развитию плода. Размеры могут быть другими, если в матке на 17 неделе беременности находится несколько плодов, а также если размеры ребенка отличаются от стандартных для этого срока или количество амниотической жидкости выше или ниже нормы.
В стандартных условиях размер матки на 17 неделе – около 17-18 см, с этого периода она начнет прибавлять за одну неделю около 1 сантиметра. Проблемы с маткой могут грозить аномалиями в развитии плода и даже прерыванием беременности.
Чем грозит тонус матки?
Тонус матки – это одна из самых распространенных проблем при беременности. Особенно опасна 17 неделя беременности. Тонус матки в этот период проявляется наиболее сильно.
Женщина сама может его легко определить: появляются ноющие боли внизу живота, иногда они могут напоминать схватки, кажется, что внизу живота находится что-то тяжелое и каменное.
На 17 неделе беременности тонус матки необходимо лечить, основное средство, которое назначают большинство врачей, — Но-шпа.
Однако заниматься самолечением опасно, необходимо сразу же обратиться к врачу и рассказать обо всех симптомах.
Большинство врачей в период 17 неделе беременности при тонусе матки назначают препараты, которые содержат седативные и витамины В.
Это может быть Магне Б-6, блокаторы кальция, пустырник и препараты, которые помогут уменьшить количество простагландинов. Эти препараты имеют побочные действия, поэтому назначаться могут только врачом.
Но только прием препаратов не избавит от проблемы. Очень важно наладить правильный режим в 17 недель. Тонус исчезнет, если контролировать режим отдыха, труда и сна.
Важно гулять достаточное время на свежем воздухе, выполнять посильные упражнения. Однако если установка правильного режима и прием препаратов не устраняют на 17 неделе тонус, то нужно лечь на сохранение под постоянный контроль врачей.
Они смогут ежедневно контролировать состояние матки и развитие плода.
О тонусе матки знают даже те беременные, которые с ним не сталкиваются. Чтобы избежать в период 17 недель тонуса, необходимо заниматься профилактикой и вести правильный образ жизни, следить за распорядком дня и избегать или лечить все инфекционные заболевания.
Истмико-цервикальная недостаточность на 17 неделе беременности
ИЦН – это заболевание, которое развивается во время беременности, если мышцы шейки матки ослаблены и неспособны удерживать плод. Чаще всего этот диагноз ставят на 17 неделе беременности, когда ребенок начинает активно расти.
Матка в 17 недель беременности с ИЦН встречается у 5% беременных женщин и требует специального лечения, которое иногда даже бывает хирургическим. Расширенная шейка матки в 17 недель беременности является одной из основных опасностей, которая может спровоцировать выкидыш.
Также возможно развитие ранней родовой деятельности.
Причин возникновения ИЦН может быть несколько.
Если в матке на 17 неделе обнаружено нарушение шейки, то, возможно, она была травмирована во время предыдущей беременности или аборта, проводилось лечение с помощью ампутации или конизации, матка имеет аномальное строение, проводилось ЭКО или есть особенности протекания беременности в 17 недель.
Тонус матки также может стать дополнительной причиной ИЦН, как и многоводие, крупный плод или маловодие. Если в 17 недель тонус матки сохраняется, то важно провести обследование, на котором исключится или подтвердится ИЦН.
На этом сроке никаких симптомов ослабленной шейки нет, но в дальнейшем может возникнуть кровотечение и слизистые выделения, боли внизу живота и спине, затем появляется неприятное ощущения внутри на влагалище. Во время трансвагинального УЗИ на 17 неделе, при тонусе матки, врач может сразу же обнаружить укорочение или размягчение матки. ВАЖНО! Чтобы сохранить плод, необходимо начать лечение вовремя.
Как лечить ИЦН?
В гинекологии существует всего два способа: консервативный и хирургический. Плацента в 17 недель, состояние матки, размер шейки и уровень раскрытия – основные показатели, которые помогут принять врачу правильное решение. В некоторых случаях приходится комбинировать два способа.
Если на плаценте в 17 недель нет аномалий, то устанавливается разгрузочное кольцо, которое перераспределяет вес плода и облегчает положение шейки матки. Хирургический способ основывается на наложении швов, которые сужают раскрытие, помогают шейке держать плод и плаценты в 17 недель и на более позднем сроке.
После проведенных манипуляций необходимо до самых родов пользоваться специальными мазями, которые предотвратят появление инфекций.
Следить за состоянием и здоровьем матки важно постоянно, а не только в период беременности. Перед зачатием необходимо сделать полное обследование детородного органа и исключить любые аномалии.





