Субклинический гипотиреоз — болезнь Щитовидной железы?
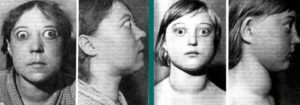
Вам поставили диагноз «Субклинический гипотиреоз»? Вы ждете разъяснений о том, что это за болезнь и как лечить? Вы начитались о «Субклиническом гипотиреозе» в Интернет и остались важные вопросы? Что же, постараемся пояснить это состояние гормонального обмена щитовидной железы.
С П Р А В К АГипотиреоз— состояние гормонального обмена щитовидной железы, оцениваемое только по увеличению ТТГ (гормон гипофиза) при анализе крови.Субклинический гипотиреоз— состояние гормонального обмена, при котором ТТГ увеличен (больше нормы), а величина гормонов щитовидной железы (в частности, Т3св., Т4св.) в норме.
Прежде всего удивим вас (может быть, — нет) несколькими уточнениями:
1) Гипотиреоз и его вариант «Субклинический гипотиреоз» не являются диагнозом, но могут быть частью диагноза.
2) «Субклинический гипотиреоз» является устаревшим названием, искажающим реальность.
3) «Субклинический гипотиреоз» бывает разным и потому не всегда требует лечения и часто не является показанием к гормональной помощи.
Применение названия «Субклинический гипотиреоз»
Во всём мире словосочетание «Субклинический гипотиреоз» очень распространено. Его применяют в научных статьях, монографиях и реальной практике специалисты во всем мире.
Почему? Потому что его история началась в 70-х годах прошлого века, когда впервые лабораторная медицина предложила способ выявления ТТГ и гормонов самой щитовидной железы в крови. Да, только с середины 70-х годов ХХ века врачи смогли выявлять величину ТТГ, Т4 и Т3, несмотря на известность термина «гипотиреоз» с последней четверти XIX века.
Почти за полстолетия многие поколения врачей (в т.ч. профессура) усвоили это понятие. Как же им отказаться от привычного?
Что понимают врачи под «Субклиническим гипотиреозом»?
Во-первых, какое-то увеличение ТТГ и какую-то норму Т4св., Т3св. (и других гормонов щитовидной железы). Во-вторых, — отсутствие проявлений гипотиреоза, т.е. симптомов измененного состояния. Слово «субклинический» исходно обозначает «не проявленный признаками».
Но реальность показывает, что при субклиническом гипотиреозе:
- ТТГ может значительно колебаться,
- величина Т4св. и Т3св. также значительно колеблется в пределах нормы (количество может быть меньше или больше оптимума внутри нормы),
- совсем не редко могут присутствовать симптомы, встречаемые при «проявленном гипотиреозе» (ТТГ увеличен и Т4св. меньше нормы) — сухость кожи, выпадение волос, усталость, нарушение сна, дискомфорт в шее…
А в графе «Диагноз» пишем: Суб-кли-ни-ческий ги-по-ти-реоз.
«Субклинический гипотиреоз» — не диагноз!
Вовсе не нужно 6 лет учиться в мединституте, чтобы увидев по анализу крови увеличение ТТГ и нормальные значения Т4св. и Т3св., назвать и написать «диагноз» в виде двух странных слов.
Настоящий диагноз включает в себя несколько частей: указание на предполагаемую причину болезни, сущность болезни, структурную часть описания состояния щитовидной железы, функциональное гормональное проявление, иммунный ответ на состояние железы, оценку напряжения и истощения щитовидной железы, функционально взаимосвязанные изменения в организме. При этом клинический диагноз должен выражать индивидуальные проявления болезни, а не иметь общее название (первичный гипотиреоз, диффузный зоб, узловой зоб, АИТ и т.п.).
Понятие «Субклинический гипотиреоз» устарело!
Название «Субклинический гипотиреоз» не только устарело, но, главным образом, искажает реальность и скрывает разные вариации гормонального обмена.
Некоторые ведущие специалисты за рубежом уже активно указывают на ошибочность и неуместность «Субклинического гипотиреоза» в практической эндокринологии.
Наш Дзен-канал уже рассказывал в одной из статей о мнении профессора Виерсинга, руководителя кафедры эндокринологии и метаболизма университета Амстердама и главного редактора журнала «European Thyroid Journal» :
Субклинического Гипотиреоза НЕТ – мнение голландского профессора W.M. WIERSINGA
Распространённость выражения «субклинический гипотиреоз» — ещё не показатель точности и полезности. То, что казалось уместным в 70-е и 80-е годы прошлого века, сегодня понятийно и практически устарело.
Также как автомобили вытеснили в течение нескольких десятилетий гужевой транспорт, «субклинический гипотиреоз» будет тоже постепенно тесниться более эффективными понятиями и определениями гормонального обмена.
До того момента, когда полностью покинет медицину и станет частью её истории.
Есть ли лучшее определение Гипотиреоза?
Да. Есть.
В нашей Клинике щитовидной железы (Москва) мы проанализировали все ключевые стороны понятия «гипотиреоз» и его реальные проявления по данным анализа крови и пришли к важному выводу.
Также может быть интереснастатья с примерами оценки гипотиреоза.
Проявления законов природы в гормональном обмене организма показывает, что между состоянием гипофиза по отношению к щитовидной железе (оценивается по ТТГ) и количеством щитовидных гормонов (Т4 и Т3 — свободных и связанных) в крови имеется ещё несколько физиологических обстоятельств, которые исключают грубый схематизм «субклинического» и «проявленного» вариантов гипотиреоза.
Такими главными условиями являются:
- прямая нервная регуляция гипофиза и щитовидной железы (от ВНС),функционально отграничивающая роль гипофиза (и его ТТГ) от производства Т4 и Т3,
- различие скоростей потребления и производства гормонов щитовидной железы,
- зависимость проявлений болезни (симптомов) не только от концентрации гормонов Т3св. и Т4св., но и от других обстоятельств.
Поэтому в Клинике щитовидной железы доктора А.В. Ушакова была создана новая Классификация Гипотиреоза, в которой оценка ТТГ (т.е. влияние гипофиза) была разобщена с состоянием показателей Т3св. и Т4св. (т.е.
возможностями самой щитовидной железы и условиями потребления гормонов организмом).
В результате разделения не связанных абсолютной функциональной зависимостью показателей гормонального обмена мы получили удобную и наиболее точную возможность понимания и оценки.
Все варианты гипотиреоза пояснены и проиллюстрированы в книге для пациентов «Анализ крови при болезнях щитовидной железы», 2016.
Клиника Щитовидной железы доктора А.В. Ушакова желает здоровья всем нашим читателям!
ДЛЯ ВЫБОРА ДИАГНОСТИКИ И ЛЕЧЕНИЯ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ С КОМПЕТЕНТНЫМ СПЕЦИАЛИСТОМ
Поддержите наш канал ЛАЙКОМ.
Если желаете — ПОДПИСЫВАЙТЕСЬ и ДЕЛИТЕСЬ.
Специфика и лечение субклинического гипотиреоза
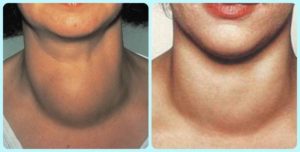
Субклинический гипотиреоз входит в число заболеваний, опасность которых заключается в том, что они длительное время прогрессируют скрыто, не проявляя себя патологическими симптомами. Если своевременно не диагностировать и не начать терпеливо лечить данное нарушение, оно может привести к тяжелым расстройствам здоровья.
Субклинический гипотиреоз – это мягкая, скрыто протекающая форма заболевания, для которой характерно нарушение гормональных функций щитовидной железы при отсутствии клинических проявлений.
Что такое субклинический гипотиреоз
Это мягкая, скрыто протекающая форма заболевания, для которого характерно нарушение гормональных функций щитовидной железы при отсутствии клинических проявлений.
Орган вырабатывает в нормальных количествах свободные трийодтиронин (Т3) и тироксин (Т4), но в избытке – тиреотропный гормон (ТТГ).
Этим данная разновидность отличается от классического вида болезни, когда железа синтезирует меньше секретов Т3 и Т4.
Между тем субклинический гипотиреоз может быть предшественником классического варианта расстройства щитовидной железы. Поэтому при выявлении скрытой патологии эндокринного органа обязателен врачебный мониторинг пациента.
Поскольку патология может быть вызвана множеством факторов, в международной классификации болезней МКБ-10 субклинический гипотиреоз значится под кодом Е03.9 (неуточненный гипотиреоз).
Согласно медстатистике, он встречается у 20% женщин старше 50-55 лет, у мужчин – примерно втрое реже.
Гормональный дисбаланс особенно опасен для беременных женщин.
Избыточное количество ТТГ связано с завышением уровня пролактина – гормона, который тоже вырабатывается гипофизом и управляет детородной функцией организма.
Оба секрета задерживают созревание доминантной яйцеклетки, и зачатие оказывается невозможным. Драматичные последствия, к которым приводит субклинический вид болезни, заключаются не только в бесплодии.
Даже если беременность наступает, велика вероятность аномального развития плода. У многих женщин происходят преждевременные роды.
У беременных женщин, страдающих от субклинического гипотиреоза велика вероятность преждевременных родов.
Кроме того, доказана взаимосвязь между длительным избытком ТТГ и развитием рака щитовидной железы. Однако такие случаи все же редки.
Субклинический гипотиреоз излечим, и к пациентам возвращается полноценное качество жизни, хотя иногда и с некоторыми ограничениями.
Например, молодые мужчины с этим диагнозом, согласно закону, имеют право на освобождение от призыва в армию при условии превышения нормы ТТГ, даже если заболевание компенсируется медикаментозно.
Причины
Субклинический вид болезни развивается по тем же причинам, что и классический гипотиреоз. Это чаще всего:
Есть и ряд провоцирующих факторов, из-за которых может развиться субклинический вариант болезни:
- воздействие радиоизотопных препаратов при лечении злокачественных опухолей в области шеи, головы;
- хроническая почечная недостаточность;
- операция с частичной или полной резекцией (удалением) эндокринного органа.
У женщин во второй половине беременности порой умеренно развивается субклинический вид заболевания. Это происходит, если щитовидная железа не справляется с возросшей нагрузкой и вырабатывает недостаточное количество секрета.
У беременных женщин порой умеренно развивается субклинический вид заболевания.
Риск гормональной недостаточности органа возрастает при воздействии таких факторов:
- сбои в работе надпочечников и повышенная выработка ими кортизола, гормона стресса;
- интоксикация химически агрессивными веществами;
- нарушения в системе кровообращения;
- аневризмы сосудов головного мозга;
- генетическая предрасположенность.
У детей субклинический вид патологии щитовидной железы нередко возникает еще в период внутриутробного развития. Причины патологии следует искать в организме матери. Чаще всего это:
- гормональный дисбаланс;
- вирусные, грибковые, инфекционные, паразитарные болезни, травмы, перенесенные в период беременности;
- прием лекарств, токсичных для плода;
- аутоиммунный тиреоидит;
- радиоактивное облучение.
Симптомы
В начальной стадии субклинический вид патологии органа имеет такие характерные проявления:
- сонливость, заторможенность, рассеянность;
- быстрая утомляемость, ухудшение работоспособности;
- ощущение зябкости;
- апатия, депрессия;
- утрата аппетита;
- повышенная нервозность;
- пониженная температура;
- скудные выделения из молочных желез;
- потеря интереса к сексу;
- неуклонный набор веса.
Проявление вышеперечисленных симптомов болезнь легко принять за синдром хронической усталости.
При наличии этих симптомов субклинический вариант болезни легко принять, например, за проявление беременности, синдром хронической усталости или анемию. Однако при прогрессировании расстройства щитовидной железы появляются такие выраженные его признаки, как:
- одутловатость лица;
- сухость и желтушность кожи;
- выпадение волос;
- ослабление памяти и интеллекта;
- мышечные боли;
- брадикардия (редкий пульс);
- боли в желудке, метеоризм, запоры;
- ощущение распирания глазных яблок из-за повышенного внутриглазного давления;
- нарушения менструального цикла, вагинальные кровотечения.
Диагностика субклинического гипотиреоза
При постановке диагноза большое значение имеют анализы крови. Необходимо определить, каковы уровни ТТГ, Т3 и Т4. Нормой тиреотропного гормона считается диапазон значений от 0,4 до 4,0 мМЕ/мл, свободных трийодтиронина и тироксина – от 9,0 до 19,1-22,0 ммоль/л. Показатели колеблются у мужчин, женщин (особенно в гестационном периоде), детей, зависят и от возраста.
Чтобы выявить субклинический вид патологии, важно установить, имеются ли антитела к ферментам тиреоглобулину и тиреоперкосидазе. Если человек здоров, они или отсутствуют, или содержатся в низкой концентрации: до 4,1 Ед/мл и до 19,0 Ед/мл соответственно.
При аутоиммунном поражении органа количество антител существенно превышает норму. Часто анализы показывают и падение уровня гемоглобина.
Окончательно субклинический вид заболевания подтверждают инструментальные методы исследования пациента:
- УЗИ железы, позволяющее установить ее размеры и структуру тканей;
- рентгенография грудной клетки, назначаемая при подозрении на скопление экссудата;
- электрокардиография, выявляющая влияние патологии железы на работу сердца;
- сцинтиграфия щитовидки, с помощью которой врач оценивает функции эндокринного органа.
Наиболее важный метод исследования для подтверждения патологии – это сцинтиграфия.
Лечение
Его начинают сразу, когда ТТГ превышает 10 мЕд/л (у беременных – 2,5-3,0 мЕд/л).
Для большинства же пациентов, у которых диагностирован субклинический вариант патологии щитовидной железы, поначалу достаточно мониторинга.
Медикаментозное лечение начинают, если контрольные анализы на ТТГ, Т4 и антитела, проведенные через 2-3 месяца, показывают отклонения от нормы или УЗИ железы выявляет в ней патологию.
Если заболевание не прогрессирует, контроль состояния органа проводят в первые 2 года через каждые 6 месяцев, а затем 1 раз в год.
Чтобы вылечить субклинический вид болезни, назначается заместительная терапия препаратами, содержащими синтезированный гормон щитовидной железы.
Иногда в медицинской среде встречается мнение, что при этой болезни они не нужны. Прием гормонального препарата часто дает множество побочных эффектов.
Это и набор веса, и тахикардия, и бессонница, и депрессивные состояния. Однако вылечить щитовидную железу без гормонов невозможно.
Чтобы вылечить недуг, назначается заместительная терапия препаратами, содержащими синтезированный гормон щитовидной железы.
Народные средства
Лечить субклинический вид болезни можно дополнительно и целебными травами. Популярны такие рецепты:
- Смешать по 20 г листьев грецкого ореха, мелиссы, любистока и рябины. Заваривать по 2 ст. л. сбора в термосе емкостью 1 л 3-4 часа и пить в течение дня. Курс – 3 месяца.
- Букет цветков ландышей засушить, измельчить, залить 0,5 стакана спирта, настаивать полмесяца. Принимать утром натощак по 2-3 ч. л., разбавляя водой.
- Съедать каждый день по 1 кг свежих огурцов, которые богаты йодом.
Медикаментозное
Эффективно лечить субклинический гипотиреоз позволяют препараты L-тироксин, Эутирокс, содержащие левотироксин натрия.
Эффективно лечить субклинический гипотиреоз поможет препарат Эутирокс.
Эутирокс предпочтительнее, поскольку выпускается в широком диапазоне дозировок: от 25 до 150 мкг. У L-тироксина только два варианта расфасовки: 50 и 100 мкг, из-за этого таблетки нередко приходится делить. Однако и малейшая передозировка, и недостаточная доза тироксина вызывают тяжелые побочные эффекты.
Прием Йодомарина (йодистого калия), который не заменяет Эутирокс и L-тироксин, назначается только при дефиците йода в организме. Принимать Амитриптилин, являющийся антидепрессантом, рекомендуется для устранения панических атак, депрессивных состояний.
Особенности лечения у детей
Врожденный субклинический гипотиреоз чрезвычайно важно диагностировать как можно раньше. Ведь из-за него у детей начинает развиваться умственная отсталость.
Если заболевание выявлено в первые недели жизни младенца, то благодаря своевременному лечению препаратом тироксина гормональный фон у него нормализуется к 1,5-2 годам.
Профилактика
Чтобы не развился субклинический гипотиреоз, эндокринологи рекомендуют:
- регулярно употреблять продукты, содержащие йод;
- принимать витаминно-минеральные комплексы;
- не вступать в конфликты, чреватые сильными стрессами;
- поддерживать физическую активность;
- систематически высыпаться;
- не употреблять лекарства без врачебного назначения;
- отказаться от курения.
Диета
Если диагностирован субклинический гипотиреоз, больной должен исключить из своего рациона:
- сою и продукты из нее;
- рыбу жирных сортов;
- сливочное и растительные масла;
- сахар, сладости;
- арахис;
- авокадо.
В лечебном питании должны содержаться:
- легкие мясные бульоны;
- свежие фрукты и овощи;
- мясо птицы, постная говядина;
- нежирные морепродукты;
- натуральный кофе.
Субклинический гипотиреоз требует обязательного пересмотра рациона. Белков должно быть больше за счет сокращения жиров и быстрых углеводов. Соль использовать необходимо только йодированную.
Большинство блюд следует готовить на пару или запекать. При запорах нужно увеличить потребление сырых овощей, поскольку они богаты клетчаткой. Субклинический гипотиреоз у многих больных вызывает отеки.
Избежать их помогает ограничение суточного объема жидкостей до 1,5 л.
Узловой зоб щитовидной железы — лечение, симптомы, степени тяжести, народные средства в лечении заболевания
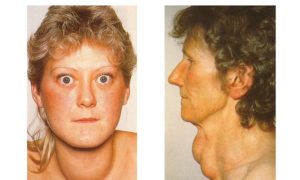
Узловой зоб является одной из наиболее распространенных болезней щитовидной железы. Целая группа заболеваний может протекать с развитием объемных образований, различных по морфологии и происхождению.
Щитовидная железа является одной из важных составляющих эндокринной системы, которая регулирует энергетический обмен. Она состоит из двух долей, связанных между собой перешейком. При наличии патологий внутренних органов может возникнуть дефицит энергии, в этом случае железа начинает восполнять потери выработкой гормонов. По мере увеличения их производства начинается разрастание тканей.
Ткань щитовидной железы образована из множества фолликулов. Узел является именно увеличенным фолликулом. В некоторых случаях человек может даже не ощущать признаков развития патологии.
По статистике, пять процентов населения имеют данный диагноз, при этом очень часто скрытые формы патологии выявляются случайно во время обследования по другому поводу.
Женщины в четыре раза больше подвержены появлению диффузно-узлового зоба, чем мужчины.
На фото узлового зоба щитовидной железы виден косметический эффект, который возникает в результате увеличения железы выше допустимых значений. В случаях когда в щитовидной железе обнаруживаются только узловые образования, говорят об узловом зобе. Если есть еще признаки диффузного изменения, то ставится диагноз «диффузно-узловой зоб щитовидной железы».
Причины возникновения узлового зоба
Точных причин возникновения узлового зоба пока не выявлено. Считается, что на его появление влияет недостаток йода, но последние исследования показывают, что только в редких случаях это может дать толчок развитию патологии. Зачастую болезнь возникает из-за следующих факторов:
- избыточного количества гормонов;
- недостаточной выработки тиреоидных гормонов;
- наследственный фактор;
- плохая экологическая обстановка;
- аутоиммунные заболевания;
- нарушение кислотно-щелочного баланса;
- неограниченное употребление струмогенных продуктов, которые подавляют выработку йода и способствуют развитию зоба.
9.8 39 отзывов Эндокринолог Диетолог Врач первой категории Пыжик Алла Юльевна Стаж 21 год 8.7 16 отзывов Эндокринолог Врач второй категории Сазонова Елена Геннадьевна Стаж 10 лет 8 (495) 185-01-01 8 (499) 519-36-38 9.
4 4 отзывов Эндокринолог Врач высшей категории Доцент Торшхоева Хяди Магаметовна Стаж 27 лет Кандидат медицинских наук 9.
4 8 отзывов Эндокринолог Врач высшей категории Логинова Лариса Николаевна Стаж 44 года 9 3 отзывов Эндокринолог Врач высшей категории Блохин Виталий Юльевич Стаж 27 лет Кандидат медицинских наук 8.6 1 отзыва Эндокринолог Врач первой категории Слоневская Людмила Николаевна Стаж 8 лет 9.
2 2 отзывов Качанова Валентина Александровна Стаж 14 лет 8.6 1 отзыва Тризна (Лукина) Елена Сергеевна Стаж 6 лет 8.8 Колодко Инна Михайловна Стаж 27 лет 8.6 Диабетолог Эндокринолог Диетолог Пугаева Екатерина Андреевна Стаж 3 года
Узловой зоб – симптомы
Ранние стадии узлового зоба щитовидной железы практически никак себя не проявляют. Крупные узловые образования могут быть выражены косметическим дефектом в области шеи. На фото показано, как узловой зоб щитовидной железы выявляет себя заметным утолщением передней стенки поверхности шеи. При этом часто увеличение железы происходит неравномерно.
По прошествии времени появляются механические симптомы зоба. Они возникают из-за разрастания узлов и увеличения давления на соседние органы и ткани (кровеносные сосуды, трахею, пищевод и нервы):
Обычно при узловом зобе наблюдается эутиреоз, т.е. выработка гормонов не нарушается, но иногда возникает гипертиреоз или гипотиреоз. При этом могут появиться разнообразные симптомы.
При гипофункции возникают боли в области сердца, часто развивается бронхит, ОРВИ, пневмония, сонливость, желудочно-кишечные расстройства, гипотония, выпадение волос, снижение температуры тела, сухость кожи.
Также на фоне гипотиреоза у женщин может появиться нарушение менструального цикла и проблемы с вынашиванием. У мужчин развивается импотенция и возникает снижение либидо.
В результате переизбытка гормонов щитовидной железы у человека может появиться:
При появлении симптомов узлового зоба необходимо как можно скорее обратиться к врачу-эндокринологу, который назначит лечение. Также он подробно расскажет, что такое узловой зоб щитовидной железы, и проведет необходимую диагностику.
Классификация и степени
В зависимости от типа образования, происхождения, состава и степени тяжести узловой зоб делится на несколько видов.
- Узловой коллоидный зоб щитовидной железы – коллоид является основным носителем гормонов, которые производит щитовидка. При увеличении числа фолликулов и развивается узловой коллоидный зоб. В 90% случаев патология связана с разрастанием эпителия. Этот вариант носит название «узловой коллоидный пролиферирующий зоб».
- Солитарный – при диагностике обнаруживается единичное образование.
- Диффузно-узловой зоб – происходит равномерное изменение тканей из-за постепенного снижения их функций, при этом образовываются уплотнения. По степени тяжести различают диффузно-узловой зоб 1 степени и диффузно-узловой зоб 2 степени.
- Многоузловой зоб щитовидной железы – имеет все симптомы, сопровождающие патологию. При этом подразумевается наличие более двух узелковых образований. Многоузловой зоб 1 степени может сопровождаться эутиреозом, т.е. щитовидная железа вырабатывает гормоны в нормальном объеме. По степени увеличения щитовидной железы выделяется несколько вариантов развития. Многоузловой зоб щитовидной железы 1 степени не виден, но пальпируется при осмотре. Многоузловой зоб щитовидной железы 2 степени уже четко виден при обычном положении шеи и легко пальпируется.
- Узловой нетоксический зоб – этот вид характеризуется отсутствием изменения функциональности щитовидной железы. К данной классификации относят аденомы, кисту щитовидной железы, узловой зоб 1 степени при состоянии эутиреоза. Узловой эутиреоидный зоб является собирательным понятием, поскольку дифференцировать определенное заболевание можно только с помощью тонкоигольной аспирационной биопсии.
- Узловой токсический зоб характеризуется выработкой повышенного количества тиреоидных гормонов, что может привести к сердечно-сосудистым болезням и онкологии.
Помимо классификации ВОЗ, где степень увеличений железы оценивается всего тремя цифрами, существует более детальное распределение по О.В. Николаеву:
- узловой зоб 0 степени – обнаруживается только при проведении диагностических процедур, пациента не беспокоят никакие симптомы;
- узловой зоб 1 степени – щитовидная железа прощупывается, но визуально не определяется;
- узловой зоб 2 степени – несколько затруднено глотание, щитовидная железа хорошо прощупывается при осмотре, при наклоне могут возникать боли в шее. Помимо этого, встречаются другие признаки болезни: дрожание конечностей, отечность, снижение аппетита, раздражительность. Если узловой эутиреоидный зоб 2 степени имеет небольшой размер, то в этом случае еще рекомендуется консервативное лечение;
- узловой зоб 3 степени характеризуется дополнительными признаками: гипотония, одышка, боли в сердце, «толстая» шея; снижение аппетита, но при этом вес увеличивается;
- узловой зоб 4 степени отличается всеми вышеперечисленными признаками, но добавляется выделяющийся зоб, который уже нарушает форму шеи;
- узловой зоб 5 степени значительно сдавливает соседние органы, на фоне изменений работы щитовидной железы возникают серьезные проблемы в работе всего организма.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Перед тем как назначить лечение диффузно-узлового зоба, врач обычно проводит диагностику. Самым простым способом является пальпирование щитовидной железы. В том случае если уплотнение меньше одного сантиметра, как правило, это скопление коллоидных клеток, которые не представляют опасности и не нуждаются в специальной терапии.
В 70% случаев зоб обнаруживается при проведении УЗИ. Обследование позволяет определить размеры, структуру, количество, локализацию и гормональную активность образований.
Если при этом выявляются изменения близлежащих тканей или нечеткие границы узла, то это является поводом заподозрить онкологию.
В таком случае пациентам рекомендуется аспирационная биопсия, при которой тонкой иглой берется образец ткани или коллоидное содержимое железы. Материал исследуется под специальным микроскопом.
В случаях когда зоб имеет большие размеры, используется радиоизотопное сканирование и рентген. Иногда в диагностике могут применяться МРТ или КТ.
Чтобы определить, как лечить узловой зоб, врач — эндокринолог проводит следующие исследования и анализы:
Полноценную диагностику и лечение можно пройти в любом современном медицинском центре эндокринологии.
Основной целью лечения узлового зоба является уменьшение нагрузки на щитовидную железу. Применяется консервативное медикаментозное лечение. У детей и взрослых младше 50 лет лечение начинают препаратами йода.
Они замедляют производство ТТГ и останавливают рост зоба. Обычно рекомендуется калия йодид курсами по 20 дней.
При отсутствии положительной динамики в течение полугода применяется комбинированная терапия препаратами йодида калия и левотироксина или супрессивная монотерапия препаратами левотироксина.
Иногда показано применение антитироидных препаратов, которые снижают синтез гормонов щитовидной железы.
Действенным методом лечения токсического зоба остается терапия радиоактивным йодом 131. С его помощью вызывается гибель клеток, что позволяет точечно воздействовать на узел. Разовые дозы облучения составляют 15-30 мки, поэтому обычно побочные эффекты сведены к минимуму.
В том случае когда узлы имеют небольшой размер и со временем не увеличиваются, специальная терапия не проводится. Пациента ставят на учет и проводят динамическое наблюдение.
Когда течение болезни тяжелое, единственным способом лечения узлового зоба остается хирургическое вмешательство. Показанием к проведению операции является:
- большой размер узла, сдавливание им окружающих тканей;
- подозрение на злокачественные изменения;
- быстрый рост зоба;
- загрудинное расположение;
- токсический зоб имеет множественные узлы;
- наличие кист, которые имеют размер более трех сантиметров.
После операции особое внимание уделяется нормализации гормонального фона, обычно необходимо принимать синтетические тиреодные гормоны для нормализации обменных процессов. Также рекомендован прием медикаментов, содержащих кальций.
Лечение узлового зоба народными средствами
Часто в лечении узлового зоба применяются народные средства. Существует множество настоек, отваров и сборов, которые могут положительно повлиять на динамику развития болезни. Популярностью пользуются разнообразные средства с добавлением орехов.
Настойка из грецких орехов.
- 50 зеленых орехов необходимо измельчить, затем добавить 100 граммов спирта и все это залить медом. Настойка стоит 30 суток в темном месте, затем ее необходимо принимать по одной чайной ложке четыре раза в день, запивая стаканом молока.
- Сорок грецких орехов заливают одним литром меда и настаивают в течение 40 дней. Затем принимают по 1 чайной ложке за полчаса перед приемом пищи, также запивая молоком.
- Грецкие орехи используются в качестве компресса в месторасположение зоба.
Орехи стали популярны в лечении благодаря высокому содержанию в них йода, молоко дополнительно помогает организму быстро усвоить его.
Диета при узловом зобе
Существует специальная диета при узловом зобе щитовидной железы.
Питание при узловом зобе щитовидной железы будет зависеть от симптомов и назначенного лечения. При гипертиреозе рацион должен быть высококалорийным (3500-3700 ккал), а также содержать большое количество минеральных солей и витаминов. Употребляемая пища должна быть богата углеводами.
Необходимо обратить внимание на продукты, которые успокаивают нервную систему. Должны быть исключены из рациона: копчености, насыщенные бульоны, острые блюда, шоколад, кофе, спиртное.
Диета при гипотиреозе, наоборот, должна быть менее калорийна и включать в себя больше белковой пищи, овощей и фруктов.
В рационе для восполнения недостатка йода рекомендованы следующие продукты:
- мясо, яйца, молоко;
- рыба и морепродукты;
- фрукты: виноград, яблоки, клубника, лимоны, хурма, бананы;
- овощи: морковь, помидоры, редис, чеснок, свекла.
Важно помнить, что в большинстве случаев удается нормализовать объем щитовидной железы. Важно не игнорировать симптомы узлового зоба и вовремя обратиться к врачу, тогда лечение будет успешным.
Опасность
Отсутствие своевременного лечения заболевания может привести к развитию серьезных осложнений, таких как:
- затруднение кровообращения;
- сдавливание пищевода, трахеи;
- воспаление щитовидной железы;
- злокачественные новообразования в области зоба.
Группа риска
Группу риска составляют:
- люди с наследственной предрасположенностью;
- люди, имеющие аденому, рак щитовидной железы;
- люди с аутоиммунными заболеваниями;
- люди, проходившие лучевую терапию на область головы и шеи.
Профилактика
Для профилактики заболевания рекомендуется:
- включить в рацион продукты, богатые йодом;
- проводить общеукрепляющие процедуры;
- принимать витамины (особенно группы В);
- ограничить влияние плохой экологической обстановки и загрязнения окружающей среды на свой организм.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Текст утверждён врачом-эндокринологом Симоненко Анна Владимировна
Диффузный эутиреоидный зоб: причины, симптомы и лечение
Дата обновления: 2019-05-14
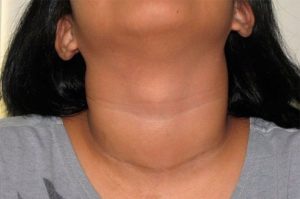
Диффузный эутиреоидный зоб (ДЭЗ) — общее компенсаторное диффузное увеличение щитовидной железы, видимое и пальпируемое, проявляющееся без нарушения ее функции.
Поскольку продуцирование гормонов щитовидной железой не нарушается, то заболеванию дали ещё одно название —диффузный нетоксический зоб, который превышает допустимую норму размеров щитовидной железы, которая у мужчин составляет 25 мл, а у женщин — 18 мл.
При частоте заболевания в регионе проводимых обследований среди детей младшего и среднего школьного возраста превышающей 5% зоб считают эндемическим.
Диффузный эутиреоидный зоб является патологией молодой части населения и развивается он до 20-летнего возраста в более чем 50% случаях, при этом поражая женщин в 2-3 раза чаще, чем мужчин, особенно в периоды повышенной потребности организма в йоде — во время полового созревания, вынашивания ребенка и кормления его грудью.
Диффузный нетоксический зоб преимущественно развивается на фоне йододефицита, когда щитовидная железа претерпевает компенсаторную гиперплазию для восполнения дефицита тиреоидных гормонов.
Напрямую на рост тканей щитовидной железы влияют аутокринные факторы, стимулирующие тиреоциты: фибробластный, эпидермальный и трансформирующий факторы роста.
Кроме недостаточного количества йода в рационе, ДЭЗ провоцирует прием специфических лекарственных препаратов, курение табака, наличиедлительного стрессового состояния и инфекционного заболевания, нерациональное питание с дефицитом жизненно важных микроэлементов, отвечающих за метаболизмйода, а также врожденные дефекты некоторых ферментов, возраст, пол и предрасположенность к заболеванию пациента.
Классификация диффузного эутиреоидного зоба
ДЭЗ в практической медицине наиболее часто классифицируется на базе макроскопических изменений щитовидной железы, точнее всего характеризуемых в процессе УЗИ щитовидки при расчёте ее объема и оценке размера узловых образований.
В эндокринологии выделены:
- диффузный зоб;
- узловой зоб;
- многоузловой зоб;
- смешанный (диффузно-узловой) нетоксичный зоб.
Исходя из этиологии заболевания, отмечают:
- диффузный эндемический зоб — как последствие йодного дефицита;
- спорадическая форма — как результат дефектов секреции тиреоидных гормонов и не связанная с нехваткой йода.
Согласно рекомендациям ВОЗ,степень выраженности зоба оценивается в процессе пальпирования по критериям:
- 0 степень —зоба нет, т.к. размер долей щитовидной железы не выше размеров дистальной фаланги большого пальца пациента;
- 1 степень — зоб определяется только пальпацией и не визуализируется при обычном положении шеи пациента;
- 2 степень — зоб определяется визуально и пальпаторнопри обычном положении шеи больного.
Прогноз и профилактика диффузного эутиреоидного зоба
В большинстве случаев с помощью этиотропного лечения объем щитовидной железы удается нормализовать. У части пациентов на фоне ДЭЗ формируются узловые образования с функциональной автономией.
Пациенты с диффузным эутиреоидным зобом старше 45-50 лет должны находиться под динамическим наблюдением эндокринолога, ежегоднопроходить УЗИ щитовидной железы и контролировать уровень ТТГ.
Профилактика ДЭЗ бывает массовая и индивидуальная.
Массовая профилактика предполагает употребление в пищу йодированной соли, продуктов, насыщенных йодом, — морской капусты, морской рыбы и др. морепродуктов, грецких орехов, хурмы и прочих.
Индивидуальная профилактика представляет собой специальный приём препаратов йода лицами из групп риска развития диффузного эутиреоидного зоба: беременным, проживающим в обедненных йодом регионах, пациентам после операции щитовидной железы и др. Для профилактики спорадических случаев ДЭЗ необходимо ограничение и исключение струмогенных факторов.
Наиболее значимой причиной возникновения диффузного эутиреоидного зоба является недостаток йода, поступающего в организм с водой и пищей. Гиперплазия щитовидной железыв связи с этим —это защитная реакция организма, направленная на сохранение гомеостаза тиреоидных гормонов железы в условиях недопоступления йода извне, то естьщитовидная железа приспосабливается к условиям йодного дефицита.
Благодаря усилению активного захвата йода тиреоцитами начинается увеличенное синтезирование трийодтиронина, для продуцирования которого требуется только 3 атома йода.Кроме того, форсируется повторная переработка эндогенного йода, что умножает эффективность синтеза тиреоидных гормонов.
Хотя адаптационные механизмы щитовидной железы регулируются и контролируются тиреотропным гормоном гипофиза (ТТГ), при диффузномнетоксичном зобе его повышение почти не заметно.
Современные представления таковы, что при дефиците йода влияние ТТГ (тиреотропного гормона) на щитовидную железу также обусловлено аутокринными факторами роста.
На начальном этапе заболевания отслеживается компенсаторное увеличение тироцитов и вследствие этого развивается паренхиматозный зоб (характерный для детского и подросткового возраста), когда щитовидная железа состоит из множества мелких фолликулов, практически лишенных коллоида.
Больные пожилого возраста и пациентыс прооперированной железой страдают коллоидным зобом, морфологически представляющим собой ткань железы из крупных фолликулов, заполненных желеобразным веществом.
Вследствие такого преобразования в тканях щитовидной железы прослеживается сбой процессов синтеза и распада тиреоглобулина, снижение степени его йодирования.
Также наблюдается снижение продукций одтиронинов и йодлипидов.
Другими причинами развития диффузного эутиреоидного зоба считаются:
- курение табачных изделий;
- хронические стрессы;
- приём некоторых лекарственных препаратов;
- присутствие очагов хронической инфекции в организме;
- наследственная предрасположенность;
- пол и возраст пациента.
При отсутствии дисфункции щитовидной железы при диффузном эутиреоидном зобе клинические проявления практически не выявляются.
Иногда могут беспокоить:
- астено-невротический синдром: повышенная утомляемость, общая слабость, сонливость, упадок работоспособности;
- периодическая головная боль;
- давящие ощущения в области передней части шеи (при значительной гиперплазии и узлах);
- видимый косметический дефект (при большой степени увеличения железы).
Осложнения диффузного эутиреоидного и других форм зоба наблюдаются при существенной гипертрофии щитовидной железы и выражаются:
- компрессией трахеи, пищевода, прилежащих нервных стволов и сосудов;
- развитием синдрома верхней полой вены;
- кровоизлияниями в ткань щитовидной железы;
- струмитом (воспалением железы, сходным по клиническим проявлениям с подострым тиреоидитом) и т. д.
Довольно часто диффузный нетоксический переходит в узловой, эутиреоидный или токсический зоб.
Для диагностирования диффузного эутиреоидного зоба используются весьма простые методы, доступныев широкой клинической практике, когда достаточно:
- осмотреть и пальпировать шею для определения размеров щитовидной железы;
- определить уровень ТТГ;
- использовать иммунограмму для определения уровней иммуноглобулинов, Т и В-лимфоцитов, АТ к тиреоглобулину, АТ к микросомальной фракции тироцитов;
- провести УЗИ щитовидной железы для уточнения её объема, размера и структуры;
- установить с помощью эхоскопии наличие/отсутствие узловых образований;
- определить АТ-ТПО (для дифференциальной диагностики с аутоиммунным тиреоидитом);
- сделать тонкоигольную пункционную биопсию тканей щитовидки (при наличии узлов) для исключения опухоли железы;
- провести рентгенографию пищевода при сдавливании его зобом больших размеров;
- провести сцинтиграфию для исключения функциональной автономии, что значимо отразится на выборе тактики лечения (при диффузном увеличении щитовидной железы сцинтиграфия показывает равномерное распределение изотопа, а при узловой форме обозначаются «холодные» или «теплые» узлы).
Лечение диффузной нетоксической формы зоба начинается, как правило, с определения степени гиперплазии щитовидной железы и причин её роста.
При подтверждении йододефицитной природы заболевания проводится монотерапия препаратами йода. Для уменьшения размера зоба и поддержания эутиреоза применяется заместительная терапия левотироксином (Эутирокс).
Зоб нулевой степени не требует активного лечения, достаточно только динамического наблюдения эндокринолога за состоянием щитовидной железы пациента с контролем уровня гормонов.
ДЭЗ первой степени с подтвержденной йодной недостаточностью у детей, подростков и молодых взрослых лечится препаратами йода (калия йодид в суточной дозировке до 200 мкг) в течение полугода, тогда чаще всего размеры железы нормализуются благодаря подавлению роста тироцитов.
При отсутствии положительных результатов в течение полугода для уменьшения размера железы и поддержания эутиреоза применяют заместительную терапию левотироксином (L-Т4).
Зобу второй степени требуется комбинированная терапия из 200 мкг йодсодержащего препаратами и 150 мкг гормона железы — левотироксина (Йодокомб, Йодотирокс, Левотироксин натрия с йодидом калия).
Когда зоб достиг больших размеров, или развились осложнения (компрессия, кровоизлияние), проводится оперативное лечение.
Альтернативным методом лечения диффузного эутиреоидного зоба служит терапия радиоактивным йодом-131, с помощью которой достигается уменьшение объема щитовидной железы на 40-50 % уже после однократного введения изотопа.
Любой из вариантов коррекции ДЭЗ предполагает дальнейшие профилактические мероприятия, одним из которых является использование йодированной соли при приготовлении пищи.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Субклинический гипо- и гипертиреоз
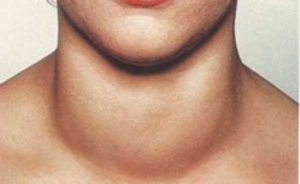
Следует помнить, что уровень ТТГ интегрально отражает вариабельный уровень Т4 в течение 2 мес. Общая тенденция к снижению уровня Т4 и его периодические падения ниже нормы (даже кратковременные) приводят к повышению концентрации ТТГ.
Субклинический гипотиреоз — это стойкое повышение уровня ТТГ на фоне нормальных значений тиреоидных гормонов. Термин «устойчивое повышение» означает неоднократное определение увеличенного уровня ТТГ (минимум в 2 раза).
Субклинический гипотиреоз может возникать на фоне аутоиммунного тиреоидита, послеродового тиреоидита (гипотиреоидная фаза); оперативных вмешательств на щитовидной железе (гемитиреоидэктомия); дефицита поступления йода.
Нередко причиной установления этого диагноза ошибка лаборатории. В Институте эндокринологии и обмена веществ используется радиоизотопный метод исследования, который считается золотым стандартом лабораторной диагностики, поэтому мы имеем возможность проверять данные частных лабораторий. По меньшей мере несколько раз в неделю обнаруживаем ошибки в предоставленных ими результатах.
Опасен ли субклинический гипотиреоз?
Ученые провели много исследований, чтобы ответить на этот вопрос. В 38-56% пациентов с субклиническим гипотиреозом диагностируют депрессию; это состояние чаще отмечали у пожилых женщин, а его наличие ассоциировалась с высокой частотой атеросклероза аорты.
Субклинический гипотиреоз способен вызвать бесплодие, а если на фоне такого состояния все же возникла беременность, это чревато нарушением развития нервной системы у плода. В случае аутоиммунного тиреоидита с узловыми образованиями и / или диффузного зоба субклинический гипотиреоз может спровоцировать увеличение их в размерах.
Стоит ли лечить субклинический гипотиреоз?
|
|
Терапию назначают, если субклинический гипотиреоз диагностируют:
- у лиц с подтвержденным аутоиммунным тиреоидитом;
- при планировании беременности и на фоне беременности;
- при наличии верифицированного послеродового тиреоидита;
- после резекции щитовидной железы;
- после радиойодтерапии;
- после дистанционной лучевой терапии по поводу опухолей головы / шеи;
- у лиц с клиническими проявлениями дислипидемии или аффективными расстройствами (депрессивные состояния).
Принципы лечения субклинического гипотиреоза такие же, как в случае манифестного.
При субклиническом гипотиреозе начальная доза L-тироксина составляет около 1 мкг / кг массы тела. Впоследствии, согласно скорости прогрессирования заболевания, вызвавшего СГ, дозу следует повышать до полной заместительной (1,6-1,8 мкг / кг). У больных, получающих заместительную терапию СГ, нужно определять уровень ТТГ через 4-8 нед после начала терапии или после изменения дозы L-тироксина.
После того, как была подобрана адекватная заместительная доза L-тироксина, контрольное определение уровня ТТГ рекомендуется сначала с интервалом 6, а затем 12 мес (или чаще, если того требует клиническая ситуация).
Субклинический гипотиреоз в период беременности
Цель лечения СГ в период беременности — поддержание уровня ТТГ в рамках референтных значений для беременных.
Референтные значения для беременных при наличии нарушений со стороны щитовидной железы *
| I | 0,1–2,5 | 0,1–2,5 |
| II | 0,2–3,0 | 0,2–3,0 |
| III | 0,3–3,0 | 0,3–3,5 |
* Гипотиреоз (манифестный / субклинический), тиреоидит с эутиреозом;** АТА — Американская тиреоидная ассоциация;*** ЕТА — Европейская тиреоидная ассоциация.
Беременным с субклиническим гипотиреозом (ТТГ 2,5-10 мЕд / л при нормальном уровне Т4) и наличием антител к тиреоидной пероксидазе (АТ-ТПО) показана заместительная терапия L-тироксином.
Целесообразно было бы внести в рекомендации и определение антител к тиреоглобулину. Женщина может не быть носителем АТ-ТПО, однако иметь тиреоидит, вызванный антителами к тиреоглобулину.
Поэтому оценивать следует оба вида антител.
Пациенткам с субклиническим гипотиреозом, которые получают заместительную терапию и планируют беременность, к зачатию необходимо оптимизировать заместительную терапию таким образом, чтобы уровень ТТГ был референтных значений: L-тироксин рекомендован;
— 2,5