Медикаментозное и лазерное лечение угревой болезни
В практической деятельности врачей дерматологов и косметологов угревая болезнь, или акне — это наиболее часто встречающееся заболевание. От нее страдает около 65% молодого поколения, а по некоторым статистическим данным — 95%. Из них 30% составляют лица в возрасте старше 30 лет.
Приблизительно у 7% пациентов эта болезнь возникает после 40 лет. О причинах и механизмах возникновения угревой сыпи в настоящее время известно значительно больше, чем даже 5-10 лет назад.
Однако рост заболеваемости в последнее 10-летие отмечается не только среди подростков, но и взрослого населения.
Причины и механизмы развития
Профилактика и лечение угревой болезни достаточно сложны, несмотря на наличие эффективных методик лечения и лекарственных препаратов.
Это заболевание представляет собой хронический дерматоз кожных покровов, характеризующийся избыточной функцией сальных желез, их хроническим воспалением и закупоркой протоков в так называемых себорейных зонах.
Себорейные зоны — это области кожи с максимальным расположением наиболее крупных сальных желез — лицо, плечи, спина, верхние отделы передней поверхности грудной клетки.
Большинство пациентов обеспокоены проявлениями заболевания в виде различных форм высыпаний именно на лице, после которых нередко остаются так называемые постакне (послевоспалительная гиперпигментация и рубцовые изменения на коже).
Угревая болезнь — это генетически детерминированное заболевание. В ее основе лежит наследственная предрасположенность к нарушению функции сально-волосяного фолликула.
Дело в том, что волосяной фолликул и сальная железа являются гормонально зависимыми структурами. Мужские половые гормоны (андрогены) оказывают стимулирующее влияние на сальные железы.
Поэтому на увеличение продукции сала влияют два главных фактора:
- Повышенная концентрация в крови андрогенов (мужских половых гормонов).
- Повышенная чувствительность сальных желез к андрогенам. Этот фактор является главным и генетически обусловленным, от которого в основном и зависит развитие заболевания и тяжесть его течения.
Дисбаланс половых гормонов в организме может выражаться:
- в абсолютном увеличении содержания в крови андрогенов (мужских половых гормонов);
- в относительном увеличении андрогенов, т. е. при нормальном их количестве, но снижении концентрации женских половых гормонов (эстрогенов).
В настоящее время главные звенья механизма развития угревой болезни достаточно хорошо изучены. Это:
- Гиперплазия сальных желез, то есть их увеличение за счет избыточного деления и, соответственно, увеличения числа железистых клеток.
- Повышенная секреция кожного сала с измененными физико-биохимическими свойствами.
- Фолликулярный гиперкератоз выводных протоков — избыточное содержание кератина в ороговевших эпителиальных клетках и задержка их слущивания, что ведет к сужению выводных протоков сальных желез и закупорке их роговыми массами и грязью.
- Размножение определенных видов пропионбактерий и других патогенных микроорганизмов.
- Возникновение воспалительных процессов в стенках расширенных секретом фолликулов с переходом на окружающие структуры дермы.
Спровоцировать реализацию генетической предрасположенности, привести к обострению угревой болезни, способствовать более тяжелому ее течению могут в основном такие факторы, как:
- Заболевания эндокринной системы, в основном щитовидной железы, яичников, мужских половых органов, гипофиза, надпочечников, поджелудочной железы с нарушением ее инкреторной (в кровь) функции.
- Заболевания внутренних органов, особенно печени и поджелудочной железы с нарушением ее экскреторной (в просвет 12-перстной кишки) функции, а также кишечника и почек.
- Выраженные или умеренные, но длительные психоэмоциональные расстройства.
- Нерациональное питание и неправильный образ жизни.
- Длительный и неупорядоченный прием антибиотиков, антибактериальных и глюкокортикоидных препаратов.
- Избыточное воздействие солнечных лучей, которое вначале приводит к значительному уменьшению воспалительных явлений и числа элементов акне, но через 3-4 недели — к возникновению резкого обострения болезни.
Клиническое течение заболевания
Общепринятой системы классификации тяжести клинических проявлений не разработано. Однако от их определения зависит лечение угревой болезни на лице: интенсивность терапии и выбор методов и препаратов. Поэтому большинство специалистов в практической деятельности различают следующие степени тяжести:
- Легкая степень, которая характеризуется наличием на лице в основном открытых и закрытых комедонов без воспалительных признаков — покраснения и отека окружающей ткани. Возможно наличие до 10 папулезных (мелкие элементы сыпи без полости, возвышающиеся над поверхностью кожи) или/и пустулезных (пузырьки с гнойным содержимым) элементов на коже лица.
- Средняя степень тяжести сопровождается наличием более 10, но меньше 40 папулезных и пустулезных элементов.
- Тяжелая степень заболевания диагностируется в тех случаях, когда число папулезных и пустулезных элементов на лице составляет от 40 и более. Кроме того, появляются абсцессы, флегмоны или конглобатные угри. Последние возникают в дерме или подкожной жировой клетчатке. Они представляют собой нагромождение элементов плотной консистенции, имеющее шаровидную форму с неровной поверхностью и багрово-красной окраской с синюшным оттенком.
Легкая степень угревой болезни
Средняя степень
Тяжелая степень заболевания
Конглобатные угри
Значение обследования
Лечение угревой болезни требует предварительного обследования с целью попытки выявления основных факторов, способствующих возникновению или обострению заболевания, а также в целях подготовки организма к системному лечению, то есть к коррекции функционирования других органов и систем.
Такое обследование может включать:
- клинические анализы крови и мочи;
- биохимические анализы крови на содержания глюкозы и электролитов;
- определение содержания в крови гормонов щитовидной железы и половых гормонов;
- исследование желудочно-кишечного тракта (при необходимости);
- забор и посев содержимого пустул или конглобатных угрей на микрофлору и чувствительность ее к антибиотикам и др.
Иногда пациент нуждается в консультациях других специалистов — гинеколога, эндокринолога, гинеколога-эндокринолога, гастроэнтеролога и даже диетолога.
Способы лечения угревой болезни
При лечении заболевания используются:
- Нормализация питания.
- Медикаментозная терапия.
- Лечение лазером.
Значение правильного питания
Среди подростков и лиц старших возрастов нередки случаи алиментарного (пищевое) ожирения, связанного с употреблением продуктов с большим содержанием углеводов и жиров.
Многие придерживаются определенной диеты в целях «сохранения фигуры».
В результате этого значительное снижение массы тела сопровождается недостаточным поступлением в организм необходимых элементов, в том числе витаминов и микроэлементов, особенно цинка.
Абсолютно точно доказано, что образ и характер питания не являются пусковыми моментами в развитии угревой патологии. Тем не менее, характер питания оказывает значительное влияние на тяжесть течения любых заболеваний. Поэтому диета при угревой болезни имеет немалое значение в нормализации обменных процессов, эффективности воздействия лечебных препаратов, снижении тяжести течения болезни.
Диетическое питание предусматривает ограничение жиров, углеводов, крепких напитков (крепозаваренный чай, кофе), специй и экстрактивных веществ.
Оно должна быть сбалансированным и включать достаточное количество фруктов (с малым содержанием глюкозы), овощей и морепродуктов.
В то же время, лечение не предусматривает соблюдения строгой диеты и применения сорбентов с целью очищения кишечника, в связи с их неэффективностью, а иногда и нанесением вреда организму.
Принципы медикаментозной терапии
При акне легкой степени тяжести рекомендуется наружное применение таких препаратов, как:
- Ретиноиды, преимущественно последнего поколения — Базирон АС (Бензоил пероксид) и Дифферин (адапален).
- Азелаиновая кислота.
- Антибактериальные средства наружного применения.
Но если для лечения угревой болезни легкой степени достаточно использования только наружных средств, то при средней и тяжелой формах течения болезни необходим также прием препаратов системного воздействия. К ним относятся:
- Системные антибиотики.
- Системные ретиноиды Роаккутан (изотретиноин).
- Антиандрогенные препараты (для женщин) — Диеногест, Ципротерона ацетат.
Особое место в лечении занимают антибиотики. Чем активнее и длительнее воспалительные процессы, в том числе и на лице, тем выше вероятность образования постакне и их выраженность.
На протяжении последних десятилетий было доказано, что антибиотики при угревой болезни с элементами воспалительного характера являются наиболее эффективным средством лечения, особенно антибиотики тетрациклинового ряда. Однако с каждым годом наблюдается быстрое повышение резистентности к ним патогенных микроорганизмов.
Кроме того, они обладают такими побочными эффектами (особенно при длительном приеме внутрь), как аллергические реакции, негативное влияние на печень, дисбактериоз.
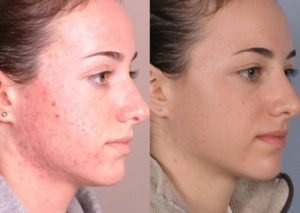
Высокоэффективные схемы лечения угревой болезни для каждой стадии развития
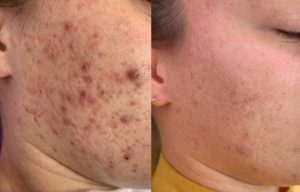
Методы терапии угревой болезни зависят от степени выраженности недуга, формы высыпаний и возраста пациента. Только после всесторонней диагностики и определения специфики заболевания дерматологом расписывается схема лечения акне. Кроме медицинских назначений в нее включается коррекция режима питания, нормализация образа жизни и прием витаминных комплексов.
Как правильно лечить акне?
Для правильного лечения угрей важно определить их вид. Прежде всего, недуг классифицируется по возрастному признаку и делится на акне вульгарис и угри взрослых. Первый тип свойствен подросткам и молодым людям и выражается в повышенном истечении кожного жира.
Угри взрослых обычно возникают у женщин на фоне приближающихся менструаций или гормональных сбоев, а у мужчин из-за занятий бодибилдингом в сочетании с приемом стероидов.
Подбор комбинации лекарств и назначение продолжительности лечения зависит от этих факторов и может существенно различаться, но в целом, терапия акне предполагает:
- Соблюдение норм гигиены с помощью специализированных косметических средств;
- Отказ от быстрых углеводов, жирной и острой пищи;
- Добавление в рацион комплексов минералов и витаминов;
- Применение местных препаратов;
- Прием медикаментом системного воздействия;
- Поддерживающая терапия в течение нескольких месяцев.
Главное условие – неукоснительное соблюдение врачебных рекомендаций.
1 стадия
При 1 степени акне можно обойтись умыванием с помощью лечебной косметики любого бренда, производящего продукцию для кожи, подверженной угревой болезни, и применением «местных» средств.
Дерматологами выделяются 2 наиболее эффективные схемы. Первая включает Зинерит на основе эритромицина и цинка в комбинации с ретиноидами – Дифферином или Клензитом С. Способ применения:
- Нанесение точечно Зинерита на пораженные участки после пробуждения и перед сном;
- Минимальная продолжительность курса – 2 недели, максимальная – 10 недель;
- Средства на основе ретиноидов следует применять только вечером, нанося состав на кожу тонким слоем;
- Длительность лечения – 3 месяца.
При выборе такой схемы важно помнить, что Зинерит можно отменить уже через 14 дней при полном устранении воспалений, но Клензит С или Дифферин следует использовать до конца курса. Дополнительно для ускорения процесса лечения рекомендуется подключить Crystaline.
Схема №2, которая действенна при лечении акне первой степени, предполагает применение геля или крема Скинорен в сочетании с теми же ретиноидами. Инструкция:
- Скинорен нужно наносить на угревые высыпания дважды в день;
- Терапия длится до 12 недель;
- К ретиноидам необходимо прибегнуть по окончанию лечения Скинореном также на 3 месяца.
В начале куса возможны такие симптомы, как жжение, зуд, шелушение. При слабой выраженности они проходят самостоятельно через несколько дней. Если побочные действия не исчезают, то от подобной схемы лечения следует отказаться.
Средняя степень тяжести
Схема лечения акне средней степени тяжести включает назначение пероральных препаратов. При 2 стадии угревой болезни можно выбрать несколько терапевтических методов, однако наиболее эффективным считается сочетание средств местного применения на основе ретиноидов и антибиотиков.
Наружные препараты – Дифферин для сухой кожи и Клензит-гель для жирной. Их основное назначение:
- Борьба с имеющимися высыпаниями;
- Предупреждение появления новых прыщей;
- Устранение активности бактерий;
- Нормализация выработки секрета желез;
- Уменьшение объема воспалений.
Способ применения:
- Средство нужно наносить точечно на пораженные места, препарат может вызывать сильное раздражение здоровых участков кожи;
- Необходимо применять крем или гель вечером, через 15 минут после умывания;
- Важно мыть руки перед использованием;
- Прежде чем укладываться спать, следует дождаться полного впитывания состава;
- Курс лечения длится до полугода.
Если воспалительный процесс затронул обширные участки кожи, то ретиноиды рекомендуется заменить на антибактериальный Базирон. Его важно наносить на кожные покровы следующим образом:
- Дважды в день;
- Утром точечно, а вечером полностью на пораженную акне область;
- Лечиться следует не меньше 12 недель.
Для лечения внутрь назначают антибиотики из разряда тетрациклиновых, среди которых наиболее безопасным для организма считается Юнидокс.
Он воздействует на организм изнутри, системно уничтожая патогенные микроорганизмы. Суточная дозировка и продолжительность терапии назначается дерматологом.
Очень хорошо себя зарекомендовало параллельное описанной схеме использование инновационной разработки Aknelocin.
3 степень
Универсальная схема лечения акне 3 стадии отсутствует. Заболеванию в этой стадии свойственна вариативная симптоматика, поэтому каждый препарат подбирается строго индивидуально. Общие принципы лечения заключаются в сочетании антибиотиков с наружными средствами антибактериального воздействия или на основе ретиноидов, а также пероксида бензоила.
Среди антибиотиков от угревой болезни третьей степени, оптимальны препараты тетрациклинового ряда и линкозамиды. Самые эффективные:
- Доксициклин;
- Юнидокс;
- Клиндамицин;
- Линкомицин.
Длительность терапевтического курса и дозировки назначаются врачом. Важно во время терапии всерьез относиться к назначениям и не прерывать прием тех или иных препаратов.
В тех случаях, когда антибиокотерапия не дает результатов, прибегают к системным ретиноидам.
Роаккутан и Акнекутан – таблетки, высоко себя зарекомендовавшие, однако, их воздействие на угревую болезнь сочетается с внушительным списком побочных эффектов.
Кроме пероральных таблеток обязательно выписываются мази и гели для наружной обработки воспаленных зон кожного покрова.
В зависимости от характера высыпаний и протекания болезни могут быть назначены средства на основе азелаиновой кислоты, антибиотиков, пероксида бензоила либо же ретиноидов.
По мнению дерматологов, наибольшего эффекта можно добиться, применяя комбинированные кремы и мази, содержащие в составе несколько активных веществ из разных групп.
4 стадия
При 4 стадии акне протекает тяжелее всего. Для получения индивидуальной схемы лечения, пациенту необходимо пройти полную диагностику для выявления причин, вызвавших болезнь. В тех случаях, когда акне – следствие соматических патологий органов и систем организма одновременно назначается лечебный курс от основного недуга.
Избавление от угревых высыпаний четвертой стадии включает в себя комплекс мер:
- Соблюдение гигиенических норм и правил;
- Для женщин полный отказ от декоративной косметики;
- Системное медикаментозное лечение;
- Применение аппаратных технологий.
Тяжелая стадия акне лечится только ретиноидами – Акнекутаном, Роаккутаном и аналогами.
Препараты отличаются обширным перечнем противопоказаний и побочных эффектов, поэтому эффективная терапия возможна только под надзором врача дерматолога, подбирающего индивидуальную дозировку и определяющего продолжительность курса. Для ускорения выздоровления можно применять аппаратные способы избавления от акне, в большинстве своем это лазер.
От чего зависит «успех»?
Акне, даже в самой сложной форме, успешно лечится при соблюдении ряда рекомендаций:
- Коррекция рациона питания;
- Обязательный прием витаминов А и Е;
- Использование средств гигиены, специально разработанных для кожи, склонной к угрям;
- Нормализация режима дня и достаточный сон;
- Избегание факторов стресса.
И самое основное – полное соблюдение схемы и врачебных предписаний, норм и дозировок лекарств. В этом случае следует только запастись терпением, и спустя несколько месяцев (вплоть до года) прыщи будут полностью устранены.
Роаккутан при демодекозе: действие, применение, противопоказания
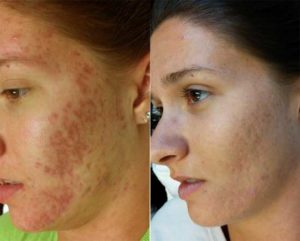
Демодекоз – кожное заболевание, которое развивается в результате разрастания и активной жизнедеятельности на коже паразитических микроклещей вида демодекс. Они могут изначально присутствовать на коже, не вызывая симптомов, и также ими можно заразиться от больного человека.
В зависимости от особенностей локализации заболевания выделяют демодекоз лица, ушей, глаз, волосистой части головы и т. д. Основными симптомами заболевания являются небольшие очаги шелушащейся и зудящей, покрасневшей кожи.
Эти очаги появляются непосредственно в местах скопления колоний паразитов, и требуют незамедлительного лечения, так как представляют собой не только эстетическую проблему, но также и доставляют значительный дискомфорт. Таблетки Роаккутан при демодекозе назначаются достаточно часто.
Принцип действия
Основное действующее вещество данного препарата это изотретиноин. Кроме него в составе пчелиный воск, желатин, глицерол, оксиды железа, сорбит. Он обладает антимикробным и противовоспалительным действием и помогает бороться с прыщами разных типов, как вызванных розацеа, так и демодекозом. Средство действует в следующих направлениях:
- Снижает активность сальных желез, благодаря чему предупреждается их закупорка и, как следствие, возникновение прыщей;
- Уменьшает размер сальных желез и количество вырабатываемого ими жира;
- Снижение воспаления;
- Снятие зуда, ускорение заживления, снятие жжения и успокоение кожи, снижение выраженности симптоматики;
- Противомикробная активность.
В результате такого комплексного воздействия не только побеждается болезнь. Также снижается вероятность развития рецидивов.
Стоимость средства составляет от 1500 до 2500 рублей в аптеках Москвы (упаковка из 30 капсул). Его аналоги – это такие препараты, как Сотрет, Акнекутан. Определиться с выбором поможет специалист.
Применение
Применять Роаккутан от кожных заболеваний нужно в соответствии с указаниями врача. В зависимости от заболевания и степени поражения, к приему назначается от 2-х до 3-х таблеток в сутки (в редких случаях – одна). Основные правила выполнения лечения в следующем:
- Не прерывать курс приема, хотя он достаточно длительный (до 2-3 месяцев);
- Свести к минимуму вероятность повреждения кожи, так как в период приема таблеток повышается вероятность возникновения шрамов и рубцов;
- В любое время года на кожу нужно наносить солнцезащитный крем ежедневно всю длительность курса.
Также важно придерживаться строгой диеты. Лучше исключить все то, в чем есть консерванты, а кроме того, не употреблять сладкое, жирное, жаренное.
Побочные эффекты
Применение данного средства от демодекоза не является абсолютно безопасным. По этой причине его рекомендуется использовать только по назначению врача и под его контролем. Но даже при использовании в таких условиях, возможны следующие побочные действия:
- Во время приема этого лекарства изменяются особенности регенерации кожи. По этой причине возрастает склонность к образованию рубцов. На время лечения Роаккутаном нужно тщательно следить за тем, чтобы кожа не повреждалась;
- В редких случаях могут появляться местные симптомы в областях очагов и на других зонах. Это сухость, ощущение стянутости, несильное покраснение. В общих случаях такая симптоматика не является поводом к прекращению лечения, но необходимо проконсультироваться с врачом;
- Значительная сухость слизистых оболочек губ и глаз возникает достаточно редко. Обычно, в этом случае рекомендуется прекратить прием препарата;
- Усиление выпадения волос;
- Тошнота.
В крайне редких случаях также возникают незначительные нарушения поведения. При выявлении такого симптома нужно немедленно прекратить прием средства.
Противопоказания
Препарат является антибиотиком и применяется внутрь. Он имеет способность накапливаться в организме (именно на этом и основан его эффект). Потому он имеет ряд противопоказаний к применению. Нельзя принимать Роаккутан при демодекозе следующим группам людей:
- Беременным женщинам, так как его компоненты могут оказать влияния на плод ввиду их значительной концентрации в крови;
- Кормящим матерям, так как действующие вещества таблеток накапливаются в молоке, а их попадание в организм младенца может вести к непредсказуемым последствиям, как со стороны желудочно-кишечного тракта, так и почек и печени;
- Людям, имеющим печеночную или почечную недостаточность, хронические заболевания этих органов и т. п., так как вещества, накапливаемые в организме, при их выводе способны оказать значительную нагрузку и негативное влияние, как на почки, так и на печень;
- Людям, имеющим индивидуальную непереносимость компонентов препарата, так как это многокомпонентное средство, необходимо тщательно изучить его состав перед использованием.
При наличии каких бы то ни было хронических заболеваний, рекомендуется проконсультироваться с врачом перед применением.